Пересаженная кожа у ребенка

Эпидермальный пласт трансгенной кожи, выращенной на фибрине
Tobias Hirsch et al / Nature, 2017
Ученые и врачи из Германии и Италии два года назад смогли заменить 80 процентов кожи мальчика, страдающего буллезным эпидермолизом, трансгенной кожей из его собственных клеток. Болезнь не проявлялась вновь. Исследование опубликовано в Nature.
Буллезный эпидермолиз (БЭ) — генетическое заболевание, для которого характерно образование пузырей и эрозий на коже и слизистых оболочках, а также чувствительность кожи к незначительным травмам. БЭ делится на три основных типа: простой, пограничный, дистрофический, которые определяются уровнем образования пузырей в слоях кожи. При пограничном типе, которым страдал пациент, пузыри образуются на уровне светлой пластинки (lamina lucida). Это связано с нарушением работы гена LAMB3, который кодирует эпидермальный якорный белок ламинин β3. При этом нарушается механическая связь эпидермиса и дермы. Пациенты испытывают сильные боли, часто страдают кожными инфекциями и онкологическими заболеваниям. Раньше эта болезнь считалась неизлечимой. По данным международной ассоциации DEBRA International cейчас в мире ей болеет около полумиллиона человек (в США один из 50 000 детей рождается с буллезным эпидермолизом).
В ходе телефонной пресс-конференции Nature авторы исследования рассказали, что прогнозы пациента, с которым они работали, были очень плохими, он потерял почти весь эпидермис, страдал дистрофией, ему был постоянно необходим морфин. В течение последнего перед началом эксперимента года он питался только через трубку, и поддержание его жизни требовало больших усилий. На тот момент пациенту было семь лет. Трансплантация кожи отца и попытки использовать искусственные аналоги не помогали — кожа не приживалась, и врачи считали, что шансов на выживание у пациента практически нет. Сейчас, спустя два года, он жив, чувствует себя хорошо, занимается в школе спортом, и на коже его нет пузырей.
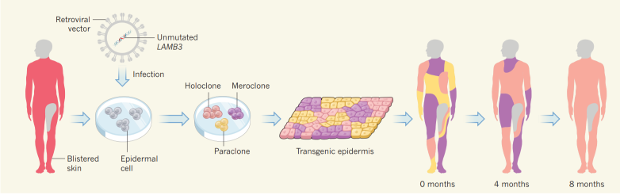
Для того, чтобы создать трансгенную кожу, у пациента брали биопсию эпидермиса (около четырех квадратных сантиметров) и выращивали на фибриновых слоях отдельные его культуры. Их обрабатывали ретровирусными векторами, вносящими копию «здорового», работающего гена LAMB3 в геном. Ген попадал при этом в произвольное место, однако ПЦР-анализ показал, что чаще всего он попадает в некодирующие последовательности генома и не нарушает работу других генов. За время работы с трансгенной кожей ученые не наблюдали каких-либо проблем, связанных с использованием ретровирусных векторов для модификации генома. Кроме того, они подчеркивают, что генетические модификации в этом типе операций затрагивают только кожу, поэтому нет риска воздействия на остальной организм.
Культуры клеток эпидермиса выращивали в форме больших пластов, толщину которых можно было регулировать, подобно тому, как выращивают культуры собственных клеткок пациентов кожи при ожогах. Пласты затем аккуратно помещались на открытые участки дермы, предварительно подвергнутые тщательной антибактериальной обработке. Сшивания и каких-либо иных механических манипуляций при этом не требовалось, пласты приживались самостоятельно.
Первичная стабилизация новой кожи, сообщили ученые, занимает около двух недель. После этого кожа выглядит и ощущается почти как собственная. На ней также постепенно начинают расти волосы и развиваться потовые и сальные железы. Трансплантацию проводили в три этапа, а в целом все лечение заняло около восьми месяцев.

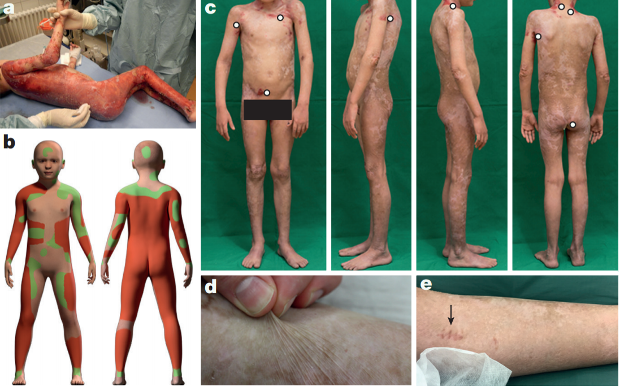
а. Пациент перед операцией. b. Схема пораженных участков (зеленым обозначены зоны с пузырями, красным — с потерянным эпидермисом), с. Восстановленная кожа с малым количеством пузырей (≤2% поверхности), d. Нормальная эластичность кожи. е. Отсутствие новых пузырей на участке, откуда брали биопсию.
Tobias Hirsch et al / Nature, 2017
Ученые полагают, что кожа пациента будет оставаться здоровой в течение всей его жизни, поскольку генетические модификации были внесены, в том числе, в прогениторные клетки (стволовые клетки на первичных этапах дифференцировки). Эти клетки поддерживают численность своей популяции на определенном уровне и по необходимости заменяют клетки эпидермиса (полностью эпидермис заменяется приблизительно раз в месяц). Отслеживание клонов клеток показало, что за долговременную регенерацию эпидермиса отвечают, в основном, так называемые «голоклональные» (долгоживущие и практически не дифференцированные) стволовые клетки. Ученые подчеркнули, что пациент, которому в 2006 году в ходе аналогичной операции заменили кожу ног, остается здоровым уже 11 лет.

Постепенное замещение эпидермиса разными типами прогениторных клеток.
Tobias Hirsch et al / Nature, 2017
В данный момент ученые начали два новых параллельных клинических исследования, в ходе которых они планируют совершенствовать свой метод и отслеживать возможные побочные эффекты.
А о нелысеющей трансгенной коже можно почитать здесь.
Анна Казнадзей
Оригинал
Читайте также:
«Ученые скрывают? Мифы XXI века»
Раковые опухоли оставят без сладкого
Полученные днем раны зажили быстрее ночных
 Ребенок – нескончаемый источник энергии, тяга к познаванию мира приводит зачастую к опасным для него ситуациям. Детские ожоги появляются в любой семье независимо от ее статуса и материального положения. Чтобы избежать серьезных последствий от ожоговых травм, прибегают к операции по пересадке кожи ребенку.
Ребенок – нескончаемый источник энергии, тяга к познаванию мира приводит зачастую к опасным для него ситуациям. Детские ожоги появляются в любой семье независимо от ее статуса и материального положения. Чтобы избежать серьезных последствий от ожоговых травм, прибегают к операции по пересадке кожи ребенку.
Показания к трансплантации кожных покровов
Поврежденный ожогами кожный покров заживает медленно с образованием рубцовых тканей. Детский организм быстро растет, а из-за образовавшихся жестких сегментов происходит неравномерное натяжение сопряженных внутренних органов, приводящее к перекручиванию мышечных волокон и сухожилий, нарушению правильного развития скелета.
Пересадка кожи ребенку после ожога осуществляется при наличии следующих повреждений:
- затронуты глубокие слои эпидермиса, поражение которых приводит к некрозу тканей;
- долго незаживающие ожоги 3-ей степени;
- воспаления переходят на соседствующие с ожоговым очагом здоровые участки кожных покровов;
- развивается ожоговая болезнь;
- обширная площадь поражения кожного покрова не затрагивает внутренние слои эпидермиса.
Замену поврежденных тканей детям делают в минимальный промежуток времени после получения ожоговой травмы для предотвращения изменений в развитии внутренних органов. В качестве материала используется кожа самого пациента, ее берут с живота, спины, ягодиц, внутренней части бедер. К донорским услугам прибегают редко.
Отводы от операции:
- наличие внутренних кровотечений – снижают приживаемость трансплантата;
- после проведенной обработки имеются некротические участки;
- присутствуют инфекционные заболевания;
- состояние пациента характеризуется как тяжелое;
- результаты предварительных анализов неудовлетворительны.
Виды методик операции по пересадке кожи ребенку
 Замена верхних слоев кожного покрова. При неглубоких ожогах обширной площади меняют тонкослойную ткань. Самый безопасный вид операции, для маленьких пациентов характерна высокая степень приживаемости трансплантата.
Замена верхних слоев кожного покрова. При неглубоких ожогах обширной площади меняют тонкослойную ткань. Самый безопасный вид операции, для маленьких пациентов характерна высокая степень приживаемости трансплантата.
Трансплантация кожного покрова на всю глубину эпидермиса. Операция проводится для придания первоначального вида открытым участкам тела. С помощью данной методики достигается высокая результативность по дермопластике лицевой области.
Пересадка кожи совместно с глубокими внутренними слоями вплоть до костной ткани. Такой вид оперативного вмешательства проводится в совокупности с переливанием крови. Одно из показаний к проведению – пластика носа.
В независимости от выбранной методики существует общий порядок проведения пересадки кожи ребенку после ожога:
- Подготовительный этап – включает в себя обработку с удалением всех поврежденных и отмерших тканей, с последующим нанесением противомикробных препаратов на воспаленную область, а также курс антибактериальной терапии лекарствами из группы пенициллинов.
- Подготовка трансплантата – заключается в вырезании кожного лоскута необходимой формы и размеров, покрытии его клеем для дерматомной пластики, доведении слоя эпидермиса до нужной толщины в процессе прокручивания на специальном барабане.
- Оперативное вмешательство – особенность пересадки кожи для детей заключается в том, что сложно определить глубину поражения тканей, и сможет ли маленький пациент пережить продолжительную операцию. Процесс трансплантации заключается в одновременной подготовке материала для пересадки и переносе его на ожоговую рану с последующим сшиванием краев пораженного участка и трансплантата.
Реабилитационный период детей после пересадки кожи
 Маленькие пациенты зачастую легче переносят процесс приживаемости пересаженной кожи, но восстановительный период все равно достаточно длителен:
Маленькие пациенты зачастую легче переносят процесс приживаемости пересаженной кожи, но восстановительный период все равно достаточно длителен:
- первые 2 суток происходит адаптация организма к новой плоти;
- в последующие 3 месяца регенерируются волокна организма ребенка путем сращивания с новыми тканями. В этот период важно периодическое наблюдение для выявления процессов отторжения;
- продолжительность периода стабилизации индивидуальна в каждом отдельном случае и начинается от 3-х месяцев.
Лист трансгенных стволовых клеток. Фото: Центр регенеративной медицины, Университет Модены и Реджо-нель-Эмилии (Италия)
Впервые в истории ученые сумели вылечить ребёнка с так называемым «синдромом бабочки» (буллезный эпидермолиз). До сих пор это считалось невозможным, поскольку болезнь заложена на уровне генетики. Из-за неё кожа становится слабой и чувствительной, «как крылья бабочки». В мире от этого синдрома страдают около полумиллиона человек. Примерно половина не доживает до подросткового возраста.
В случае с 7-летним Хассаном, большая часть тела была покрыта болезненными язвами. Причём первая появилась уже через неделю после рождения. История его невероятного выздоровления опубликована в научном журнале Nature.
Сын сирийских эмигрантов наблюдался в немецкой клинике с 2015 года, но его состояние стремительно ухудшалось. Ни антибиотики, ни строжайшая диета результата не давали. Врачи предупредили родителей, что долго он не протянет. Помогло удачное стечение обстоятельств. Мальчика перевели в университетскую больницу города Бохум, один из старейших ожоговых центров Германии, когда болезнь поразила уже более 80% кожи.
Сейчас Хассану 9 лет. Его семья осталась в Германии. Мальчик ходит в школу, занимается спортом
«Первые несколько дней мы просто боролись за его жизнь», — рассказывает доктор Тобиас Ротоэфт, научный консультант клиники. Не увенчалась успехом и попытка трансплантации кожи отца Хассана. Решили прибегнуть к экспериментальным методам и узнали про исследования доктора Мишеля Де Лука из института Модены в Италии. В своих публикациях он описывал возможность трансплантации генетически модифицированных стволовых клеток эпидермиса, чтобы лечить небольшие повреждения у взрослого человека.
Доктор Лука согласился на предложение немецких коллег попробовать вырастить большие объемы кожи для маленького пациента. Однако предупредил, что шансы на успех 50 на 50. Врачи взяли необходимый материал из оставшегося неповрежденного участка кожи мальчика и направили в Италию. Там к клеткам добавили здоровую версию гена, и постепенно стали «выращивать» новую кожу. Процесс занял около четырёх недель и чем-то напоминал подготовку кожи для лечения ожогов.
Полученный материал вернули в Германию, где новую ткань со здоровыми генами «пересадили» мальчику. Потребовались две операции, но организм Хассана быстро пошёл на поправку. Уже через три месяца его выписали из больницы. В течение следующих 20 месяцев врачи заметили, что модифицированная кожа прекрасно приживается, язвы больше не образуются. Более того, новый кожный покров хорошо реагирует на внешние раздражители. Даже волосы начали расти! Ребёнок смог наконец-то вести нормальную жизнь, бегать и играть. Дело доходило до синяков, но и они заживали, как у всех нормальных детей.
Сейчас Хассану 9 лет. Его семья осталась в Германии. Мальчик ходит в школу, занимается спортом. Но все ещё наблюдается в клинике. Ведь небольшой участок «старой» кожи ещё остался. И вот на нем как раз время от времени появляются язвы. Но врачи считают, что его при необходимости можно заменить на «модифицированную» кожу со здоровыми клетками.
Новое достижение медиков даёт надежду не только другим больным с «синдромом бабочки», но и пациентам с тяжелыми ожогами, ещё недавно считавшимися обречёнными.
Автор:
09 ноября 2017 15:21
Немецкие генетики и биологи впервые вырастили в пробирке полноценную кожную ткань, что позволило спасти ребенка, с которого в буквальном смысле слезала кожа из-за двух мутаций в одном гене.

Источник:
Семилетний ребенок страдал крайне редким генетическим заболеванием — пограничным буллезным эпидермолизом. Эта болезнь, из-за которой тело покрывается волдырями и пузырями, возникает при точечных мутациях в гене LAMB3 или в LAMA3 и LAMC3, отвечающих за сцепление клеток кожи друг с другом.
«Сейчас ребенок находится в добром здравии и не страдает от каких-либо проблем, однако нам нужно вести длительные наблюдения за его состоянием, так как пока мы не знаем, насколько подобная процедура увеличивает шансы развития рака кожи. Аналогичным образом пока непонятно, как долго такие клетки живут и могут ли они уступить место старым стволовым клеткам с мутантной версией гена», — комментирует открытие Седрик Бланпен, генетик из свободного университета Брюсселя (Бельгия).
Источник:
Для того, чтобы создать трансгенную кожу, у пациента брали биопсию эпидермиса (около четырех квадратных сантиметров) и выращивали на фибриновых слоях отдельные его культуры. Их обрабатывали ретровирусными векторами, вносящими копию «здорового», работающего гена LAMB3 в геном. Ген попадал при этом в произвольное место, однако ПЦР-анализ показал, что чаще всего он попадает в некодирующие последовательности генома и не нарушает работу других генов. За время работы с трансгенной кожей ученые не наблюдали каких-либо проблем, связанных с использованием ретровирусных векторов для модификации генома. Кроме того, они подчеркивают, что генетические модификации в этом типе операций затрагивают только кожу, поэтому нет риска воздействия на остальной организм.
Культуры клеток эпидермиса выращивали в форме больших пластов, толщину которых можно было регулировать, подобно тому, как выращивают культуры собственных клеткок пациентов кожи при ожогах. Пласты затем аккуратно помещались на открытые участки дермы, предварительно подвергнутые тщательной антибактериальной обработке. Сшивания и каких-либо иных механических манипуляций при этом не требовалось, пласты приживались самостоятельно.
Ученые полагают, что кожа пациента будет оставаться здоровой в течение всей его жизни, поскольку генетические модификации были внесены, в том числе, в прогениторные клетки (стволовые клетки на первичных этапах дифференцировки). Эти клетки поддерживают численность своей популяции на определенном уровне и по необходимости заменяют клетки эпидермиса (полностью эпидермис заменяется приблизительно раз в месяц). Отслеживание клонов клеток показало, что за долговременную регенерацию эпидермиса отвечают, в основном, так называемые «голоклональные» (долгоживущие и практически не дифференцированные) стволовые клетки. Ученые подчеркнули, что пациент, которому в 2006 году в ходе аналогичной операции заменили кожу ног, остается здоровым уже 11 лет.
В данный момент ученые начали два новых параллельных клинических исследования, в ходе которых они планируют совершенствовать свой метод и отслеживать возможные побочные эффекты.
Говоря простым языком, это безусловно прорыв в области медицины.
Источник:
Ссылки по теме:

Понравился пост? Поддержи Фишки, нажми:
https://ria.ru/20171109/1508454788.html
Ученые впервые вырастили полноценную кожу и пересадили ее ребенку
РИА Новости, 09.11.2017
2017-11-09T10:35
2017-11-09T10:35
2017-11-09T13:20
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdn24.img.ria.ru/images/141058/96/1410589630_0:313:6000:3688_1400x0_80_0_0_aa6e01c954bfc2a018fee2c11b3b5469.jpg
бельгия
РИА Новости
Россия, Москва, Зубовский бульвар, 4
7 495 645-6601
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2017
РИА Новости
Россия, Москва, Зубовский бульвар, 4
7 495 645-6601
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
Россия, Москва, Зубовский бульвар, 4
7 495 645-6601
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdn25.img.ria.ru/images/141058/96/1410589630_334:0:5667:4000_1400x0_80_0_0_317fae679a2be469f51a9d1b44f1815b.jpg
РИА Новости
Россия, Москва, Зубовский бульвар, 4
7 495 645-6601
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
Россия, Москва, Зубовский бульвар, 4
7 495 645-6601
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
бельгия, открытия — риа наука
10:35 09.11.2017 (обновлено: 13:20 09.11.2017)
10222
МОСКВА, 9 ноя – РИА Новости. Немецкие генетики и биологи впервые вырастили в пробирке полноценную кожную ткань, что позволило спасти ребенка, с которого в буквальном смысле слезала кожа из-за двух мутаций в одном гене, говорится в статье, опубликованной в журнале Nature.
«Сейчас ребенок находится в добром здравии и не страдает от каких-либо проблем, однако нам нужно вести длительные наблюдения за его состоянием, так как пока мы не знаем, насколько подобная процедура увеличивает шансы развития рака кожи. Аналогичным образом пока непонятно, как долго такие клетки живут и могут ли они уступить место старым стволовым клеткам с мутантной версией гена», — комментирует открытие Седрик Бланпен, генетик из свободного университета Брюсселя (Бельгия).
Семилетний ребенок, как рассказывают авторы статьи, страдал крайне редким генетическим заболеванием — пограничным буллезным эпидермолизом. Эта болезнь, из-за которой тело покрывается волдырями и пузырями, возникает при точечных мутациях в гене LAMB3 или в LAMA3 и LAMC3, отвечающих за сцепление клеток кожи друг с другом.
Как правило, те, у кого болезнь протекает в тяжелой форме, умирают еще в младенчестве. До сих пор надежных способов спасти их не было — возможная помощь заключалась только в полной изоляции пациентов от внешнего мира и постоянном приеме антибиотиков и других лекарств, препятствующих попаданию микробов и вирусов в волдыри и пузыри.
Тобиас Хирш из университета Рура (Германия) и его коллеги разработали первый действенный способ борьбы с этой болезнью, создав методику выращивания культур полноценной кожи из стволовых клеток нижних слоев эпидермиса. ДНК этих клеток, как отмечают ученые, можно легко редактировать перед размножением, что позволяет ликвидировать опечатки в LAMB3 и других участках, связанных с развитием болезней кожи.
Руководствуясь этой идеей, биологи попытались спасти жизнь семилетнего пациента одной из клиник немецкого города Бохум, страдавшего от одной из самых тяжелых форм эпидермолиза. К тому моменту как он попал в больницу, две тяжелые бактериальные инфекции лишили его примерно 60% кожного покрова, что фактически приговорило мальчика к мучительной смерти.
Как отмечают исследователи, некоторые участки кожи уцелели, и это позволило извлечь небольшое количество стволовых клеток, удалить мутантную версию LAMB3 и заменить ее правильной копией гена при помощи особого ретровируса. После этого ученые размножили клетки в пробирке, заставили их превратиться в заготовки различных типов клеток кожи и засеяли ими особый шаблон, имитировавший структуру человеческой кожной ткани.
Вырастив примерно квадратный метр «искусственной кожи», ученые пересадили небольшие кусочки на руку ребенка, чтобы проверить, не отторгнет ли ее организм больного. Этот опыт завершился успешно, поэтому медики провели еще две операции, заменив примерно 80% кожного покрова.
Через год, как отмечают исследователи, кожа полностью прижилась. Маленький пациент покинул больницу в феврале прошлого года и начал жить, как все остальные дети.
Эта медицинская процедура и последующие наблюдения за здоровьем ребенка помогли ученым открыть еще одно свойство кожи, о котором они раньше не знали. Оказалось, что в обновлении кожи участвует лишь небольшая часть стволовых клеток, что упрощает борьбу с многими другими болезнями, связанными с нарушениями в работе ДНК клеток кожи.
Подпишитесь на рассылку «РИА Наука»Спасибо, вам отправлено письмо со ссылкой для подтверждения подписки
