Уход за туберкулезом кожи

Туберкулез кожи – тяжелое инфекционное заболевание, имеющее длительное течение с частыми рецидивами, обусловленное заселением кожи и подкожной клетчатки микобактериями туберкулеза. Симптомы этого состояния крайне разнообразны, по этой причине некоторые исследователи считают, что микобактерии являются причиной целой группы дерматологических патологий. Диагностика включает в себя дерматологический осмотр, определение наличия антител к возбудителю туберкулеза в крови, исследование отделяемого кожных поражений. Лечение проводится традиционными противотуберкулезными препаратами, а также поддерживающими и иммуностимулирующими средствами.
Общие сведения
Туберкулез кожи – крайне разноплановая по своим проявлениям, течению и прогнозу патология, вызванная микобактериями, которые проникают в кожу из внешней среды или уже существующих очагов в других органах. Различные формы туберкулеза (легких, костей, кожи) знакомы человеку с древнейших времен. Однако о причинах этого заболевания было известно мало, пока в 1882 году Роберт Кох не открыл микобактерии туберкулеза, а потом и выделил из них белок туберкулин, использующийся для диагностики этой патологии и поныне. Вскоре после работ Р. Коха начался взрывоподобный прогресс в вопросах изучения туберкулеза, его диагностики и лечения.
Туберкулез кожи в меньшей степени, чем легочная форма заболевания, является социальной проблемой современности. Хотя в ряде стран отмечается медленный рост распространенности этой патологии. Основная проблема заключается еще и в том, что далеко не каждый врач-дерматолог может своевременно и правильно диагностировать туберкулез кожи. Этому способствует медленное развитие проявлений и их значительная вариабельность – большинству больных диагноз ставится не ранее, чем через 4-5 лет после начала заболевания. Поздняя диагностика накладывает свой отпечаток и на лечение, которое становится длительным, сложным и имеет спорные и изменчивые результаты.
Туберкулез кожи
Причины
Причиной любого туберкулезного поражения являются микобактерии — Mycobacterium tuberculosis, имеющие несколько подвидов. Вызывать туберкулез кожи при этом способны человеческая, бычья и (по некоторым данным) птичья разновидности возбудителя. Заболевание встречается реже относительно других форм туберкулезного поражения, так как кожа здорового человека представляет собой неблагоприятную для развития микобактерий среду. Точно неизвестно, почему именно возбудитель оказывается способным колонизировать кожу и подкожную клетчатку – предполагается влияние эндокринных, иммунологических и других нарушений. Подмечено, что снижение или отсутствие инсоляции (воздействия на кожу ультрафиолетовых лучей солнечного света) резко повышает риск развития туберкулеза кожи.
Попадать в ткани кожи микобактерии могут многими путями, все они делятся на эндогенный и экзогенный способы заражения. Для развития туберкулеза кожи эндогенного характера необходимо наличие инфекционного процесса в других органах – легких, костях, кишечнике. В этом случае возбудитель может гемато- или лимфогенным путем проникать в кожу и вызывать заболевание. При экзогенном способе заражения микобактерии попадают на кожу из внешней среды – такой путь считается намного более редким. В основном, от экзогенного туберкулеза кожи страдают мясники, ветеринары, иногда – врачи-фтизиатры.
Патогенез
После попадания микобактерий в ткани кожи начинается их размножение с развитием характерного гранулематозного воспаления. Глубина расположения очагов, их размер, количество, локализация при туберкулезе кожи очень сильно варьируют при различных формах заболевания. В некоторых случаях основную роль в патогенезе заболевания играет аллергический компонент, в таком случае говорят о наличии гиперергического туберкулеза кожи. Как правило, подобная форма отличается обилием неспецифических проявлений, характерных для аллергических и аутоиммунных васкулитов. Аллергический компонент в большей или меньшей степени выражен почти в трети всех случаев туберкулеза кожи.
Симптомы туберкулеза кожи
Существует множество клинических форм туберкулеза кожи, которые очень сильно различаются между собой. Это дает повод некоторым специалистам утверждать, что микобактерии вызывают не одну патологию разных типов, а несколько различных заболеваний. Такое множество форм дополнительно затрудняет диагностику данного состояния.
Первичный туберкулез кожи (туберкулезный шанкр) – наиболее часто встречается у детей, имеет экзогенную природу заражения. Характеризуется развитием на коже папулы красновато-коричневого цвета примерно через 3-5 недель после попадания возбудителя в ткани. Со временем папула изъязвляется, однако остается такой же безболезненной. После формирования поверхностной язвы возникает регионарный лимфаденит, сохраняющийся примерно на протяжении месяца. Затем наступает этап разрешения и заживления, однако возможны и осложнения в виде диссеминированного туберкулеза кожи или вторичной инфекции.
Острый милиарный туберкулез кожи – такая форма имеет эндогенную природу и возникает преимущественно у больных с тяжелыми формами диссеминированного туберкулеза, при которых возбудитель распространяется по организму гематогенным путем. Симптомы такого поражения – развитие на туловище и конечностях симметричных высыпаний в виде мелких красновато-бурых узелков, везикул, папул.
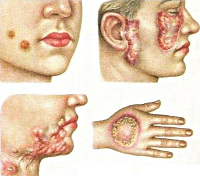
Туберкулезная волчанка – самая распространенная форма туберкулеза кожи. Этот тип поражения характеризуется развитием нескольких бугорков (люпом) диаметром 2-3 миллиметра, они располагаются в дерме и покрыты (при отсутствии изъязвлений) эпидермисом. Излюбленная локализация образований – лицо, кожа ушных раковин, шеи, но иногда может поражаться и туловище, а также слизистые оболочки рта и носа. Люпомы безболезненны, имеют мягкую консистенцию, при надавливании предметным стеклом приобретают желтую окраску. Со временем они могут разрешаться, оставляя после себя рубцовую ткань или же стать причиной длительно незаживающих язв. Такой тип туберкулеза кожи имеет длительное рецидивирующее течение с обострениями в холодное время года, в некоторых случаях люпомы могут срастаться между собой, формируя плоские поражения.
Колликвативный туберкулез кожи (скрофулодерма) – эта форма относится к эндогенным типам заболевания и в основном поражает детей, имеющих туберкулезное поражение лимфатических узлов. Кожа в проекции пораженных узлов (в основном это шея, нижняя челюсть, подмышки) приобретает сначала синюшный оттенок, затем на ее поверхности формируется несколько язв с обилием некротизированной ткани. Как правило, язвы безболезненны, но после своего заживления они оставляют выраженные шрамы.
Бородавчатый туберкулез кожи – является экзогенной формой патологии, в основном им страдают мясники, патологоанатомы, ветеринары и другие лица, которые имеют контакт с зараженным материалом. Практически всегда поражается кожа рук, кистей и пальцев. Начинается заболевание с формирования мелких высыпаний, окруженных воспалительной каймой. Вскоре после этого они начинают разрастаться и сливаться между собой, формируя один крупный очаг поражения. Заболевание может длиться на протяжении многих месяцев, при разрешении очага образуются заметные рубцы и шрамы.
Милиарно-язвенный туберкулез кожи – это довольно редкая форма патологии, которая возникает у сильно ослабленных больных на фоне туберкулезного поражения легких, почек или кишечника. При этом заражение кожи происходит при попадании на нее биологических жидкостей (мочи, слюны, мокроты), содержащих большое количество микобактерий. По этой причине в основном поражаются участки кожных покровов, окружающих рот, анальное отверстие, половые органы. Сначала развиваются мелкие бугорки красного цвета, которые быстро изъязвляются, сливаются между собой и формируя сплошные очаги поражения.
Папулонекротический туберкулез кожи – форма заболевания, характеризующаяся сильно развитым аллергическим компонентом и васкулитом, в основном поражает подростков. Его проявлениями являются развитие эритемы на разгибательных поверхностях кожи конечностей и ягодицах, после чего, в центре покраснения появляется небольшая язвочка. После ее разрешения остается четкий рубец с ровными краями.
Уплотненный туберкулез кожи (эритема Базена) – так же, как и в предыдущем случае, в патогенезе заболевания значительную роль играют аллергические процессы и гиподермальный васкулит. В основном поражает молодых девушек, развивается на коже голеней. Имеет вид нескольких глубоко расположенных узлов плотной консистенции, диаметром 1-5 сантиметров. Иногда они могут изъязвляться, кроме того, нередко узлы становятся причиной регионарного лимфаденита.
Во фтизиатрии существует также еще множество более редких форм туберкулеза кожи – индуративная, лихеноидная и ряд других. Но подавляющее большинство из них является осложнением туберкулезного поражения внутренних органов.
Диагностика
В современной дерматологии диагностика туберкулеза кожи представляет собой значительную проблему по причине большого количества форм заболевания и, как следствие, разнообразия симптомов. Для выявления данной патологии используют дерматологический осмотр, определение антител к туберкулезу в крови и наличия микобактерий в очагах поражения кожи. При осмотре обращают внимание на внешний вид больного, характер высыпаний, длительность их развития и другие факторы. Однако даже присутствие подозрительных образований на кожных покровах не дает полной уверенности в наличии туберкулеза кожи.
Определение титра антител к бактериям туберкулеза является быстрым и эффективным методом диагностики, однако в ряде случаев и он может давать ошибочные результаты. Например, ложноположительные результаты может дать недавняя вакцинация БЦЖ, а ложноотрицательные часто бывают у ослабленных больных или же лиц, которые имеют экзогенные формы туберкулеза кожи. Намного более надежным методом является определение наличия микобактерий в отделяемом язв или пунктате из папул или бугорков. Сегодня для этого используют метод полимеразной цепной реакции (ПЦР), которая позволяет за считанные часы выявить даже мельчайшие количества ДНК возбудителя в исследуемом материале. Также информативны тесты in vitro на туберкулез.
Лечение туберкулеза кожи
Терапия туберкулеза кожи включает в себя все стандартные мероприятия и препараты, которые используются при иных формах туберкулезного поражения. В первую очередь, это противотуберкулезные препараты (изониазид, рифампицин, ПАСК, канамицин), дозировка которых рассчитывается врачом индивидуально. Для уменьшения побочных эффектов от их применения дополнительно назначают препараты кальция, витамины группы В, витамин Е и другие поддерживающие препараты. Учитывая тот факт, что в развитии туберкулеза кожи немаловажную роль играет снижение активности иммунитета, целесообразно назначение иммуностимулирующих средств.
Для лечения туберкулеза кожи используют также физиотерапевтические мероприятия. Особенно полезно применение ультрафиолетового облучения кожи, которое значительно ускоряет выздоровление больного и снижает вероятность осложнений. Среди других методов физиотерапии при туберкулезе кожи часто применяют электрофорез. Важно в целом усиливать сопротивляемость организма инфекции, что достигается правильным ил лечебным питанием, улучшением условий жизни, избавлением от вредных привычек.
Прогноз и профилактика
При наличии туберкулеза кожи экзогенного происхождения прогноз при правильном лечении, как правило, благоприятный. Рецидивы могут наблюдаться только при нарушении плана лечения или же (в редких случаях) заражении лекарственно-устойчивой формой микобактерии. При эндогенных формах заболевания прогноз во многом зависит от характера поражения внутренних органов, состояния иммунитета, возраста и ряда других показателей.
Профилактика туберкулеза кожи среди лиц, имеющих риск контакта с зараженными материалами, сводится к выполнению правил техники безопасности (использование перчаток, очков, масок). Если имеется туберкулезное поражение легких или других внутренних органов, то лучшей профилактикой поражения кожи будет разумная терапия основного заболевания.
Источник
Классификация туберкулеза кожи
Все многочисленные формы заболевания делятся на две достаточно чётко очерченные группы.
- Истинный туберкулёз кожи, называемый также локализованным, истинным, бактериальным или гранулематозным.
- Поражения кожи в результате аллергического («параспецифического» по А.И. Струкову) иммунного воспаления, преимущественно в виде аллергического васкулита, называемые диссеминированным, гиперергическим кожным туберкулёзом и классифицированные Ж. Дарье как «туберкулиды».
Подавляющее большинство (более 70%) случаев туберкулёза кожи относится к 1-й группе; Следует отметить, что лихеноидный туберкулёз кожи (lichen scrofulosorum) занимает промежуточное положение и нередко помещается в группу туберкулидов.
Заболевания, входящие во 2-ю группу, представляют собой хорошо известные аллергические васкулиты, лишённые специфических черт. Патоморфологическая и клиническая картина этих форм отличается определённым своеобразием, и наряду с изменениями неспецифического характера гистологически могут быть обнаружены и туберкулёзные бугорки.
Особняком стоит недостаточно изученная милиарная диссеминированная волчанка лица (lupus miliaris disseminatits). близкая к 1-й, но относимая некоторыми авторами ко 2-й группе. Имеются также кожные заболевания, туберкулёзная этиология которых не доказана. Это острая или хроническая узловатая эритема, узелковый васкулит, кольцевидная гранулёма, розацеоподобный туберкулёз Левандовского и ряд аллергических васкулитов, связанных с туберкулёзной инфекцией опосредованно.
В отечественной литературе для удобства пракгических врачей туберкулез кожи классифицируется следующим образом: локализованные формы (туберкулезная волчанка, колликвативный, бородавчатый, милиарно-язвенный туберкулез), диссеминированные формы (папулонекротический, индуративный, лихеноидный).
[16], [17], [18], [19], [20], [21], [22]
Первичный туберкулез кожи
Синонимы: туберкулезный шанкр; первичный туберкулезный аффект. Болеют преимущественно дети. Обычно на месте внедрения инфекции через 2-4 нед после заражения появляется бессимптомная красновато-коричневая папула плотноватой консистенции, превращающаяся в поверхностную безболезненную язву, которая у части больных принимает шанкриформный вид (туберкулезный шанкр). Через 2-4 нед появляются лимфангит и лимфаденит. Через несколько месяцев наступает заживление первичного очага с образованием рубца, но может быть и генерализация процесса с развитием диссеминированных форм.
Патоморфология
На ранней стадии процесса изменения неспецифичные, характеризуются деструкцией ткани, в которой находят многочисленные микобактерий, инфильтрацией нейтрофильными гранулоцитами. Позднее в инфильтрате доминируют моноциты и макрофаги, затем появляются эпителиоидные клетки, среди них обнаруживают гигантские клетки Пирогова-Лангханса. Количество эпителиоидных клеток увеличивается, а микобактерий — уменьшается, через некоторое время происходит фибропластическое превращение очага и образование рубца.
Туберкулез кожи острый милиарный диссеминированный
Очень редкая форма, возникает на фоне общего диссеминированного туберкулеза как результат гематогенной диссеминации. Характеризуется появлением на коже туловища и конечностей симметричных мелких красновато-бурых или синюшных пятнисто-папулезных высыпаний, пустулезных, везикулезных, геморрагических элементов, иногда — нодулярных образований, в том числе и подкожных.
Патоморфология
Центральная часть папулы представляет собой микроабсцесс, содержащий нейтрофильные гранулоциты, некротические остатки клеток и большое число микобактерий туберкулеза, окруженных зоной макрофагов. При легко протекающей форме гистологическая картина напоминает описанную выше, однако микобактерий в очаге поражения почти не находят.
Туберкулезная волчанка (lupus vulgaris)
Является одной из самой распространенной формы туберкулеза кожи. Заболевание часто начинается в школьном возрасте и у женщин. Характеризуется появлением нескольких специфических мягких бугорков (люпом), залегающих в дерме, розовой окраски с четкими границами диаметром 2-3 мм. Элементы часто локализуются на лице (нос, верхняя губа, ушные раковины), но также могут встречаться и на других участках. Люпомы имеют склонность к периферическому росту, образуя сплошные очаги поражения (плоская форма). При диаскопии (надавливание предметным стеклом) цвет бугорка становится желтоватым (феномен «яблочного желе»), а при надавливании на бугорок пуговчатым зондом обнаруживается чрезвычайная мягкость и он легко проваливается, оставляя углубление в бугорке (симптом «зонда» или симптом Поспелова). Люпома может разрешиться либо сухим путем, когда бугорки подвергаются фиброзированию с разрушением коллагеновых и эластических волокон и образованием рубцовой атрофии, напоминающей смятую папиросную бумагу, либо под действием различных травм, когда бугорки могут изъязвляться (язвенная форма) с образованием поверхностных с мягкими неровными краями и легко кровоточащих язв. В клинической практике встречаются опухолевидная, веррукозная, мутилирующая и другие формы туберкулезной волчанки. У некоторых больных поражается слизистая оболочка полости носа, твердого и мягкого неба, губ, десен. Вульгарная волчанка протекает хронически, торпидно, с ухудшением состояния в холодное время и может осложниться развитием люпускарциномы.
Колликвативный туберкулез кожи (скрофулодерма)
Встречается у лиц, особенно среди детей, страдающих туберкулезом подкожных лимфатических узлов, откуда микобактерии заносятся в кожу. В подчелюстной области, на шее, конечностях появляются плотные малоболезненные залегающие в глубоких слоях кожи и быстро увеличивающиеся в объеме узлы, достигающие 3-5 см в диаметре и плотно спаянные с надлежащими тканями. Кожа над узлами приобретает синюшный оттенок. Затем центральная часть элементов размягчается и образуются глубокие мягкие почти безболезненные язвы, соединяющиеся между собой свищевыми ходами, из которых выделяется кровянистое содержимое с включением некротизированной ткани. Язвы имеют подрытые края, вялые грануляции. После заживления язв остаются весьма характерные «рваные», «мостико-образные» рубцы неправильной формы.
Вторичная скрофулодерма
В отличие от гематогенного колликвативного туберкулеза скрофулодерма возникает вторично из пораженных туберкулезом лимфатических узлов или других внелегочных форм туберкулеза. Чаще наблюдается у детей. Узлы располагаются глубоко, в местах локализации лимфатических узлов, наиболее часто шейных, или вокруг свищей при костно-суставном туберкулезе. При вскрытии их образуются глубокие язвы, после заживления которых остаются втянутые мостикообразные, бахромчатые рубцы. На рубцах нередко появляются бугорки, могут наблюдаться веррукозные (фунгозные) очаги.
Патоморфология первичной и вторичной скрофулодермы сходна. В верхних отделах дермы изменения преимущественно неспецифические (очаги некробиоза, окруженные мононуклеарным инфильтратом), в более глубоких ее отделах и в подкожной клетчатке отмечаются туберкулоилные структуры с выраженным некрозом и значительной воспалительной инфильтрацией. Микобактерии обычно находятся в поверхностно расположенных отделах пораженного участка.
Бородавчатый туберкулез кожи
Часто возникает при экзогенном попадании инфекции в кожу и встречается у патологоанатомов, рабочих на бойнях, ветеринаров, контактирующих с больными туберкулезом животными. Клинически начинается с появления мелких безболезненных серовато-красных веррукозных элементов, окруженных узкой воспалительной каймой, округлых, овальных или полициклических очертаний, покрытых тонкими чешуйками. Постепенно увеличиваясь в размерах и сливаясь, они образуют сплошной бородавчатый, иногда папилломатозный очаг поражения, резко очерченный, неправильных, полициклических очертаний коричневато-красного цвета с роговыми наслоениями, окруженный венчиком синюшно-красной эритемы. При регрессировании на месте очага образуется рубец. Редкие варианты — келоидоподобный, склеротический, вегетирующий, сходный с бородавчатой туберкулезной волчанкой. На пальцах рук, тыльных и ладонных поверхностях кистей, подошвах появляются безболезненные узелки (или бугорки) розовато-синюшного или красноватого цвета с синюшным опенком, окруженные узкой воспалительной каймой. В центральной части имеются бородавчатые разрастания с роговыми массами.
Патоморфология
Выражены акантоз, гиперкератоз и папилломатоз. Под эпидермисом — острый воспалительный инфильтрат, состоящий из нейтрофильных гранулоцитов и лимфоцитов, отмечаются абсцессы в верхних отделах дермы и внутри эпидермиса. В средней части дермы находятся туберкулоидные структуры с небольшим казеозом в центре. Микобактерий значительно больше, чем при туберкулезной волчанке, их можно легко найти в срезах, окрашенных по методу Циля-Нильсена.
Милиарно-язвенный туберкулез
Возникает у ослабленных больных с активным туберкулезом легких, кишечника и других органов. В результате аутоинокуляции мочой, калом, мокротой, содержащих большое количество микобактерий, происходит поражение кожи. Обычная локализация — слизистые оболочки естественных отверстий (рта, носа, ануса) и окружающая их кожа. Возникают мелкие желтовато-красные бугорки, которые быстро изъязвляются, сливаются между собой, образуя болезненные поверхностные легко кровоточащие язвы с неровным дном и мельчайшими абсцессами («зерна Треля»).
Туберкулез кожи папулонекротический
Возникает чаще у женщин. Характеризуется диссеминированными мягкими округлыми полушаровидными папулами (точнее, бугорками) размером oт булавочной головки до горошины, коричневато-красноватого или синюшно-красноватого цвета. Элементы безболезненны, имеют плотноватую консистенцию, гладкую или слегка шелушащуюся поверхность. Они локализуются рассеянно на голенях, бедрах, ягодицах, разгибательных поверхностях верхних конечностей, преимущественно в области суставов.
В центральной части элементов образуется некротический струп, после отпадания которого остаются «штампованные» рубчики.
Туберкулез кожи индуративный (эритема индуративная Базена)
Чаще наблюдается у молодых женщин. На голенях, бедрах, верхних конечностях, животе появляются плотные, спаянные с кожей, малоболезненные узлы диаметром 1-3 см. Вначале кожа над узлами не изменена, затем становится красноватого цвета с синюшным оттенком. Со временем узел рассасывается и на его месте остается запавший коричневатый участок рубцовой атрофии. У некоторых больных наблюдается изъязвление узлов и образуются болезненные неглубокие язвы, которые отличаются торпидным течением.
Туберкулез лихеноидный (лишай золотушных)
Встречается у больных с туберкулезом внутренных органов. На коже чудовища, реже — конечностей и лица появляются милиарные папулы мягкой консистенции, желтовато-коричневого цвета или цвета нормальной кожи. Они склонны к группировке, исчезают бесследно. Иногда в центре элемента наблюдаются чешуйки. Встречающиеся при этой форме туберкулеза плоские папулы напоминают красный плоский лишай. Клинически проявляется в виде асимптомных лихеноидных, фолликулярных или перифолликулярных высыпаний, часто с роговой чешуйкой на поверхности, желтовато-коричневого, красноватого или бледно-розового цвета. При слиянии и тесном расположении элементов могут возникать крупные очаги поражения овальной или кольцевидной формы. Регрессируя, бугорки оставляют поверхностные рубчики.
Патоморфология
В дерме обнаруживают преимущественно эпителиоидно-клеточные гранулемы, располагающиеся в основном перифолликулярно, как правило, без казеозного некроза в центре и слабой лимфоцитарной реакцией вокруг них.
Туберкулезная волчанка (син. туберкулез кожи люпоидный)
Возбудитель попадает в кожу лимфо-гематогенным путем из других очагов туберкулезной инфекции в организме. Первичным элементом является бугорок (люпома). Характерным признаком является мягкая консистенция, выявляемая при надавливании зондом, который как бы разрывает бугорок, проваливаясь в него («симптом зонда»). При диаскопии цвет люпом меняется на желтовато-бурый (феномен «яблочного желе»). Наиболее частой формой является плоская волчанка. Поверхность очага обычно гладкая, но могут быть бородавчатые разрастания, напоминающие бородавчатый туберкулез кожи, резко выраженный гинсркератоз, напоминающий кожный рог. Довольно часто наблюдается изъязвление. При склонности к распространению по поверхности появляются новые элементы. серпигинирующие очаги, а вглубь — разрушения подкожной клетчатки, хрящевой части носа, ушей, отторжение фаланг пальцев и др. Осложнением туберкулезной волчанки может быть люпус-карцинома. Па месте регрессировавших очагов остается поверхностный рубец, в зоне которого, а также вокруг характерно появление новых люпом. Редкие варианты туберкулезной волчанки — опухолевидная, веррукозная, ранняя инфильтративная, эритематозонодобная, саркоидоподобная.
Патоморфология
В дерме чаше всего обнаруживают специфические изменения в виде туберкулезных бугорков и туберкулоидных инфильтратов. Туберкулезные бугорки состоят из скоплений эпителиоидных клеток с различной степенью некроза, окруженных валом мононуклеарных клеток. Как правило, среди эпителиоидных элементов находится различное количество гигантских клеток типа Пирогова-Лангханеа. Туберкулоидный инфильтрат представляет собой диффузную инфильтрацию дермы мононуклеарными элементами. среди которых располагаются эпителиоидные бугорки различных размеров. Иногда инфильтрат распространяется в глубокие отделы дермы и подкожный жировой слой. При этом наблюдаются деструкция придатков кожи и некроз в эпителиоидных бугорках. В некоторых случаях, особенно при изъязвлении. В дерме преобладает неспецифический воспалительный инфильтрат, туберкулоилные гранулемы встречаются реже. Изменения эпидермиса вторичные, наблюдаются его атрофия и деструкция, акантоз, гиперкератоз, иногда паракератоз. По краям язвенных поражений возможны псевдоэпителиальная гиперплазия, развитие рака. Микобактерий в очагах поражения при этой форме туберкулеза очень мало, они не всегда видны в срезах. Даже у зараженных морских свинок не всегда развивается туберкулез.
Туберкулезную волчанку следует дифференцировать от заболеваний, при которых в коже выявляются туберкулоидные структуры (сифилис, лепра, грибконые поражения). Труднее всего отличить это заболевание от саркоидоза ввиду отсутствия абсолютных гистологических критериев. Следует учитывать, что при саркоидозе гранулемы располагаются в толще дермы и отделены от эпидермиса полоской неизмененного коллагена. Кроме того, при саркоидозе гранулемы состоят в основном из эпителиоидных клеток, лимфоидных элементов почти нет, некрозу подвергаются чрезвычайно редко.
Туберкулез кожи и слизистых оболочек язвенный периорифициальный
Редкая, экзогенно возникающая форма туберкулеза слизистых оболочек и прилежащих к ним участков кожи вследствие массивной аутоинокуляции инфекции при прогрессивном экссудативном туберкулезе внутренних органов (легких, пищеварительного тракта, мочевыделительной системы). Чаще болеют мужчины. На слизистых оболочках, вокруг естественных отверстий, реже на операционных ранах обнаруживают множественные милиарные узелки, быстро распадающиеся с образованием небольших поверхностных, но резко болезненных язв, с неровным зернистым дном, окруженных воспалительным ободком. Язвы могут сливаться.
Патоморфология
Вокруг язвы обнаруживают неспецифический воспалительный инфильтрат с преобладанием в нем нейтрофильных гранулоцитов. В более глубоких отделах дермы в большинстве случаев выявляют туберкулоидные гранулемы, как правило, с некрозом в центре.
Туберкулез кожи папулонекротический (folliclis, acnitis Barthelemy)
В основе заболевания лежит аллергический васкулит, развивающийся вследствие сенсибилизации микобактериями туберкулеза или продуктами их жизнедеятельности. Эта форма туберкулеза встречается у подростков и молодых людей, чаще женского пола. Высыпания локализуются преимущественно на коже разгибательных поверхностей конечностей и ягодицах. В центральной части большинства элементов развивается некроз с образованием кратерообразной язвочки, покрытой плотно прилегающей корочкой, окруженной чуть выступающим ободком. После заживления остаются характерные, как бы штампованные рубчики, часто окруженные узким пигментированным ободком. Характерен полиморфизм сыпи, обусловленный существованием папул в различных стадиях развития.
Патоморфология
В центре очага — участок некроза эпидермиса и верхней части дермы, окруженный зоной неспецифического воспалительного инфильтрата, в периферических отделах которого обнаруживают типичные туберкулоидные структуры с выраженным казеозным некрозом. Отмечаются изменения сосудов в виде утолщения их стенок и инфильтрации воспалительными элементами, т.е. развивается васкулит, который, вероятно, и является причиной некроза.
Туберкулез кожи уплотненный (уплотненная эритема Базена)
В основе этой формы лежит дермо-гиподермальный аллергический васкулит, обусловленный повышенной чувствительностью к микобактериям туберкулеза, которые попадают в кожу преимущественно гематогенно. Развивается преимущественно у девушек и молодых женщин, страдающих нарушением периферического кровообращения и гипофункцией половых желез. Клинически характеризуется наличием преимущественно на голенях в области икроножных мыши симметричных, глубоко расположенных, немногочисленных узлов тестоватой или плотно-эластической консистенции диаметром 1-5 см. Нередко наблюдаются лимфангоиты, связанные с очагами поражения. После регрессирования узлов остается пигментация и уличной степени атрофия. Приблизительно в 30 % случаев узлы изъязвляются. После заживления остаются втянутые рубцы с гиперпигментацией по периферии.
Патоморфология
В свежих элементах изменения ограничиваются подкожным жировым слоем, хотя инфильтрат может находиться и в дерме. Характерны гранулематозное строение инфильтрата, изменения сосудов и очаги некроза. Иногда инфильтрат может быть неспецифическим, однако среди воспалительных элементов можно видеть мелкие туберкулоидного типа очажки. Отмечаются выраженные изменения в сосудах в виде тромбоваскулитов мелких артерий и вен, что часто приводит к некрозу. Дифференцируют уплотненную эритему от узловатой по наличию более массивного инфильтрата и очагов казеозного некроза, чего нет при узловатой эритеме.
Туберкулез кожи лица милиарный диссеминированный
Редкая разновидность туберкулеза, вероятно, представляет собой локализованный вариант папулонекротического туберкулеза кожи. Характеризуется наличием на липе изолированных мил парных папул желтовато-красноватого или красновато-коричневого цвета, полушаровидных с пустулополобным центром, мягкой консистенции, дающих при диаскопии феномен «яблочного желе». Высыпания, как правило, поверхностные. Имеется полиморфизм за счет различных стадий развития элементов. После регрессирования оставляют после себя рубчики.
Патоморфология
В поверхностных слоях дермы располагаются типичные туберкулоидного строения гранулемы с некрозом в центр.
Дифференциальный диагноз проводят с бугорковым сифилидом, раком кожи, лейшманиозом, глубокими микозами, ангиитом кожи.
Источник
