У ребенка вокруг ранки расползается кожа
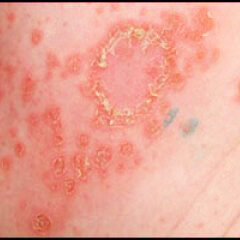

Стрептодермия у детей, каковы её причины ? Летом в жару дети часто страдают потницей. Расчесывая ее элементы дети вносят в поврежденные участки кожи инфекцию. В результате на коже возникают пузырьки. Затем, они лопаются, на их месте образуются язвочки, которые покрываются корочкой. Но затем снова расчесываются, трескаются, начинают мокнуть. Процесс затягивается.
Стрептодермия у детей
Если вовремя не начать лечение, язва достигает больших размеров. А вокруг нее на коже образуются множественные очаги. Таким образом могут поражаться значительные участки кожи.
Это заболевание называется стрептодермия или пиодермия.
Возможно его развитие у любого человека с рождения до старости. Но дети страдают им значительно чаще, т.к. кожа у них нежная, иммунитет недостаточно развит, мелкие травмы кожи у детей происходят чаще и чаще инфицируются.
Чаще других от стрептодермии страдают дети с кожными аллергическими заболеваниями (расчесывая зудящую кожу).
Излюбленная локализация поражения — открытые участки кожи: лицо, руки, ноги.
У младенцев стрептодермия часто возникает в промежности, в результате длительного нахождения в грязных и мокрых пеленках. С применением памперсов у грудничков она стала встречаться реже.
Стрептодермия является заразной. Она может передаваться от одного ребенка к другому при тесном контакте. Кроме того, стрепококк или стафилококк, явившийся ее причиной может вызывать у детей ангину, фарингит, стоматит, отит и другие заболевания. Поэтому, стрептодермия является противопоказанием для посещения ребенком детского сада.
Заметив болячку на коже ребенка, родители, как правило, считают, что это не страшно, пытаются избавиться от нее своими силами. Обычно это не удается.
Лечение Стрептодермия у детей
 Между тем, стрептодермия очень хорошо лечится, если начать лечение в самом начале. В это время самочувствие ребенка не страдает. Обычно, обходится без приема лекарств внутрь.
Между тем, стрептодермия очень хорошо лечится, если начать лечение в самом начале. В это время самочувствие ребенка не страдает. Обычно, обходится без приема лекарств внутрь.
Поэтому, чем быстрее Вы обратитесь к врачу — тем лучше. Для начала обратитесь к педиатру. Но, если потребуется он направит Вас к дерматологу.
Схема лечения очень простая
1. Не мочить
Если есть необходимость, можно аккуратно протереть кожу вокруг влажной салфеткой или ватой, смоченной 70° спиртом, не затрагивая очаг стрептодермии.
Стрептококки и стафилококки очень любят влагу и активно размножаются в ее присутствии. На сухой коже они перестают размножаться. Таким образом не увлажняя кожу, мы препятствуем распространению возбудителей за пределы пораженного участка.
2. Зеленка
Рекомендуется обрабатывать очаги стрептодермии зеленкой (спиртовым раствором брилиантового зеленого) 1 раз в день — утром, но затем оставлять пораженный участок кожи открытым (не закрывать поязкой).
Зеленка обладает дезинфицирующим и подсушивающим действием.
3. Антибактериальная мазь
Без этого пункта никак не обойтись. А любители всяких примочек и присыпок с травами могут здорово навредить ребенку.
Рекомендуется накладывать на пораженный участок повязку с одной из антибактериальных мазей: левомиколь, гентамициновая, синтомициновая — 1 раз в день — на ночь. В данном случае повязка нужна для более длительного и тесного контакта мази с очагом стрептодермии. Утром повязка снимается, а пораженный участок обрабатывается зеленкой и оставляется открытым.
Мази, содержащие в своем составе гормональные препараты: тридерм, целестодерм — дают хороший эффект. Но их категорически не рекомендуется применять самостоятельно, без назначения врача. Т.к. при нанесении на большой участок кожи, они могут системно (через кровоток) воздействовать на организм.
Постоянное ношение повязки не допустимо, т.к. при этом кожа увлажняется и разогревается, что может привести к обратному результату.
Лечение обычно длится 7-10 дней и приводит к полному выздоровлению.
Если очаги стрептодермии множественные, распространяются на большие участки кожи — это нарушает общее состояние ребенка. Повышается температура, увеличиваются лимфоузлы. Это потребует системного применения антибиотиков: в таблетках, внутримышечно или даже внутривенно с госпитализацией в стационар.
Но такое поражение не возникает мгновенно. Стрептодермия всегда развивается постепенно. Так что у родителей всегда есть время обратиться к врачу. Стрептодермия у детей. Лечение.
Вернуться на главную.
Иногда при различных дерматитах, трофических язвах и ожогах могут появляться мокнущие раны. Они отличаются тем, что долго не заживают, увеличиваются в объемах (как бы «ползут»), имеют мокрую поверхность, из них выделяется жидкость.
Станет ли мокнущей какая-либо рана, зависит от иммунитета ребенка. Во время повреждения кожного покрова в рану попадают бактерии, и если иммунитет не может с ними справится, рана начинает мокнуть и превращается в «ползучую».
На днях мы с сыном столкнулись с такой проблемой. После высокой температуры у него на лице появились небольшие красные точки, одну из которых он содрал.
Получилась маленькая ранка. А на следующий день я заметила, что она не подсохла, а немножко увеличилась в объеме и стала подмокать. Поскольку сын только переболел ОРВИ, иммунитет у него был сильно снижен. Пришлось срочно применять меры.
Чем лечить мокнущую рану?
Знакомый дерматолог посоветовал нам подсушивать ранку с помощью Фукорцина (Fucorcinum). Он оказывает отличное противомикробное и противогрибковое действие. Нам порекомендовали наносить его 4 раза в сутки на пораженный участок кожи. Но, к сожалению, это не дало никакого результата. Ранка подсыхала в середине, а по кругу образовывалась мокрая язвочка. Пришлось искать другие методы лечения. Тогда наш знакомый врач-дерматолог порекомендовала попробовать мазь Левосин либо Левомиколь. Сказала, что не рекомендуется применять мазь Вишневского.
Мази Левосин и Левомеколь – это распространенные наружные антибактериальные средства, оказывающие противовоспалительное, противомикробное и регенерирующее действие. Они достаточно эффективны в борьбе с бактериями при относительно низкой цене. Способны проникать вглубь поврежденных тканей, поэтому результат их воздействия виден уже через несколько дней с начала применения.
За короткое время мази снимают отек и устраняют гнойные массы. Назначаются для лечения гнойных ран и гнойных нарывов при лечении:
• ожогов;
• долго не заживающих язв;
• фурункулезов;
• пролежней;
• послеоперационных ран;
• трещин в заднем проходе;
• геморроя.
Перевязки при мокнущей ране нужно делать, не реже трех раз в сутки. При этом должна соблюдаться чистота и стерильность. Руки, а также кожу вокруг раны обязательно нужно дезинфицировать антисептиком. Для перевязки советуем использовать стерильные материалы. В ходе перевязки нужно быть предельно осторожными, чтобы не повредить уже травмированный участок кожи. Если случилось так, что повязка прилипла, отдирать ее нельзя. Это причинит боль и ухудшит ситуацию.
Мы смазывали ранку мазью Левомеколь где-то 5 раз в сутки и она через несколько дней зажила.
На этапе регенерации рекомендуется применять такие средства, как сок каланхоэ, облепиховое масло и масло из шиповника. Все эти растения способны стимулировать ткани к восстановлению.
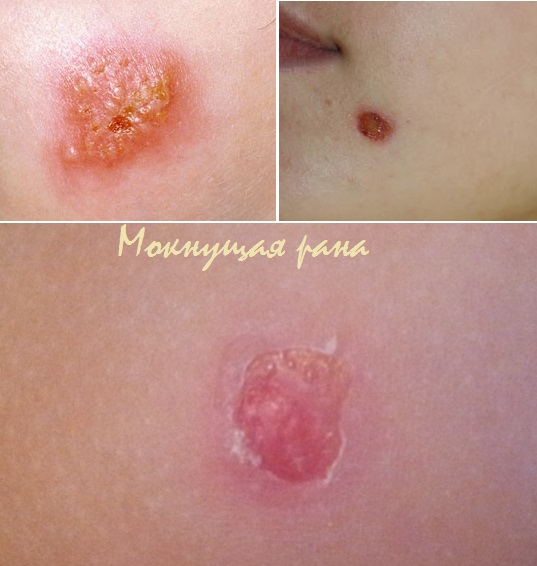
Лечение мокнущих ран с помощью народных средств
1. Компресс из сока картофеля
Очистите несколько картофелин и натрите на мелкой терке. Отожмите сок. Смочите в нем салфетку и приложите ее к ране. Такой компресс делайте через каждые 5-6 часов.
2. Компресс из луковой кашицы
Головку репчатого лука натрите на мелкой терке. Полученную кашицу заверните в марлевую салфетку и наложите на рану. Такой компресс хорошо очищает рану от гноя, уменьшает боль и отечность.
3. Сок алоэ
Из листьев алоэ выдавите сок. Смочите в нем марлевую салфетку и наложите на рану.
Хочется заметить, что самостоятельно лечить мокнущую рану длительный период не рекомендуется. Если Вы заметили, что рана не затягивается, увеличивается в размерах, становится глубже, болезненнее, обращайтесь к врачу. Обязательно нужно обратиться к врачу, если повысилась температура тела, появился озноб.
Если Вы сталкивались с лечением подобных ран, напишите в комментариях, поделитесь своим опытом.
Особенно неприятно, когда мокнущая рана у ребенка появляется на лице. Ведь тогда надо быть аккуратными с лечением. Перечисленные методы можно использовать, но, постоянно смотреть на реакцию организма.
Не пропустите интересные статьи:
Буквально на днях «отболели» этой неприятной инфекцией кожи. Как все началось. У Максима ( 2 г 3 м) на щеке был комариный укус, который он интенсивно расчесывал и днем и ночью , и контрольно и безконтрольно. Болячка очень долго не заживала.. Месяц точно! Так случилось, что меня отправили в роддом , неделю я ребенка не видела. Когда увидела сына, была в шоке, от того, какой эта болячка стала — большая плотная темная корка, под которой виднелся «кратер» , намекающий на безоговорочный шрам на лице (( Такая же болячка появилась и на боку … Муж уверял, что сын все это расчесал до вот такой степени ( за мою халатность в тот момент к здоровью ребенка я была наказана последствиями в виде развития инфекции и мотаниями в квд по пробкам… ). Прошло пару дней, болячка становилась на мой взгляд все больше и больше. Хотя я не видела, что малыш чешется. Он даже их не трогал. В итоге, я вижу следующее- болячка на боку стала мокнуть и разрастаться прям на глазах ! В панике, я полезла в интернет (была суббота, к врачу уже не попасть …), по запросу «мокнущая болячка с коркой» я наткнулась на пост какой-то мамы, которая показала фото ребенка с точно такими же болячками, как у моего сына, с диагнозом стрептодермия. Ей давали рецепты «как лечить». Для себя я решила , что нужно обработать очаги поражения мирамистином и намазать левомеколем. Сразу же мазать фукарцином я не стала, чтоб врач смог достаточно наглядно осмотреть болячки.
Вот вид болячки накануне поездки в КВД и лечения. Для этой инфекции характерно следующее: от основной болячки идет распространение в виде пузырьков, которые потом лопаются , и на их месте появляются плоские гладкие болячки, которые потом превращаются в корочки.
Как лечили. В КВД ( от района Южное Бутово оно находится на ул. Каховка..) врач осмотрела , подтвердила, что это кожная инфекция стрептодермия. Причины — ослабленный иммунитет на фоне резкой смены погоды (после теплого августа , резко пришел холодный сентябрь), грязные руки , и вообще, детки его возраста очень подвержены этой инфекции, так как иммунитет кожи еще очень слаб в принципе. Нам прописали — протирание очага инфекции (и всех-всех видимых болячек) мирамистином, прижигать фукарцином и накладывать толстым слоем мазь акридерм ГК. К этому способу лечения я добавила протирание во круг каждой ранки левомицетиновым спиртом, дабы инфекция не распространялась. Добавлю, что все началось с болячки на щеке и боку, в КВД мы приехали с болячками еще и на животе, в подмышечной впадине (обоих) , на голове за ушком .
Дополнительные меры предосторожности. Футболки я меняла ему раза по 3-4 в день. Наволочку на подушку- каждый день. Пижаму-каждый сон новая пижама. Гуляли на улице без ограничений ( конечно, с другими детками не обнимались, старались гулять на пустых площадках). Врач сказала, что заразить других деток он может только при личном тесном контакте, и то, если сначала тронет свои болячки, потом болячки (любого характера) других деток. Я беременная (на 7 месяце) — для меня эта инфекция опасности не представляет (по словам врача). ТТТ, ни один ребенок в нашем окружении, ни я эту заразу не подцепили. И что самое важное- не купать ни в коем случае! Врач разрешила протирать ребенка мирамистином , если уж очень хочется его помыть. Мы мыли только руки, чистили зубы, протирала салфеткой, смоченной водой «те самые места».
Вылечили?
Буквально на второй день после начала лечения по рекомендациям врача , я увидела явное улучшение, которое выражалось в очевидном не ухудшении состояния болячек. А спустя неделю корки стали отваливаться как старые обои.
Вот фото после недели лечения (это самые лайт-очаги воспаления, в остальных местах кошмар….)
После того, как все корки отвалились, кое-где появлялись новые корки (( что , конечно, очень расстраивало.. но по итогам лечения в течение двух недель, совершенно все корки отвалились. Остались белые пятна на местах очагов инфекции.
Вот фото бока спустя 2 недели и окончания лечения.
Тут мы конечно его уже последние 2 дня не мазали фукарцином, только мирамистин , спирт и мазь. Мазью можно мазать не более 14 дней. По рекомендациям врача в субботу ( на 12 день лечения) мы его искупали, посмотрели, как инфекция отреагирует на воду — ттт , новых высыпаний нет. И на 14-ый день прекратили мазать акридерм ГК.
Сейчас, в качестве закрепления результата , надо давать общие витамины / минералы . . А точнее , витамины надо было давать параллельно основному лечению, для укрепления иммунитета. Но тут я опять поступила халатно (( т.к. никак не могу их выбрать .
В заключение, могу сказать, что мы еще легко отделались. Почти месяц запущенного развития инфекции и 2 недели лечения ! Надеюсь, что нас это больше не коснется, шрамиков у Максима не останется, а я буду более бдительная .
PS : огромная просьба, не занимайтесь самолечением ребенка по частному случаю , чьему то посту и т.д. ! обращайтесь немедленно к врачу! Я просто рассказала свою историю.
Стрептодермия у детей различного возраста развивается вследствие поражения различными штаммами распространенного микробного агента стрептококка и снижение эффективности иммунной защиты.
Характеризуется возникновением типичных пузырьковых высыпаний на кожных покровах (реже слизистых), заполненных гнойным содержимым. При отсутствии необходимого комплексного лечения стрептодермия у ребенка прогрессирует, распространяясь на новые, ранее здоровые участки кожи.
Инкубационный период составляет семь дней, после чего происходит активное развитие заболевания, переходящее в острую форму. Если проведены обследования и поставлен диагноз, стрептодермию необходимо срочно начинать лечить, чтобы избежать осложнений. Течение заболевания может быть острым или хроническим, поверхностным или глубоким. При хронической форме высыпания локализируются вблизи имеющихся язвочек или ран.
Как передается стрептодермия?
Почему возникает стрептодермия, что это такое, и как лечить? Чаще всего патология встречается у маленьких детей возрастом от 2 до 7 лет.
Спровоцировать возникновение заболевания могут порезы, ссадины и царапины на коже, укусы различных насекомых и др. повреждения кожных покровов через которые проникает инфекция. Передается стрептодермия бытовым путем, например, через посуду и одежду, игрушки и др. предметы, которых касался заболевший ребенок.
Возбудитель стрептодермии – стрептококковые бактерии (преимущественно бета-гемолитический пиогенный стрептококк группы А), активное размножение которых на коже приводит к возникновению импетиго, вульгарной экземы и некоторых других болезней, объединяемых понятием «стрептодермия».
Различные виды стрептококка можно обнаружить:
- на игрушках (особенно мягких или редко моющихся);
- любой посуде;
- на любой одежде, как верхней, так и на белье, особенно если оно недостаточно тщательно стирается и не проглаживается;
- в воде и воздухе, то есть ребенок любого возраста постоянно с ним сталкивается;
- на поверхности кожи и слизистых другого человека (маленького и взрослого), который может быть так называемым здоровым носителем (нет никаких симптомов болезни) или болеть ангиной, отитом, рожистым воспалением.
Причины стрептодермии могут быть следующие:
- Снижение иммунитета, при котором даже незначительное количество микробов может вызвать заболевание.
- Нарушение микрофлоры в кишечнике в результате неправильного приема антибактериальных средств или нерационального питания.
- Пренебрежение санитарно-гигиеническими нормами приводит к возникновению благоприятных условий для размножения возбудителей заболевания.
- Расчесывание кожи при дерматозах приводит к заражению стрептококком и развитию стрептодермии.
В зависимости от проявлений и характера течения стрептодермию классифицируют на следующие виды:
- Сухая стрептодермия, или простой лишай. Зачастую поражает детей в возрасте 3-7 лет, проявляясь в виде шелушащихся розовых пятен и нарушения пигментации кожи.
- Стрептококковое импетиго. Представляет собой пузырьковые высыпания, по периферии окруженные красным воспаленным ободком. После их разрывания на коже остаются эрозии, впоследствии покрывающиеся коростами.
Факторами, способствующими распространению высыпаний по телу, являются купание и расчесывание поражений. При чрезмерной выработке кожного сала и активном потоотделении стрептодермия проявляется в паховых и заушных складках. Такие распространения высыпаний по телу наиболее часты у тех, кто имеет лишний вес или болеет диабетом.
Симптомы стрептодермии
Инкубационный период заболевания составляет 7-10 дней. Главный симптом стрептодермии у детей — появление на коже розоватых пятен, покрытых мелкими чешуйками. Во время появления высыпаний никаких субъективных симптомов обычно не чувствуется. Но иногда может появляться кожный зуд, повышение температуры тела, а также увеличение шейных лимфатических узлов, пораженная кожа становится все более сухой.
Пятна при стрептодермии могут иметь совершенно различные размеры, но чаще всего в диаметре они достигают до 4 см. Высыпания локализуются на лице, спине, ягодицах, руках и ногах. После того, как все пятна имеющиеся сходят, на их же месте всегда еще на некоторое время остается специфический белый след. Понятие стрептодермия включает несколько разновидностей инфекционных поражений кожи. Стрептококки – возбудители всех типов заболевания.
Разновидности патологии:
- Стрептококковое импетиго. Наиболее распространенная, классическая форма заболевания. Характерные высыпания появляются на лице, кистях рук и стопах. Эта форма стрептодермии является самой ограниченной, так как возбудитель не проникает дальше поверхностного слоя кожи, которая сохраняет свои защитные функции и включает местные механизмы ограничения воспаления. Внешний вид кожи практически не изменяется, лишь на фоне покраснения возникают отдельные пузырьковые элементы (фликтены), наполненные прозрачной жидкостью. Их появление сопровождается зудом. Вскоре жидкость мутнеет, пузырек вскрывается, подсыхает и покрывается желтой корочкой. После удаления корки на коже остаются пигментированные пятнышки, которые со временем исчезают. Продолжительность процесса составляет от 5 до 7 дней. Но если ребенок расчесывает зудящие элементы, происходит распространение возбудителя на здоровые участки кожи, увеличивается риск развития осложнений и выздоровление затягивается на 3-4 недели.
- Буллезное импетиго. Сыпь локализируется на верхних и нижних конечностях (кисти, стопы) и имеет достаточно солидный диаметр. После вскрытия пузырьков на их месте образуются язвочки, которые могут разрастаться, захватывая здоровые участки кожи.
- Стрептококковая опрелость. Большинство заболевших – маленькие дети и полные люди. Локализация очагов – под молочными железами, в подмышечных впадинах, межъягодичных или пахово-бедренных складках. При ожирении поражается область живота.
- Простой лишай. Проявляется в виде сыпи ярко-розового цвета, с четкими границами. Местом локализации является лицо. Сыпь может уменьшаться в размерах под воздействием солнца. Те участки кожи, которые были ранее поражены, не могут загорать так, как остальные участки кожи.
- Стрептококковая заеда (разновидность щелевидного импетиго) характеризуется появлением пузырьков в уголках рта. После исчезновения пузырьков на их месте возникает трещинка (щелевидная эрозия) быстро покрывающаяся желтоватой корочкой. Очень часто больные, особенно дети, нечаянно это корочку сдирают, но она появляться снова.
- Стрептококковая эктима – более тяжело протекающая форма стрептодермии, затрагивающая глубокие слои кожи. Болезнь протекает с образованием язвенно-некротического поражения и рубца. Эктима часто образуется на руках, ногах и почти никогда – на лице, поскольку на лице очень хорошее кровоснабжение кожных покровов, позволяющее локализовать воспаление. Именно в случае эктимы, как правило, возникают выраженные нарушения самочувствия, вплоть до признаков инфекционно-токсического шока, если возбудитель попал в кровяное русло.
При своевременном лечении симптомы стрептодермии, как правило, проходят за 7 дней. Если же не принимать адекватные меры, заболевание может вызвать такие тяжелые осложнения как псориаз, скарлатину, гломерулонефрит, микробную экзему. Иногда болезнь в хронической форме даже приводит к заражению крови.
Хроническая форма
Стрептодермия в хронической форме характеризуется рецидивирующим течением и развитием больших по величине (диаметром 5-10 см) очагов поражения кожных покровов. Очаги представляют собой четко отграниченные пятна с неровными, фестончатыми краями и отслаивающимся по краям роговым слоем эпидермиса; чаще всего они локализуются на голенях.
На коже возникают пузыри, после вскрытия которых образуются крупные корки желтовато-коричневого цвета. После удаления на месте корки обнаруживается ярко-розовая эрозия, с поверхности которой обильно отделяется серозно-гнойный экссудат. Между рецидивами прекращается образование новых пузырей, вместо корок образуются очаги шелушения с серо- желтыми чешуйками.
Длительное существование инфекционного очага, а также повышенная вследствие этого чувствительность кожного покрова к микробам могут привести к переходу заболевания из хронической стрептодермии в микробную экзему. Характерными признаками этого процесса являются появление экзематозных колодцев, изменение границ очагов поражения (при экземе они становятся неровными, расплывчатыми).
Как начинается стрептодермия: фото
Предлагаем к просмотру подробные фото, чтобы знать как выглядит и начинается стрептодермия у ребенка, а также взрослого.
Диагностика
Для того, чтобы знать, как вылечить стрептодермию, необходимо поставить точный диагноз, ведь такое заболевание может подразумеваться и под другими болезнями. Это рожа, вульгарная эктима, хроническая диффузная стрептодермия и другие. Диагноз «стрептодермия» устанавливают на основании анамнестических данных (контакт с больным человеком, вспышка заболевания в коллективе) и визуального осмотра (характерные пузырьки и желтовато-медовые корочки после их вскрытия).
Из лабораторных методов используют:
- микроскопию мазков пораженного участка кожи;
- бактериологический анализ (посев корочек на питательные среды).
Микроскопию и бакпосев необходимо проводить до начала лечения антибиотиками и при условии отсутствия самолечения.
Лечение стрептодермии
В тех случаях, когда симптомы стрептодермии невелики, и не ухудшают общее состояние больного, то при лечении стрептодермии у детей с хорошим иммунитетом обычно применяется местная терапия в домашних условиях. Она представляет собой вскрытие гнойников и последующую обработку очагов поражения анилиновыми красителями. После этого на больные участки накладываются сухие повязки с дезинфицирующими средствами. Заеды смазываются азотнокислым серебром.
При хронических процессах для лечения стрептодермии у детей и взрослых показана комплексная консервативная терапия:
- Приём антибиотиков. Оптимальными в данной ситуации, считаются полусинтетические пенициллины, а в случае резистентности к ним организма – антибиотики резерва. Как правило, применяется Амоксиклав, Аугментин, Цепорин, Линкомицин. Резерв – макролиды Азитромицин или Эритромицин.
- Инъекции имунномодуляторов и витаминов. Используется гамма-глобулин, витаминные комплексы В, А, С, а также полиглобулин.
- Приём препаратов, необходимых для восстановления микрофлоры кишечника после антибиотикотерапии (пробиотики): линекс, дюфолак.
- Приём поливитаминов курсом (1-2 месяца + повтор): компливит, центрум, витрум, мультитабс или других.
- Лечение препаратами местного действия, которые наносят на очищенную кожу дважды в день. К ним относятся спиртовые антисептические растворы (левомицетиновый спирт 5%, фукорцин и др.), раствор мирамистина (хлоргексидина), раствор перманганата калия. Назначаются мази с антибиотиками: линкомициновая, эритромициновая, левомеколь и другие.
Как лечить стрептодермию у ребенка? Соблюдайте основные рекомендации:
- ограничьте контакты заболевшего ребёнка со здоровыми сверстниками;
- высокая температура – основание для постельного режима;
- запрещены растирания и купания – инфекция может распространиться на новые участки;
- следите за длиной ногтей и чистотой рук у ребёнка;
- каждый день меняйте нательное и постельное бельё;
- хорошо мойте пол, проветривайте помещение;
- отвлекайте ребёнка, не давайте расчёсывать язвочки;
- готовьте больному диетические блюда;
- блюда запекайте или варите.
В очаге инфекции обязательно назначение карантина – детей разобщают не менее, чем на 10 дней (на срок максимальной продолжительности инкубационного периода). В процесс лечения обязательно использования лечебной диеты, состоящей из легкоусвояемой и питательной пищи, в которой обязательно ограничение сладостей, жирной и острой пищи.
Стрептодермия лечение в домашних условиях
Эффективно лечится заболевание народными средствами, включающими использование отвары трав (ромашка, кора дуба) в качестве повязок. Весь период лечения запрещается использовать гигиенические ванны и душ. Заменяем эти процедуры на протирание салфетками, смоченными в настойке ромашки.
Осложнения и прогноз
Симптомы стрептодермии при адекватном лечении исчезают через неделю, но в некоторых случаях (при ослабленном иммунитете или наличии хронических заболеваний) возможны осложнения:
- переход в хроническую форму;
- каплевидный псориаз;
- гломерулонефрит;
- ревматизм;
- миокардит;
- микробная экзема;
- скарлатина;
- фурункулы и флегмоны;
- септицемия – заражение крови, в которой циркулирует огромное количество стрептококков.
Прогноз при данном заболевании благоприятный, но после перенесенной глубокой формы стрептодермии остаются косметические дефекты.
