У ребенка по коленками шелушится кожа

Сухая кожа на коленях – несомненный косметический дефект, особенно летом, когда колени находятся на виду. Специфика кожи в человеческом организме состоит не только в том, что это самый большой орган тела, и даже не в том, что она способна переносить воздействие слабо концентрированных химических веществ, а в том, что он выполняет колоссальную информационную и коммуникативную функции. Кожа сообщает мозгу обо всех негативных и позитивных воздействиях, вынуждая его отреагировать, принять меры.
Когда кожа на коленях становится грубой – это закономерный результат внешнего воздействия. На коленях и локтях она от природы несколько другая на ощупь, потому что самые функциональные суставы постоянно совершают сгибательные и разгибательные движения.
Безобидные причины появления патологии
Кожа шелушится на коленях
Утолщение и загрубение кожи над коленом, связанное с возрастными изменениями или профессиональной деформацией, ни у кого не вызовет удивления. Но когда шелушится кожа у людей младше 60 лет – важно выявить причины.
Помимо негативного внешнего воздействия некачественных моющих средств, косметики и дезинфицирующих химических веществ, причиной может простое незнание элементарных правил.
Причины сухой кожи на коленях можно искать в:
- обезвоживании,
- недостатке витаминов,
- весеннем авитаминозе.
Это простые и очевидные поводы, которые можно устранить естественным путем, не прибегая к медикаментозным средствам, обходясь витаминными комплексами, свежей зеленью, сбалансированным питанием и обильным питьем.
К сожалению, дело не всегда обстоит так просто, и причина того, что шелушатся колени, может крыться в системном или хроническом заболевании внутренних органов, кожной патологии, которая носит характер симптомного проявления при значительном поражении организма, нарушении иммунитета, сбоя в работе эндокринной системы.
Патологии детского возраста
Шелушение кожи на колене у детей
Мягкая младенческая кожа грудничка не должна ни загрубеть, ни шелушиться при правильном уходе. На вопрос о том, почему у ребенка на коленке начала шелушиться кожа, ответ может крыться в наследственном заболевании, внешней инфекции, нарушении обмена веществ, дерматите, или аллергической реакции. Шелушиться кожа может при экземе, врожденном гипотиреозе, дисбактериозе.
Если коленки у ребенка шелушащиеся и шершавые, обязательно проводится осмотр специалистом и серия анализов.
Чаще всего шелушится кожный покров может из-за:
- Чесотки, которую распространяет чесоточный клещ (это может быть заражение из детского, медицинского учреждения и даже из любого присутственного места).
- Грибкового поражения, которое будет не только шелушиться, но и чесаться. При этом сначала поражаются ступни, подошва, ногти, а со временем и коленка.
- Отрубевидного лишая, который характерен для детского возраста и напоминающий разноцветные чешуйки на ноге.
- Вторичного сифилиса. Заражение которым происходит обычно от родителей, но может передаться при контакте с кем угодно.
- Псориаза – наследственное заболевание, которое проявляется в виде шершавых и шелушащихся бляшек.
- Атопического или контактного дерматита.
- Зкземы, при которой и у взрослого и у ребенка может воспаляться и шелушиться на начальном этапе кожа, а затем стать грубой, или мокрой и сочащейся. При этом она может ужасно чесаться и зудеть, причем колено далеко не единственное место, где она может локализоваться.
- Ихтиоза – классический пример, при котором заболевание проявляется в течение первых двух лет жизни ребенка. При этом малыш бывает покрыт ороговевшими чешуйками, сильно напоминающими чешую у рыбы. Проходить лечение при недуге необходимо регулярно в течение жизни.
- Лишае Жибера, от которого мужчина самопроизвольно излечивается в пубертатном периоде, а женщина будет мучиться всю жизнь.
У каждой из этих патологий – один и тот же характерный признак, но грибок можно мазать противогрибковыми препаратами, и он пройдет в худшем случае через месяц, а если причина в псориазе, экземе или ихтиозе, то, возможно, от него придется лечиться всю жизнь.
Сухость кожи как предрасполагающий фактор
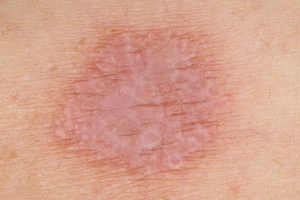
Лишай Жибера
Жалобы на то, что у младенца сухая корка на коленке – одна из самых частых, когда обеспокоенные родители приходят с младенцем к педиатру или дерматологу. И это правильно, что они обратились в тот момент, когда кожа только начала сохнуть, или корка не приобрела характер шелушения. Такой симптом может указывать на множество нарушений, кожных патологий и наследственных болезней, но сухой она может быть и по другим причинам.
Недостаточный уход за локтями и коленями грудничка, с отсутствием сформированного обмена веществ и недоразвитыми еще потовыми железами, может легко привести к загрублению в местах соприкосновения с одеждой, или кроваткой, в которой он ползает.
Но благодаря способности кожи малыша к регенерации и восстановлению, все это быстро проходит. Беспокоиться нужно, если это продолжается на протяжении длительного периода, и никакие меры по уходу не дают результата.
Уход за кожей не всегда может предотвратить заболевание, или воспрепятствовать его возобновлению. Поэтому всегда лучше подстраховаться и посетить дерматолога, пройти анализы и узнать, что никаких патологий нет.
Рождение малыша в семье – это большая ответственность для родителей. Иногда по неопытности мы не воспринимаем шершавые коленки детей как проблему, но такие симптомы могут являться сигналом серьезных заболеваний.
Здоровая кожа должна быть без трещин, покраснений и огрубевших участков, при любых внешних изменениях родители обязаны проконсультироваться с врачом и выяснить причину отклонений.
Почему колени и локти сохнут?

Шершавая кожа способна растрескиваться, в результате повреждается целостность кожного покрова, возникает угроза попадания инфекции в рану.
Если шелушатся локти и колени, то этому предшествуют причины – внешние и внутренние.
Внешние:
- погодные условия;
- сухой воздух в помещении;
- механическое воздействие;
- купание в горячей воде;
- использование жесткой воды, частое применение отваров, гелей, присыпок, подсушивающих кожу.
Внутренние:
- недостаток жидкости в организме – у маленького ребенка водно-солевой обмен до конца не сформирован, поэтому жидкий стул, рвота, усиленное потоотделение вызывает резкое обезвоживание;
- несбалансированное питание кормящей матери приводит к дефициту жиров, витаминов А и Е;
- анемия – низкий уровень гемоглобина в крови;
- дисбактериоз – нарушение микрофлоры в кишечнике;
- аллергическая реакция;
- кожные инфекционные заболевания;
- врожденный гипертиреоз – сбой функций щитовидной железы;
- ихтиоз – генетическое заболевание, связанное с нарушением процесса ороговения клеток кожи.
Как избавиться от неприятных симптомов?

Терапия полностью зависит от причин образования шершавости на коленках и локтях. Прежде чем назначить лечение, педиатр проводит беседу с матерью, выявляет внешние причины сухости. При их устранении жалобы способны пройти самостоятельно.
Если малыш находится на грудном вскармливании, следует пересмотреть рацион питания и исключить возможные аллергены. В случае искусственного кормления малышу заменяют молочные смеси на безлактозные.
Когда новорожденные детки питаются только материнским молоком, то в дополнительной жидкости не нуждаются. Смеси же содержат больше белка, поэтому педиатры советуют давать воду между кормлениями, предупреждая обезвоживание организма.
Кожный покров у детей очень чувствителен, поэтому важно соблюдать надлежащий гигиенический уход. Не рекомендуют во время купания использовать раствор марганцовки: она сильно подсушивает кожу, при неправильном ее разведении можно получить ожог.
Для водных процедур не используйте горячие ванны, в первые 3 месяца желательно кипятить и отстаивать воду. Отдавайте предпочтение гипоаллергенным средствам без ярко выраженного цвета и запаха.
Правильно выбирайте стиральный порошок, по окончании стирки детское белье многократно прополаскивайте. Проглаживание вещей с изнанки предупреждает трение ткани о кожу и удаляет остатки порошка с одежды.
Лечение

Если ребенку становится хуже, нужно детально обследоваться: сдать анализ крови – общий развернутый и на содержание глюкозы. По результатам врач назначает медикаментозное лечение.
Шелушится кожа на коленях и локтях чаще от аллергической реакции. Если в ходе опроса родителей не удалось выявить предполагаемый аллерген, то исследуют кровь на уровень специфических иммуноглобулинов(Ig E). Кожные пробы делают редко из-за сложности их объективного оценивания.
Лечение заключается в выведении раздражителя из организма. Применяют:
- сорбенты (Энтеросгель, Полифепан, Фильтрум);
- смягчающие и снимающие раздражение мази (Бепантен, Мустела Стелатопия, Фенистил);
- в запущенных случаях гормональные крема (Адвантан, Локоид);
- противоаллергические препараты (Фенистил в каплях).
Антигистаминные препараты применяют строго по назначению врача. Действие их направлено на подавление симптомов аллергии, терапевтического эффекта не оказывают.
Эффективные рецепты против сухости
Лечить ребенка рецептами народной медицины можно только с согласия педиатра. В домашних условиях против сухости кожи рекомендуют:
- Детское облепиховое масло – обладает противовоспалительным, ранозаживляющим свойством, снимает раздражение. Нанести на локти и коленки 1-2 раза в день, обратить внимание, что масло оставляет следы на одежде.
- Оливковое, растительное масло – оказывает успокаивающее и увлажняющее действие. Можно приготовить масляный компресс: салфетку пропитать 1 чайной ложкой теплого масла и прикрепить к месту шелушения на 10 мин, после процедуры помазать детским кремом.
- Льняное масло с ромашкой – асептическое и увлажняющее средство. В эмалированную емкость поместить 1 ст. л. сухой ромашки, налить 100 гр. льняного масла, все смешать и довести на медленном огне до кипения. Мазать шершавые участки кожи каждые 2- 3 часа. Результат ощутим уже через неделю.
- Отвар ромашки – применяют местно в виде примочек или общих ванн. 1 ст. л. измельченной травы заливают 1 ст. кипятка, оставляют настаиваться в течение двух часов. Готовить отвар впрок бессмысленно: по истечении 5-ти часов его целебные свойства утрачиваются.
- Настой череды – добавляют в воду во время купания, делают локальные компрессы. 3 ст. л. череды заливают одним стаканом кипятка, настаивают 6-10 часов. Для ванн потребуется около 2 литров настоя, купать 10-12 минут.
Нельзя:
- Отшелушивать грубые участки агрессивными масками и скрабами – можно травмировать нежную кожу.
- Лимон: имеет возрастные ограничения, вызывает раздражение и аллергическую реакцию.
- Мед: является высокоаллергенным продуктом, разрешается с 3-х лет.
Профилактика

В первые дни жизни кожа грудничка переживает огромный стресс, поэтому задача взрослых – создать комфортные условия и обеспечить правильный уход:
- контролировать влажность и температуру в комнате: воздух не должен быть сухим. Пользоваться увлажнителем, особенно в отопительный сезон;
- применять увлажняющие кремы после водных процедур, смазывать не только локти и коленки, но и все тело;
- если у ребенка склонность к аллергии, необходимо исключить потенциальные раздражители из рациона питания;
- не экспериментировать с новыми гелями и шампунями, остановить выбор на проверенном косметическом средстве;
- ежедневные прогулки на свежем воздухе, в морозную погоду наносить на проблемные зоны жирный крем.
Родителям рекомендуется внимательно следить за здоровьем своего малыша: сухая кожа на коленях и локтях свидетельствует о внутренних нарушениях. Своевременное обращение к врачу предупредит серьезные последствия.
Трудно не встревожиться, когда нежная детская кожа вдруг становится грубой и шершавой. Что произошло, отчего кожа стала шершавая и опасно ли это? Идти к врачу или пытаться справиться самостоятельно?
В целом, ситуации, когда приходится разбираться, почему у ребенка шершавая кожа, можно разделить на несколько принципиально разных групп:
Когда это не болезнь
Сухая шершавая кожа у ребенка может появиться как в результате болезни, так и просто под воздействием внешних факторов: холод, ветер, трение.
Трение
Например, на локтях у ребенка кожа может стать грубой, сморщенной и темной просто потому, что на них часто опираются, лежа смотря телевизор или играя с гаджетами. Такие же грубые коричневые или розоватые сухие шершавые пятна могут появиться на верхней части стопы, если у ребенка есть привычка сидеть, подвернув под себя одну ногу, которая постоянно трется об обивку стула.
Что-то подобное может произойти и с кожей голеней, реже – появиться на бедрах, если носить шерстяные штаны прямо на тело. В этом случае шершавые красные пятнышки выглядят как гусиная кожа. Собственно, это она и есть, раздражение появляется из-за воздействия грубой шерсти на ставшую чувствительной на морозе детскую кожицу (впрочем, подобные проблемы бывают и у взрослых).
Холод, ветер
У детей 7 – 10 лет, которые начинают гулять самостоятельно, могут появиться цыпки на руках: результат воздействия холода, влаги и ветра (чаще всего – при прогулках в мокрых варежках или вообще без варежек). Появляются мелкие шершавые пупырышки на коже, она краснеет, шелушится.
Все эти случаи не требуют вмешательства врача. Достаточно изменить привычки ребенка, чтобы кожа не травмировалась снова и снова, а сами места шелушений смазывать жирным питательным кремом.
- Это может быть отечественный крем для рук с витамином F, синяя Nivea, вазелин.
- Из народных средств – гусиный жир.
- Использовать масла в чистом виде не рекомендуется: любое масло эффективно увлажняет только после пилинга, когда удалены ороговевшие частицы эпидермиса. Подвергать же скрабированию и без того раздраженную чувствительную кожу не стоит, чтобы дополнительно ее не травмировать.
У новорожденного и ребенка до года
В первые две недели жизни сухая шершавая кожа, мелкое шелушение на животе, на боках ребенка может быть вариантом нормы: такое случается примерно у трети малышей. После удаления первородной смазки кожа становится более чувствительной к внешним воздействиям и сухой воздух в помещении (особенно зимой, когда работает центральное отопление) уменьшает количество влаги в коже. Какие-то особые меры здесь не нужны: достаточно регулярно купать малыша (при условии, что пупочная ранка зажила) и после купания смазывать кожу детским маслом или молочком.
Сохнуть и шелушиться кожа здорового малыша может при:
- слишком сухом воздухе в доме,
- избыточном использовании детской присыпки,
- слишком частом купании с мылом или пенкой,
- добавлении в ванну череды, ромашки, коры дуба.
Все это довольно легко обнаружить и устранить.
Пеленочный дерматит
Шершавая кожа на попе у грудного ребенка, может стать проявлением пеленочного дерматита, когда кожа начинает преть из-за избыточной влажности или травмируется подгузником. В этом случае, кроме шелушения на коже, появляются красные отечные участки, которые кажутся более плотными и словно бы возвышаются над поверхностью. Покраснения не имеют четких очертаний, плавно сходят на нет, часто покрыты мелкими папулами (бугорками), которые могут распространяться и за пределы участка покраснения. Когда процесс начинает сходить на нет, краснота исчезает, но остается шелушение, местами шершавая кожа. Пеленочный дерматит всегда ограничен областью подгузника, пятна неравномерные, часто видны «затеки» у резинок.
Такую ситуацию уже трудно назвать вариантом нормы, но и поводов для паники нет. Если принять меры своевременно, не допуская присоединения инфекции, можно справиться с проблемой и без врача. Менять подгузник нужно не реже чем раз в 2 часа. Кожа ребенка должна содержаться в чистоте, при смене подгузника остатки мочи нужно удалить влажными салфетками. Участки воспаления обрабатывают присыпкой с цинком или цинковой мазью. Если проблема ограничивается легкой краснотой и шелушением, можно использовать кремы с заживляющим действием (Бепантен).
Если при регулярном уходе, своевременной смене подгузника, ситуация не меняется в течение 5 дней, нужно обратиться к врачу.
Когда шершавая кожа — это болезнь
Аллергические заболевания:
- Крапивница
- Атопический дерматит
- Экзема
- Псориаз
Вызвать сухость и шелушение кожи могут и другие заболевания:
- фолликулярный гиперкератоз (гусиная кожа);
- врожденная недостаточность щитовидной железы (гипотиреоз);
- врожденный сахарный диабет;
- редкое наследственное заболевание – ихтиоз;
А также некоторые состояния организма:
- недостаток витаминов;
- глистная инвазия.
Заболевания аллергической природы
Аллергия – одна из главных проблем современности: под данным ВОЗ уже сейчас треть населения развитых стран страдает от тех или иных ее проявлений, и в дальнейшем число таких пациентов будет расти. Сторонники гигиенической теории аллергии считают: проблема в том, что мы живем в слишком чистом, почти стерильном мире, и иммунная система из-за недостатка настоящих «врагов» атакует белки собственного организма.
Аллергические реакции и заболевания, связанные с чрезмерной аллергической готовностью организма часто проявляются на коже.
Крапивница
По своему виду эта реакция похожа на следы ожога крапивы; кожа становится шершавой, бугристой, отекает иногда появляются волдыри (а иногда дело ограничивается отеком). Высыпания чешутся и могут быть болезненными при прикосновении. Поражаются кожа и слизистые, сыпь может распространяться по всему телу, на спине и животе или располагаться только на определенных участках (например, при повышенной чувствительности к ультрафиолету солнечная крапивница появляется только на открытых участка тела).
 Спровоцировать крапивницу могут пищевые аллергены (мед, цитрусовые), лекарства, укус насекомого, даже холод и солнце.
Спровоцировать крапивницу могут пищевые аллергены (мед, цитрусовые), лекарства, укус насекомого, даже холод и солнце.
От кожных заболеваний крапивницу отличает быстрое появление множества элементов, тогда как при кожных болезнях высыпания начинаются с 1 – 2 элементов и распространяются некоторое время. Также, в отличие от болезней кожи, высыпания при крапивнице сохраняются 1 – 2 часа, после чего исчезают. Опасность этого состояния в том, что отек слизистой может нарушить распространиться на ткани гортани и нарушить дыхание – это называется отек Квинке. Такое состояние требует немедленной медицинской помощи.
Для лечения крапивницы необходимо устранить аллерген и принять противоаллергическое средство (лоратадин, фексофенадин, цетрин). При пищевой аллергии рекомендованы сорбенты (Смекта, Полисорб, Энтеросгель, Фильтрум), они свяжут часть аллергенов, не давая им поступать в кровь. Местно можно использовать Фенистил.
Атопический дерматит
Это одна из самых причин шершавой кожи у ребенка. По данным ВОЗ, атопическим дерматитом страдает до 15% всего населения земли. Девочки болеют чаще мальчиков. Болезнь имеет наследственную предрасположенность: если у одного из родителей есть любая аллергия, вероятность, что у малыша появится атопический дерматит – 20%, если аллергики оба, вероятность болезни возрастает до 60%.
 По сути, атопический дерматит – это иммунозависимое воспаление кожи, во время которого нарушается формирование нормального рогового слоя и липидный состав кожи. Говоря по-русски, из-за вызванного аллергической реакцией воспаления кожа производит слишком мало жира и слишком много отмерших роговых клеток, которые в норме должны защищать ее от внешних воздействий, а при атопическом дерматите, накапливаясь в чрезмерном количестве, делают кожу сухой и грубой.
По сути, атопический дерматит – это иммунозависимое воспаление кожи, во время которого нарушается формирование нормального рогового слоя и липидный состав кожи. Говоря по-русски, из-за вызванного аллергической реакцией воспаления кожа производит слишком мало жира и слишком много отмерших роговых клеток, которые в норме должны защищать ее от внешних воздействий, а при атопическом дерматите, накапливаясь в чрезмерном количестве, делают кожу сухой и грубой.
Симптомы
Проявление атопического дерматита зависят от возраста. Обычно болезнь проявляется на 1 году жизни. У малышей (у ребенка в 1 – 2 года) преобладает активное воспаление. Появляются красные шершавые пятна на коже, покрытые мелкими узелками (папулами) маленькими пузырьками, которые лопаются. образуя мокнущие язвочки (эрозии). Такие высыпания располагаются у годовалого ребенка на щеках, реже – в области лба и подбородка, на кистях.
По мере взросления ребенка меняется и характер высыпаний и их распространенность. Обычно после двух лет шершавые пятна на коже у ребенка становятся не такими яркими, перестают мокнуть, начинают шелушиться. А сама кожа становится грубой, усиливается ее рисунок и очаги поражения выглядят как бы морщинистыми, могут трескаться. Высыпания переходят на шею и плечи, локтевые ямки, голени, подколенные ямки, ягодичные складки, кисти и стопы. Все эти места активно чешутся, ребенок их расцарапывает и может занести инфекцию. Тогда появляются гнойные корки, повышается температура.
Возможны изменения и на лице: веки темнеют, шелушатся, становятся морщинистыми. Ногти из-за постоянного расчесывания становятся гладкими, блестящими, края их стачиваются.
Обычно болезнь протекает как череда обострений и ремиссий. Обострения чаще возникают в холодное время года, провоцируются не только аллергенами, но и стрессами, простудой.
Лечение
Лечение атопического дерматита сложное и часто не дает результата. Прежде всего, необходимо минимизировать контакт с аллергенами.
- Для этого назначается специальная диета
Из питания исключаются яйца, шоколад, цитрусовые, клубника, фабричные соки, полуфабрикаты, копчености. Иногда этого бывает недостаточно и приходится целенаправленно выявлять продукты, которые ребенок не переносит, например, коровье молоко.
Остановимся подробней на питании при атопическом дерматите, потому что у малышей именно пищевые аллергены чаще всего провоцируют заболевание. Если болезнь появилась до введения прикорма, маме придется заняться своим рационом, исключив из него упомянутые выше продукты. Аллергия может проявиться и на молочную смесь, тогда проблему нужно обсудить с педиатром, который поможет выбрать гипоаллергенный продукт (увы, ни один гипоаллергенный продукт на самом деле не гарантирует отсутствие реакции.
Если один или оба родителя – аллергики, у малыша есть предрасположенность к атопическому дерматиту. В этом случае прикорм нужно вводить особенно осторожно: не пытаться разнообразить вкусы, добавляя один продукт раз в неделю. Да, процесс пойдет медленней, но будет возможность отследить реакцию малыша.
Если момент уже упущен, и на каком-то этапе введения прикорма появились высыпания, придется все начинать сначала. На две недели ребенок возвращается исключительно на грудное вскармливание. Потом прикорм начинают с минимальных доз одного нового продукта, постепенно увеличивая количество в течение двух недель. Только если он нормально переносится, добавляют следующий.
У детей постарше, для которых материнское молоко уже не необходимость, а дополнение к питанию, приходится использовать другие схемы. Сначала из рациона исключается практически все. Разрешается только рис или гречка на воде без масла и соли. Обычно этот этап пережить очень трудно: возмущается и ребенок и, особенно, бабушки, норовящие сунуть что-нибудь « вкусненькое» и обвиняющие молодую маму в издевательствах над ребенком. Постарайтесь найти в семье союзника, который примет огонь на себя.
После недели такой строгой диеты добавляется один новый продукт. Далее новые продукты допускаются раз в три дня. Все съеденное и выпитое в течение дня тщательно записывается в дневник питания. Обратите внимание на скрытые аллергены: например в домашние котлеты часто добавляют яйца.
- Смена обстановки
Если дома малыш с атопическим дерматитом, придется изменить и обстановку. Из квартиры нужно убрать ковры, портьеры и другие «пылесборники», в которых заводятся пылевые клещи. Если в доме остались перьевые подушки и пуховые одеяла, придется убрать и их. Проверьте ванную на грибок: часто он заводится в труднодоступных местах, щелях плитки. Грибок придется тоже регулярно удалять. Уборку в доме придется делать каждый день: мытье полов можно заменить пылесосом с HEPA-фильтром, который не пропускает мелкие частицы. Обычный пылесос, наоборот, только рассеивает аллергены в воздухе. Если позволяют финансы, хорошим помощником может стать мойка воздуха, которая поддержит нужный уровень влажности (что благоприятно скажется на коже не только малыша, но и мамы), попутно очистив воздух от пыли.
- Купание
Купать малыша лучше без мыла и пенок. Не стоит добавлять в воду марганцовку – после заживления пупочной ранки стерильность малышу не нужна, а марганец сушит кожу. Не полезны и травы – они сами по себе могут стать мощным аллергеном. После купания можно смазать кожу малыша специальными кремами – эмолентами. Такие кремы выпускаются многими производителями аптечной косметики. Их можно использовать несколько раз в день.
Медикаментозная терапия работает в двух основных направлениях.
Наружная терапия
Используются мази с противовоспалительным и противоаллергическим действием.
- Часто врачи назначают мази с гормонами (например, метилпреднизолона ацетат) – бояться их не нужно, эти препараты в клинических рекомендациях указываются как терапия первой линии. Современные мази с глюкокортикоидами безопасны при условии короткого курса (не более месяца). Но необходимо строго соблюдать дозировку. Полоски крема, покрывающей концевую фалангу указательного пальца достаточно для распределения на площадь двух ладоней взрослого. Если площадь высыпаний меньше, соответственно, нужно брать минимальные количества средства. Нельзя смешивать гормональные мази с вазелином, детским кремом – при этом снижается концентрация действующего вещества и эффективность препарата.
- В качестве альтернативы гормональным мазям можно посоветовать препараты пимекролимус (Элидел), разрешенный с трехмесячного возраста, или такролимус (Протопик), разрешенный с двух лет. При частых обострениях пимекролимус или такролимус можно использовать для профилактики, нанося два раза в неделю – по такой схеме их разрешено применять год и более.
- Очаги поражения в волосах лечат шампунями с пиритионом цинка.
- Деготь как народное средство лечения атопического дерматита эффективен, но обладает канцерогенным действием.
Общая терапия или системные противоаллергические препараты
Лоратадин (Кларитин), эбастин (Кестин), цетиризин (Зиртек). Они уменьшают зуд, особенно ночной, и отечность кожи.
Детям старше трех лет при обширных кожных проявлениях полезно ультрафиолетовое излучение: если нет возможности позагорать, можно воспользоваться специальными приборами в физиотерапевтических кабинетах поликлиник.
Если атопический дерматит появился на 1 году жизни, с вероятностью 60% он со временем сойдет на нет. В целом, чем позже возникает заболевание, тем больше вероятность, что оно продлится до подросткового и взрослого возраста.
Экзема
Еще одно наследственное заболевание, обусловленное неадекватностью иммунного ответа. Часто сочетается с проблемами желудочно-кишечного тракта и желчевыводящих путей.
Участок кожи краснеет и отекает, на нем появляются маленькие пузырьки, которые лопаются. оставляя после себя точечные мокнущие язвочки (эрозии), которые медики называют экзематозными колодцами. Потом на них появляются корочки. По мере рассасывания, рядом появляются новые элементы, поэтому можно одновременно видеть разные проявления – красноту, пузырьки, эрозии, корки, шелушения. Границы очагов нечеткие.
Высыпания симметричны, у ребенка шершавая кожа на руках, на ногах, лице. Поврежденные участки чередуются с чистой кожей, выглядя как «архипелаг островов». После того, как воспаление стихает, остаются плотные потемневшие (или, наоборот, бледные) участки с грубой толстой кожей, усиленным рисунком, которые постепенно приходят в нормальное состояние.
При поражении кожи головы возникает себорейная экзема: в волосах, за ушами и на шее появляются желтоватые или серые шелушащиеся и зудящие корки, желтовато-розовые как бы отечные пятна, покрытые жирными желтыми шелушащимися чешуйками.
У детей первые признаки экземы обычно появляются в 3 – 6 месяцев. Проявления ее очень сходны с проявлениями атопического дерматита, лечение также сходно: исключить все возможные аллергены, включая пищевые, мази с глюкокортикоидами, антиаллергические препараты внутрь, эмоленты несколько раз в день для поддержания водно-жирового баланса кожи.
Псориаз
Еще одна болезнь, при которой изменения кожи вызваны неадекватным иммунным ответом. Но в отличие от предыдущих заболеваний, при псориазе пусковым механизмом становится инфекция: болезнь часто появляется после перенесенной ветрянки, ангины, кишечные инфекции, заражение грибком. Чаще всего это происходит в возрасте 4 – 8 лет. Второй пик заболеваемости – подростковый возраст.
Если у взрослых псориаз представляет собой шершавые сухие красные шелушащиеся бляшки, то у детей это чаще всего красные набухшие пятна, очень напоминающие опрелости, но, в отличие от опрелостей, шелушащиеся. Такие пятна появляются в складках кожи, на половых органах, лице, голове. Бляшки зудят и обильно шелушатся. особенно при расчесывании, часто сливаются. Примерно у трети детей меняются ногти: в них появляются углубления, поперечные полосы. В подростковом возрасте часто поражаются локти: вокруг них собираются группы бляшек с четко очерченными границами, кожа шершавая и красная.
 Точно так же, как атопический дерматит или экзема, псориаз то обостряется. то выходит в ремиссию. Кожа может очиститься полностью, а могут остаться несколько « дежурных» бляшек. Продолжительность ремиссии колеблется от нескольких недель до десятков лет.
Точно так же, как атопический дерматит или экзема, псориаз то обостряется. то выходит в ремиссию. Кожа может очиститься полностью, а могут остаться несколько « дежурных» бляшек. Продолжительность ремиссии колеблется от нескольких недель до десятков лет.
Лечение псориаза начинают с местной терапии, цель которой – убрать шелушение. Для этого используют мази на основе салициловой кислоты, которые размягчают роговые чешуйки. Мазь наносят на ночь, утром смывают и смазывают бляшки мазями с кортикостероидами.
В тяжелых случаях внутрь назначают ретиноиды – препараты на основе активных форм витамина А. Но это действительно терапия крайних состояний, которая требует обязательного контроля врача.
Хорошо помогает ультрафиолетовое излучение: таким детям полезно загорать, а зимой использовать искусственные источники ультрафиолета.
Точно так же как и при атопическом дерматите назначается гипоаллергенная диета.
Проявления многих кожных заболеваний очень похожи, неспециалисту трудно по описаниям отличить разные виды сыпи. Не нужно пытаться ставить диагноз и назначать лечение самостоятельно – для этого есть дерматологи.
