Температура кожи лица человека

Наряду с изучением теплофизических свойств ограждающих конструкций и микроклимата пластмассового дома определяли некоторые терморегуляторные реакции людей и проводили их опрос о тепловом самочувствии.
Одним из критериев оценки процессов терморегуляции является температура кожи человека.
Температура кожи на различных участках тела человека в пределах комфортной температуры среды составляет: на коже лба 33,2°С; на груди 33,5°С; на кисти рук 30,4°С, на стопе 26,5-27,0°С. Дискомфорт отмечается в тех случаях, когда температура кожи лба меньше 32°C туловища — 31°C, пальцев рук — 30°C и ног — 25°С.
При проведении работ на опытном объекте температуру кожи измеряли при помощи электротермометра у четырех мужчин в возрасте от 28 до 40 лет. Испытуемые были одеты однотипно: трикотажное белье, хлопчатобумажная рубашка, брюки, Т на ногах носки и домашние летние туфли. Температуру кожи определяли в шести точках после 30-минутной адаптации к окружающим условиям: лоб, грудь, кисть, бедро, голень, стопа. Одновременно опрашивали испытуемых о тепловом самочувствии по пятибалльной шкале: холодно, прохладно, хорошо, тепло, жарко. Исследования проводили при температуре внутри помещения от 16 до 22°С.
При повышении температуры воздуха от 16°C до 22°С температура кожи на всех участках тела, за исключением кисти, повышалась равномерно, при этом в верхней части туловища была больше, чем в дистальных отделах конечностей. По данным, представленным наиболее комфортной температурой в помещении следует считать +22°С.
Для условия переохлаждения достаточно показательной является температура дистальных отделов конечностей, особенно стопы. Она наиболее четко реагирует на изменения температуры воздуха и пола. Несмотря на то, что термическое сопротивление пола было увеличено по сравнению с расчетным, температура па его поверхности оказалась довольно низкой и доходила до 16°С, а температурный перепад пол воздух на высоте 25 см достигал 5…6°С.
Градиент температуры кожи дистальных и проксимальных (более близких) отделов конечностей оказался значительным в связи с низкой температурой кожи стопы. Так, при температуре воздуха 18°С температурный перепад грудь-стопа равнялся 11,3°С, а при 16°C — 11,7°С.
Данные опроса о тепловом самочувствии исследуемых свидетельствуют о том, что при всех температурах воздуха в помещении ногам было холодно, в то время как только при 16…17°С люди характеризовали общее состояние как «холодно», при 18…20°С — как «хорошо», а при 22°С — «тепло».
В исследуемом доме сопротивление теплопередаче наружных ограждений обеспечивало температурный перепад воздух — поверхность стенки в пределах 2…3°С. Определение одного из показателей теплообмена организма со средой — уровня инфракрасного излучения с открытых и закрытых частей тела человека на ограждения — производилось с помощью дифференцированного радиометра конструкции Московского научно-исследовательского института гигиены им. Ф. Ф. Эрисмана.
Интенсивность инфракрасного излучения с груди колебалась от 0,96 до 1,04, со лба — от 0,85 до 0,92, с кисти от 0,56 до 0,65, с поверхности одежды — от 0,67 до 0,71 кал/см2-ч. Наиболее низкие показатели были на стопе, где излучение составляло всего 0,34-0,54 кал/см2-ч. Излучение с поверхности одежды на ограждения, определяемое при удовлетворительных микроклиматических условиях в жилом доме г. Воркуты (Ф. Ф. Ламперт и М. Г. Макеева), составляло 2,4 кал/см2-ч. Полученные данные позволяют сделать вывод о том, что радиационные тепловые потери человека в условиях пребывания в экспериментальном доме невелики.
При резких охлаждениях дома (отключение отопления) больших сдвигов в изменении температуры кожи и инфракрасного излучения не наблюдалось. Так, например, у исследуемого Н. при понижении температуры воздуха от 21 до 17°С в течение 2 ч температура кожи лба снизилась на 0,9°С, груди — на 0,5, кисти — на 1,4, бедра — на 1,1, голени — на 0,5 и стопы — на 0,6°С. За этот же период времени величина излучения на ограждения увеличилась со лба от 0,8 до 1, груди от 1 до 1,2, кисти — от 0,6 до 0,7 кал/см2-ч, что свидетельствует о медленном понижении температуры на внутренних поверхностях ограждающих конструкций (за счет большого сопротивления теплопередаче наружных ограждений 4 м2-ч-°С/ккал).
Источник
Под температурой кожи понимают температуру ее поверхностных отделов. Она на 5—7° ниже, чем температура более глубоких слоев кожи, и значительно ниже температуры тела, измеряемой в подмышке.
Температура кожи зависит от кровоснабжения, также определяется тонусом артериол. При сужении их кровенаполнение кожных сосудов уменьшается, а кожная температура соответственно снижается и, наоборот, расширение артериол приводит к улучшению кровоснабжения кожи и повышению кожной температуры. Усиление скорости кровотока также вызывает повышение температуры кожи, замедление — снижение ее.
При патологических процессах, влияющих на местное кровообращение, соответственно изменяется и степень нагревания кожи. Но ее изменение зависит и от ряда факторов, находящихся вне локализации патологического процесса. К ним относятся: температура окружающей среды, влажность и движение воздуха, общее состояние организма, а также качество и чувствительность прибора, которым измеряют температуру кожи.
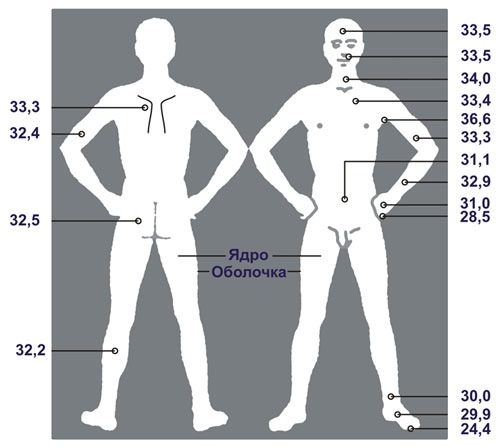
Приводятся следующие средние данные температуры кожи у здорового человека, полученные путем исследования при одних и тех же условиях, натощак, в полном покое, при комнатной температуре 21-23°:
- Лоб — 33,3°
- Щека —33,2°
- Шея — 33,8°
- Грудь —33,5°
- Плечо (тыльная поверхность) — 31,9°
- Предплечье (тыльная поверхность) — 31,9°
- Кисть (тыльная поверхность) — 29,4°
- Пальцы рук (ладонная поверхность) — 27,7°
- Эпигастральная область — 32°
- Спина — 33°
- Голень (задняя поверхность) — 31,9°
- Стопа (тыльная поверхность) — 29,5°
- Первый палец стопы — 23,5°
Для диагностических и клинических целей абсолютные цифры температуры кожи в связи с большой их вариабельностью особого значения не имеют; более важным является определение ее разницы на симметричных участках здоровой и пораженной частей тела или сравнение ее с контрольной группы здоровых людей, исследованных в тех же условиях, что и больные.
Температурная асимметрия, превышающая 0,5°, по мнению большинства врачей, является проявлением патологических изменений.
Для измерения температуры кожи распространены электротермометры, которые сконструированы по принципу термопары или электрического сопротивления. Ртутные термометры оказались непригодными для этой цели в связи с неудобствами при пользовании ими: затрата большого количества времени для измерения температуры и недостаточно точные показатели. Лучшим в этом отношении является электротермометр сопротивления. Он обладает высокой чувствительностью, позволяет измерять температуру с точностью до 0,2° за 10—30 секунд, портативен, удобен в обращении и благодаря батарейному питанию может быть применен в любой обстановке как для теоретических исследований, так и в повседневной практике.
Термометрию кожи широко используют для оценки состояния периферического кровообращения. В хирургической практике электротермометрию кожи применяют при различных заболеваниях и поражениях периферических сосудов. Так, у больных облитерирующим эндартериитом при спастических и облитерирующих формах заболевания этот метод позволяет провести тонкую дифференциальную диагностику. При ранних формах облитерирующего эндартериита нижних конечностей характерным является снижение кожной температуры на стороне поражения и наличие извращенной температурной реакции: при ходьбе вместо повышения кожной температуры на стопах происходит снижение ее.
Термометрия в сочетании с другими методами исследования у ряда больных облитерирующим эндартериитом позволяет поставить показания к симпатэктомии, установить уровень ампутации. Данные термометрии, приводимой в динамике, дают возможность составить более правильное представление о течении заболевания и эффективности проводимой терапии.
При тромбофлебитах нижних конечностей термометрия выявляет значительную температурную асимметрию (до 3—3,5 градусов) за счет повышения температуры кожи на больной конечности; при стихании воспалительного процесса асимметрия уменьшается, а в последующем снова возникает, но уже вследствие гипотермии кожи пораженной конечности. Таким образом, данные электротермометрии позволяют в известной степени судить о характере и течении патологического процесса.
Ошибки при исследовании могут зависеть от измерения температуры на несимметричных участках кожи, от прижатия датчика электротермометра к кожной поверхности с неодинаковой силой и от проведения исследования в неодинаковых условиях.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Видео:
Полезно:
Источник

Дата публикации: 12.03.2018
Дата проверки статьи: 01.10.2018
Повышение температуры кожи — это признак расстройств многих систем организма и нарушения обмена веществ. Температуры кожных покровов и тела — разные показатели состояния здоровья человека, имеющие собственные признаки, причины повышения, характеристики и последствия. Нормальный показатель для поверхности кожи всегда ниже температуры тела на 3-7 градусов. Изменения температурных показателей кожных покровов говорит об имеющихся в организме патологиях, которые требуют лечения. При появлении симптома необходимо обращаться к лечащему врачу-терапевту.
Причины повышения температуры кожи
Температура кожи зависит от многих внешних и внутренних факторов — кровоснабжения, деятельности внутренних органов и обменных процессов, состояния артериол, наличия заболеваний, окружающего микроклимата. Если наблюдается повышение, следует заняться лечением, которое предусматривает в первую очередь выявление причин:
- изменения тонуса артериол. Артериолы — это кровеносные микрососуды, переходящие из артерии в капилляр. Расширение артериолярных стенок повышает температуру.
- Сбои кровообращения в сосудах. Скорость кровотока воздействует на размер просвета сосудов — ускоренное движение крови увеличивает температурные показатели.
- Высокое артериальное давление. Скачки давления и частоты пульса провоцируют развитие гипертонии, повышают уровень сахара в крови, увеличивают просвет в сосудах.
- Переизбыток глюкозы и соли в крови. Высокая концентрация соли и сахара нарушает реологические свойства крови.
- Болезни эндокринной системы. Сахарный диабет, гипертиреоз, зоб, рак щитовидной железы провоцируют расширение стенок артерий.
- Инфекции, воспаления и заболевания внутренних органов. Пораженные органы имеют температуру выше нормы, что способствует нагреванию кожи.
- Заболевания кожи. Дерматиты, дерматозы, псориаз, инфекции кожных покровов поражают поверхность и внутренние слои — зараженные участки имеют высокую температуру кожи.
- Психоэмоциональное состояние. На тепловой режим кожных покровов влияют эмоции, стрессы, возбуждение, чувство насыщения.
Типы повышения температуры кожи
Существуют нормы температурного режима кожи для каждого органа тела:
- лицо и шея — 33-34°;
- плечи и руки — 31-32°;
- грудь, спина — 33-34°;
- солнечное сплетение — 32°;
- кисти и пальцы рук — 27-29°;
- голени, икры ног — 31-32°;
- стопы ног — 29-30°;
- пальцы ног — 23-24°.
Симптом может проявляться в разных видах — стандартно с повышением температуры и с осложнениями, а также имеет две формы течения — острую и хроническую.
Повышение температуры кожи с осложнениями
Температура кожных покровов может повышаться на 2-3 градуса бессимптомно, но выше 3-4 градусов обычно начинаются осложнения:
- лихорадка — болезненное состояние тела, сопровождающееся ознобом или жаром;
- воспаления — поражение и покраснение мягких тканей или органов;
- инфекции — заражение крови, тканей или органов микробами;
- отечность — скопление жидкости в воспаленном участке;
- обезвоживание — недостаток жидкости в организме;
- патологии — болезни кожи, сосудов, суставов и мышц, сердца, дыхания.
Острое повышение температуры кожи
Острое проявление симптома — это внезапное повышение температурных показателей, часто без видимых причин, которое постепенно проходит самостоятельно или после курса лечения.
Хроническое повышение температуры кожи
Хроническое течение симптома характеризуется периодическим повторением, при этом эффективность лечения не имеет значения — даже после полного выздоровления температура может снова подняться.
Методы диагностики
Диагностика температуры кожи в клинике ЦМРТ представляет собой комплекс обследований, которые начинаются с осмотра и пальпации пациента врачом-терапевтом. Специалист оценивает общее состояние мягких тканей, их цвет, эластичность, влажность, наличие ран и травм. Проверка таких факторов также возможна с помощью специального оборудования — радиометрического аппарата, который анализирует тепловое излучение и выводит результат на экран монитора в виде цветных пятен.
Дополнительно назначаются анализы мочи и крови, биохимия крови, проба эпидермиса от рогового до базального слоя. В случае выявления или подозрения на болезнь как причину симптома терапевт направляет больного к узкопрофильному специалисту — дерматологу, кардиологу, эндокринологу, психотерапевту, ортопеду, ревматологу, хирургу и другим. Врачи исследуют организм при помощи УЗИ, ЭКГ, МРТ и компьютерной томографии.
К какому врачу обратиться
При местном повышении температуры кожи обратитесь к терапевту. Он опросит и осмотрит вас, проведет ряд физикальных тестов, направит на исследования. Выяснит возможные причины заболевания и направит к соответствующему узкому специалисту — например, к ревматологу при воспалении суставов, к инфекционисту при инфекционных заболеваниях, к онкологу при злокачественных новообразованиях.
Лечение высокой температуры кожи
Лечебный курс зависит от причины и характера симптома. Врачи клиники ЦМРТ назначают индивидуальное лечение после проведения диагностики пациента. Методы лечения включают такие терапии, как медикаментозная, физиотерапия, диета. Мануальная терапия противопоказана до постановки точного диагноза.
Лечение повышения температуры кожи необходимо даже при полном отсутствии признаков симптома и осложнений, так как последствия могут быть опасными для здоровья. Среди них нагрузка на сердечно-сосудистую систему, дыхательные пути, иммунитет, органы эндокринной системы, печень. Кроме того, при отсутствии лечебной терапии пациент ощущает упадок сил, снижение работоспособности, нарушения сна.
Профилактика повышения температуры кожи
- Соблюдайте диету или пересмотрите режим питания — сократите содержание соли и сахара в продуктах, пейте больше простой воды, не нагружайте желудок вредной жирной пищей;
- обращайте внимание на внешнее и внутреннее состояние кровеносных сосудов, артерий, капилляров — ежегодно сдавайте кровь на наличие инфекций и патологий;
- поддерживайте нормальный уровень артериального давления — избегайте стрессов, волнения, ограничьте количество глюкозы, регулярно посещайте терапевта и кардиолога;
- контролируйте график отдыха, сна и физических нагрузок — займитесь лечебной гимнастикой, делайте утреннюю зарядку, спите минимум 8 часов в сутки, устраивайте небольшие перерывы в работе.
Отзывы пациентов
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Источник
Нормальная температура в различных местах тела. Участки для измерения температурыИзвестно, что первый термометр был изобретен Галилео Галилеем в XVII веке. Однако он был громоздким, состоял из баллона с цилиндрическим выступом, открытый конец которого погружался в жидкость. Первый ртутный термометр, изготовленный Фаренгейтом в 1714 г., со временем позволил создать термометр, пригодный для клинических целей. Объявления о продаже клинических термометров появились в медицинских журналах уже в 1800 г., но лишь спустя 70 лет, когда Вундерлих опубликовал свой трактат о клиническом значении измерения температуры тела, использование термометров в медицине стало рутинным. В наши дни измерение температуры тела является стандартным исследованием во всех клинических ситуациях и одним из наиболее распространенных количественных клинических измерений в педиатрии. В теле существует градиент температур, и температура отдельных органов и мышечных групп различна. Как правило, глубокие ткани теплее поверхностных и температура внутри туловища выше температуры в конечностях. Предложена формула для вычисления средней температуры тела: Тсредняя = 0,8 Тректальная + 0,2 Ткожи. Для клинического измерения температуры в теле имеется несколько удобных поверхностных и глубоких мест. Наиболее часто для этого используются ротовая полость и прямая кишка. Ректальная температура обычно на 0,27—0,55 °С выше оральной температуры. При измерении последней следует предусмотреть, чтобы перед этим больной не пил горячие или холодные напитки. Температура тела в различных местах
* Время, необходимое для того, чтобы ртутный термометр дал показания, находящиеся в пределах 0,11 °С от максимальной температуры у 90% больных. Температуру в подмышечной впадине часто измеряют у самых маленьких детей, а также при заболеваниях прямой кишки. Акоиллярная температура обычно на 1,1—1,2°С ниже ректальной. В некоторых ситуациях, например при операции на сердце под наркозом или в условиях гипотермии, возникает потребность в контроле температуры тела путем ее измерения в нижней трети пищевода или на барабанной перепонке. Считается, что температура этих участков в целом отражает соответственно температуру аортальных и каротидных сосудов и поэтому несколько ниже ректальной температуры. Температура этих областей отражает изменения температуры «ядра» более быстро и точно, чем ректальная температура, что используется в хирургии и при (Критических ситуациях. Dubois установил, что если лихорадка сопровождается ознобом, температура внутренних органов возрастает быстрее ректальной температуры. На высоте озноба температура двенадцатиперстной кишки оказалась на 1,7 °С выше ректальной, тогда как до озноба разница составляла только 0,17 °С. Измерение кожной температуры не является достаточно надежным методом выявления и количественной оценкой лихорадки. Resinger показал, что имеющийся в продаже прибор для измерения температуры кожи лба (Clinitemp) с использованием жидких кристаллов, заключенных в пластиковую ленту, оказался недостаточно надежным в выявлении лихорадки. Число ложноположительных результатов было небольшим, но число ложноотрицательных результатов оказалось значительным. В данной серии измерений у 57% детей, имевших температуру «ядра» 38,3°С и выше, при использовании этого прибора температура тела была в пределах нормы. Несмотря на приведенное в инструкции указание о том, что при выявлении лихорадки необходимо обязательно проверить температуру ртутным термометром, это не решает проблему ложноотрицательных результатов. Действительно, нет ничего удивительного в том, что кожный термометр не может выявить лихорадку у большинства больных. Это обусловлено как несовершенством применяемого устройства, так и тем, что в начальной стадии лихорадки уменьшается кровоток через кожу, и ее температура падает. Только позднее, когда температура «ядра» и особенно мышечная температура значительно возрастают, увеличение температуры тела сказывается на температуре кожи. Даже если эта неудача объясняется недостатками прибора, все равно маловероятно, что совершенствование его конструкции может решить проблему, и измерение кожной температуры, по всей видимости, и впредь будет считаться несовершенным методом выявления лихорадки. — Также рекомендуем «Перевод температуры из градусов шкалы Фаренгейта (F) в градусы шкалы Цельсия (С)» Оглавление темы «Высокая температура — лихорадка»:
|
Источник
