Под кожей у ребенка на груди
Шарик в груди у грудничка может появляться вследствие воздействия различных причин. Наиболее часто он образуется на фоне физиологических особенностей организма новорожденного ребенка. Чтобы достоверно отличить норму от патологии, важно обращать внимание на клинические проявления. Диагностику проводит врач-педиатр.
Причины уплотнений в груди у детей
Мастит у новорожденного
Уплотнение в груди у новорожденного ребенка независимо от пола может быть вариантом нормы. Оно связано с разрастанием железистой ткани, спровоцированным гормональной перестройкой организма после рождения. Во время внутриутробного развития на поздних сроках беременности в крови плода увеличивается уровень эстрогенов, пролактина, которые поступают от матери. Они воздействуют на рецепторы клеток молочных желез, приводя к появлению уплотнений после рождения. Оно может сохраняться в течение длительного периода времени, до года, особенно если грудничок находится на естественном вскармливании до 5 месяцев и более.
К патологической причине формирования уплотнения относится мастит. Воспалительный процесс в молочной железе развивается вследствие инфицирования, которое провоцирует недостаточная или неправильная гигиена ребенка. К возбудителям чаще всего относятся болезнетворные или условно-болезнетворные бактерии, включая стафилококки, стрептококки, кишечные палочки. Доброкачественная или злокачественная опухоль в груди новорожденного практически не регистрируется. Развитие онкологического процесса возможно в более старшем возрасте.
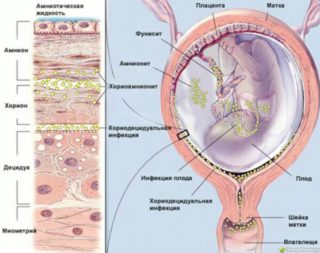
Внутриутробные инфекции — один из провоцирующих факторов возникновения патологического состояния
Редко плотное образование в груди появляется на фоне различных пороков развития. Они обычно комбинируются с изменениями в сердце, сосудах, лицевом черепе. Развитие патологического состояния провоцирует воздействие негативных факторов окружающей среды на организм беременной женщины:
- внутриутробные инфекции;
- ионизирующее излучение;
- токсические соединения;
- некоторые медикаменты.
Воздействие негативных факторов на ранних сроках беременности может вызывать пороки развития несовместимые с жизнью плода. Изолированное изменение в грудной железе встречается очень редко.
Гормональный сбой регистрируется в более старшем возрасте. При этом у девушки с уплотнением груди отмечается более раннее половое созревание, первые месячные возможны в возрасте до 10 лет. Это связано с преждевременным повышением уровня фолликулостимулирующего, лютеинизирующего гормона, эстрогенов, пролактина, прогестерона.
Клиническая картина

При физиологическом уплотнении новорожденный спокойно переносит пальпацию
Чтобы отличить физиологическое увеличение молочных желез у новорожденного ребенка от возможной патологии, следует обращать внимание на клинические особенности с наличием определенных симптомов. Для физиологического уплотнения, которое бывает в норме, характерны следующие особенности:
- Обычно увеличиваются обе молочные железы, так как женские половые гормоны эстрогены воздействуют на все клетки с соответствующими рецепторами.
- Уплотнения примерно одинаковых размеров, определяются вокруг соска.
- Младенец спокойно переносит пальпацию или прощупывание уплотнения, что указывает на отсутствие болезненных ощущений.
- Изменения молочных желез обычно самостоятельно исчезают в течение первого года жизни малыша.
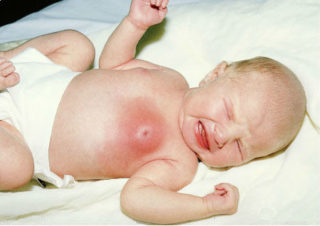
При развитии мастита характерно локальное повышение температуры
При развитии мастита на себя обращают внимание следующие особенности клинического течения патологии:
- Одностороннее поражение правой или левой груди – изменение обычно формируется в одной молочной железе в области проникновения болезнетворных или условно-болезнетворных микроорганизмов. Уплотнение в одной груди у годовалой девочки или мальчика часто имеет патологическое происхождение.
- Появление характерных воспалительных изменений на коже и в подкожной клетчатке – локальное повышение температуры, область воспаления становится горячей на ощупь, гиперемия или покраснение кожи, развитие отечности тканей.
- Болезненность уплотнения в груди у грудного ребенка – при попытке пальпации молочной железы малыш начинает плакать, становится беспокойным, что указывает на наличие неприятных ощущений.
- Патологические выделения из соска, которые включают слизь, прожилки крови, гной.
- Общая интоксикация – тяжелая воспалительная реакция, развитие гнойного процесса приводят к всасыванию токсинов из очага патологии в системный кровоток. При этом повышается температура тела, ребенок становится беспокойным, капризным, вяло берет грудь или отказывается от соски, нарушается сон.
Если изменения в грудных железах вызваны пороками развития, обычно появляются нарушения со стороны других систем органов. Диагностируются изменения в сердце, регистрируется нарушение сращения твердого неба, верхней губы («заячья губа»).
При выявлении шишечки специалисты, в том числе доктор Комаровский, рекомендуют не впадать в панику. На основании клинической картины можно предварительно определить происхождение изменений в молочной железе новорожденного ребенка.
Методы диагностики
 Шишка на груди у новорожденного диагностируется во время проведения клинического обследования. Осуществляется осмотр молочных желез и пальпация образования. Для дифференциальной диагностики нормы и патологии применяются следующие методы диагностики:
Шишка на груди у новорожденного диагностируется во время проведения клинического обследования. Осуществляется осмотр молочных желез и пальпация образования. Для дифференциальной диагностики нормы и патологии применяются следующие методы диагностики:
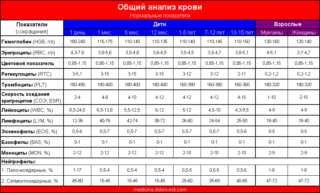
- Общий анализ крови и мочи, которые нужно делать для выявления воспалительного процесса в организме ребенка.
- Лабораторное определение ряда гормонов в крови ребенка, к ним относятся фолликулостимулирующий, лютеинизирующий гормон, пролактин, эстрадиол, тестостерон. Это позволяет оценить гормональный фон организма ребенка и выявить возможные сбои в работе желез внутренней секреции.
- Бактериологический посев выделяемого из молочной железы, который осуществляется на специальные питательные среды. При выделении бактерий возбудителей проводится определение их чувствительности к антибиотикам, что дает возможность подобрать эффективный препарат.
- При подозрении на возможные пороки развития делается рентгенография, УЗИ, компьютерная томография. Врач определяет наличие изменений внутренних органов, сердца, структур опорно-двигательного аппарата.
На основании проведенной диагностики делается заключение о характере и происхождении изменений, что дает возможность подобрать эффективное лечение при необходимости.
Профилактика и лечение

Беременность необходимо планировать и избегать негативных факторов во время вынашивания ребенка
Если уплотнение в молочной железе у новорожденного мальчика или девочки имеет физиологическое происхождение, специального лечения не требуется. При мастите назначаются антибиотики для уничтожения возбудителей. Если в организме ребенка диагностирован сбой работы желез внутренней секреции, применяется гормонозаместительная терапия или препараты, подавляющие функциональную активность определенных желез.
Появление патологического уплотнения в молочной железе у новорожденной девочки или мальчика можно предупредить. Для этого беременность необходимо планировать, избегать воздействия негативных факторов во время вынашивания ребенка. После рождения важно правильно проводить гигиенические процедуры, которые минимизируют риск инфицирования тканей молочных желез.
Думаю, каждая мама очень трепетно относится к здоровью своего любимого малыша, а если малыш долгожданный и нелегко давшийся, то волей не волей начинаешь трястись за любой прыщик и чих.
Слава Богу, я не отношусь к категории «мама-паника», и всегда стараюсь действовать конструктивно и логично в отношении своих детей. Но с сыном мне приходится сталкиваться все с новыми и новыми «сложностями», о которых я и подумать не могла со старшей дочерью.
И вот очередные из них: новообразования на голове и груди у сына.
Гемангиома на груди появилась на 7-8 день после рождения и представляла собой небольшую выпуклость, она росла, была похожа на венку, расположенную близко к коже. Сказать, что я испугалась, когда ее обнаружила, ничего не сказать. Шишка! У ребёнка под кожей! Накатила паника, но, собравшись таки с мыслями, позвонила врачу, по описанию, а потом и по осмотру, сразу определили — гемангиома. Ничего страшного. Просто наблюдать, пройдёт со временем.
Вот так выглядела гемангиома, когда сыну было 10 дней от роду.
А вот так она выглядит сейчас. Если не знать, то можно и не заметить.
Постепенно мы к ней привыкли, а когда сын обжился жирком, то гемангиома перестала выпирать и стала малозаметной. Хирург, на приеме в 3 месяца, сказала, что новообразования до 1 см. не удаляются, за ними просто наблюдают. Что и повторила при недавнем плановом приеме.
Гемангио́ма (младенческая гемангиома)* — это доброкачественная опухоль, состоящая из самостоятельно инволюционирующих эндотелиальных клеток. Наиболее часто встречающаяся опухоль у детей (2-10%). В первые месяца жизни может значительно вырасти. Инволюционирует, как правило, самостоятельно в течение нескольких лет.
*из Википедии.
Уже смирившись и привыкнув к этой шишечке, я вдруг обнаруживаю у сына ещё одну, на голове в затылочной части. Сыну тогда было месяца 2.
Сначала подумала, что это ещё кости черепа не приняли нормальное положение, но примерно к трём-четырём месяцам стало понятно, что это самостоятельное новообразование. Проще говоря, это плотный шарик под кожей, безболезненный. Первое время его было отчетливо видно, сейчас, почти незаметен. Сын обладает не пышной, но шевелюрой, которая достаточно хорошо скрывает нашу шишечку.
На этот шарик я указала неврологу, которая также является и врачом узи в нашей клинике. По узи она предположила, что это липома. Опять же, очень небольших размеров. Узи делали дважды, в 3 и в 6 месяцев, никаких изменений в размере шишечки нет.
Липома*(от греч. λίπος — жир), жировая опухоль, жировик — доброкачественная соединительно-тканная опухоль; развивается в слое подкожной соединительной рыхлой ткани и может проникнуть вглубь между мышцами и сосудистыми пучками до надкостницы.
*из Википедии
В отличие от гемангиомы за эту опухоль мы переживаем, все-таки на голове. Ну и сейчас, в период активного движения, когда сын то и дело падает, бьется обо что попало, мы просто не знаем, как она себя может повести при ударе. Но, время идёт, сын растёт, а шишечка нет.
Буквально пару дней назад были на приеме у хирурга. Посмотрев результаты узи и осмотрев нашу шишечку, врач изменила диагноз с липомы на атерому.
Атеро́ма* (от лат. atheroma от греч. ἀθέρος — мякина, кашица + ομα — опухоль), киста́ са́льной железы́ — опухолевидное образование, возникающее в результате закупорки протока сальной железы.
*из Википедии
Самое важное, что мне нужно было услышать, что это не опасно. Опасно, если новообразование имеет другой (воспалённый) цвет кожи, имеет кровоснабжение. В нашем случае кровотока к шишечке нет, цвет кожи не изменён, болезненности нет.
Это атерома. За волосиками так вообще не увидеть.
Естественно, за все это время я прошерстила интернет в поисках информации о таких новообразованиях у детей. Мне важно было понять, почему они появились, что к этому привело и есть ли ещё такие случаи. И да, те фотографии, которые мне выдавал поисковик, особенно на гемангиомы, были гораздо страшнее, чем наши малюсенькие неприметные шишечки. Опасения постепенно отступали, в общем-то сейчас, я почти и не вспоминаю об этих небольших новообразованиях.
А вот причины, приводящие к подобным новообразованиям, которые мне удалось найти, никак не подходят к нашему случаю. Для гемангиом: низкий вес ребенка при родах, многоплодная беременность, вирусные заболевания матери, гипоксия плода. Для атером: гормональные нарушения, неправильный гигиенический уход за малышом, неправильный уход за кожей головы. Помните, «молочные» корочки на голове младенцев, так вот, если их не аккуратно убирать, может развиться атерома. У нас такие корочки были, но только на макушке, и я из вообще не убирала, сами смылись. Спросила у врача, почему же у нас появились эти новообразования, и можно ли считать предрасположенностью сына к возникновению новообразований тот факт, что этих новообразования два. «Вероятно случился какой-то сбой в процессе формирования плода на ранних сроках беременности, что незначительно нарушило обмен веществ в плаценте и у плода. О предрасположенности говорить сложно, скорее всего нет» — ответил мне врач. И тут вспомнилась моя угроза потери малыша на 5-ой неделе беременности. Слава Богу, что аукнулось это только вот такими неопасными новообразованиями.
В любом случае, будем продолжать наблюдать за ними и при малейшем намеке на увеличение или воспаление побежим в клинику.
Если вдруг и у ваших малышей есть подобные образования, или вы столкнётесь с ними в будущем, главное, не паникуйте! Сразу покажите малыша врачу. Своевременная диагностика почти всегда гарантирует эффективное лечение, если оно требуется.
Здоровья Вашим деткам!
Пишите комментарии, ставьте лайки и подписывайтесь на мой канал! Впереди ещё много интересного!
Сыпь на груди у ребенка далеко не так безобидна, как кажется на первый взгляд. Именно на этой части тела высыпания носят длительный характер, часто свидетельствуют о вирусном или грибковом заболевании.
Обнаружив у своего ребенка на груди сыпь, обязательно обращайтесь к педиатру. Врач после осмотра и анализов определит причину высыпаний и назначит терапию. А мы, в свою очередь, разберемся, в каких случаях появляется сыпь на груди у ребенка и какие анализы могут быть назначены.
Сыпь на грудной клетке и животе
Если речь идет о младенце до года, то, вполне вероятно, речь идет о простой потнице. Она появляется из-за нарушений правил гигиены (нерегулярное принятие водных и воздушных ванн), чрезмерного укутывания ребенка и сухого воздуха в комнате.
Важно! У детей до месяца могут быть неонатальные прыщики (акне), но они локализуются только на лице и волосяной части головы, крайне редко на шее, до груди никогда не доходят.
Обильная сыпь у ребенка на груди, животе, вдоль позвоночника, пояснице и на спине может быть признаком инфекционных заболеваний. В их числе:
- корь — острое инфекционное вирусное заболевание, характеризуется высокой температурой (до 40,5 °C), воспалением слизистых оболочек, пятнистой сыпью в виде маленьких папул по всему телу и общей интоксикацией;
- ветрянка (ветряная оспа) – острое вирусное заболевание, при котором по всему телу, включая лицо, появляются объемные пузырьковые образования, температура тела редко повышается выше 38°С, но присутствует общая интоксикация организма;
- краснуха – острая вирусная инфекция, проявляющаяся характерными высыпаниями на фоне умеренной интоксикации и температурой до 37,8°С. У ребенка в возрасте до 10 лет протекает без осложнений, чем старше пациент, тем тяжелее последствия.
Во всех случаях лечение должен назначать врач. От родителей требуется помимо соблюдения рекомендаций делать все возможное, чтобы ребенок не расчесывал прыщики – после сдирания корочки остается заметный рубец.
Сыпь на груди и шее ребенка
Наряду с вышеуказанными заболеваниями высыпания на груди и шее могут выступать симптомами более серьезных инфекций, например:
- менингококкемия – острое инфекционное заболевание, вызываемое менингококком, сыпь в виде розеолезных и папулезных узелков интенсивно-розового или синюшного цвета;
- эпидемический сыпной тиф – группа инфекционных заболеваний, вызываемых бактериями из группы риккетсий, проявляется розеолезно-петехиальной сыпью по всему телу;
- псориаз – хроническое неинфекционное кожное заболевание, при котором на коже образуются сухие красные пятна с шелушащейся белой поверхностью.
У совсем маленьких пациентов может быть диагностирована внезапная экзантема – острое инфекционное заболевание малышей, при котором сперва повышается температура до 38°С, затем появляется папулезная сыпь. Болезнь неопасная, но зачастую родители путают ее с ветрянкой или краснухой.
Сыпь у ребенка под грудью
Именно такая локализация высыпаний свидетельствует о грибковой инфекции. Папулы сливаются в красноватые или розового цвета пятна, на которых отчетливо видны места скопления грибов – шероховатые узелки, выступающие над поверхностью кожи.
Лечатся, в целом, быстро, главное, правильно подобрать противогрибковую терапию. На время использования мазей и кремов рекомендуется воздержаться от частого мытья – поврежденные участки должны быть сухими.
Диагноз грибковая инфекция ставит врач после получения результатов соскоба кожи. Процедура забора биоматериала безболезненная, результат получают уже на третий день.
Красная сыпь у малыша на груди
Причины возникновения сыпи красного, почти алого, цвета могут также иметь разную природу:
- экзема – хроническое воспалительное заболевание, проявляется покраснениями и воспалениями кожи, появлением гнойничков на груди;
- вегетососудистая дистония (мед. – соматоформная вегетативная дисфункция нервной системы) – не является самостоятельным заболеванием, но следствием отклонений в работе внутренних органов и систем (сердечно-сосудистой, дыхательной, пищеварительной, нервной);
- аллергия – повышенная чувствительность организма к какому-либо веществу, может быть пищевой (еда, напитки), контактной (одежда, бытовая обстановка) и респираторной (растения, пыль).
Помимо этого, красные пятна на груди могут говорить о том, что у ребенка произошел сбой работы кишечника, не справляется печень и т.д. То есть произошли нарушения в работе ЖКТ, которые требуют корректировки питания.
Мелкая сыпь у крохи на груди
Едва заметная, быстро проходящая она может быть вызвана скарлатиной. Именно ее мгновенное появление и исчезновение затрудняет раннюю диагностику болезни. Потом сыпь начинает шелушиться.
Наряду с этим, причиной кожных изменений могут быть опрелости, аллергия на какой-то продукт или новый порошок.
Важно! Есть несколько десятков болезней, при которых сыпь появляется всегда. Но еще больше заболеваний, при которых она хоть и должна быть, но может и не появиться.
Поэтому любая сыпь у вашего ребенка – на груди, голове, ногах или руках – железный повод обратиться к педиатру или терапевту. Не стоит рисковать здоровьем своего малыша и ставит диагноз на глаз или по совету соседки.
Диагностика сыпи
Для выявления причин кожных изменений нужно пройти диагностику. После визуального осмотра и изучения анамнеза, врач может назначить такие обследования:
- анализ крови – определяет наличие воспалительных процессов и/или аллергической реакции организма;
- анализ мочи – для исследования работы почек, мочеполовой системы и других внутренних органов;
- биохимический анализ крови – определение патологий, влияющих на ребенка, результат показывает работу внутренних органов;
- анализ кала – для исключения глистной инвазии;
- биопсия или соскоб – для определения вредных микроорганизмов, грибков, чье присутствие провоцирует сыпь у деток на груди.
Это основная группа анализов, которые может назначить врач с учетом состояния и возраста больного.
Лечение и профилактика
Любое кожное высыпание свидетельствует о проблемах внутри (исключение касается нормального физиологического состояния – акне новорожденных). То есть лечить нужно не столько сыпь у грудничка в области груди, сколько заболевание, о котором они сигнализируют.
При аллергических реакциях принимают антигистаминные препараты, исключают контакт с аллергеном.
При грибковых инфекциях проходят противогрибковую терапию – в основном назначают крема или мази. Одновременно выбирают чадящие средства по уходу за кожей, чтобы лишний раз не травмировать эпидермис.
Народные средства лечения и профилактики сыпи у малышей касаются приема ванн с отварами ромашки, череды, листьев грецкого ореха, слабым раствором марганцовки. Все эти отвары подсушивают кожу, успокаивают ее, снимают зуб и жжение.
Независимо от того, в каком возрасте появилась сыпь, ставить самому себе и своему ребенку диагноз без соответствующего образования не стоит. Во-первых, вы упускаете время, а это может быть чревато осложнениями. Во-вторых, на фоне высыпаний может появиться вторичная инфекция.
Только врач и только после полного визуального обследования (не по телефону или интернету) определит, что с вашим ребенком и как его правильно лечить.
