Операция аплазия кожи головы

Дефект кожи головы — методы диагностики, лечения по Европейским рекомендациям
Врожденная аплазия кожи (ВАК) состоит из очагового дефекта кожи, присутствующего при рождении. Она может включать любую часть тела, но локализуется преимущественно на вершине черепа. В большинстве случаев ВАК имеет спорадический характер, хотя некоторые сообщения указывают на семейный вариант, некоторые с аутосомно-доминантным или рецессивным типом наследования. Некоторые случаи ВАК входят в состав известных аномалий.
Синдром Адамса-Оливера включает врожденную аплазию кожи (ВАК) черепа с терминальным поперечным поражением конечностей с дефектом конечностей. Один из четырех случаев трисомии 13-15 проявляется врожденной аплазией кожи (ВАК).
Распространенность врожденной аплазии кожи (ВАК) в настоящее время неизвестна, хотя она была оценена в 3 случая на 10000 рождений. В 60% случаев, дефект ограничен волосистой частью головы, в то время как оставшиеся 40% могут быть рассеяны по телу или конечностям. Комбинированные поражения волосистой части головы и остальных частей тела обнаружены у 25% пациентов. Около 80% кожи головы занимают дефекты срединной линии, в основном на вершине черепа, хотя они могут занимать и боковое положение. Приблизительно 20% случаев ВАК головы связаны с подлежащим дефектом черепа.
Происхождение врожденной аплазии кожи (ВАК) головы остается неизвестным:
1. Некоторые авторы рассматривают это состояние как часть ДНТ и предполагают, что оно представляет форму дефекта закрытия нервной трубки, похожей на грыжу и менингоцеле.
2. Другие приписывают врожденную аплазию кожи (ВАК) головы нарушению слияния мезодермы, которое необходимо для нормального развития эктодермы.
3. Врожденная аплазия кожи (ВАК) также были отнесены к дефекту кровотока на вершине черепа (критическая зона для васкуляризации кожи головы) из-за скудного развития сосудов или к нарушению кровотока при перерастяжении кожи головы плода.
4. Врожденная аплазия кожи (ВАК) связывают и с ишемическими или тромботическими эпизодами в плаценте.
5. Другие относят эти дефекты к очаговым некрозам от давления как это происходит при амниотическом синдроме при клинически узком тазе.
6. Врожденная аплазия кожи (ВАК) и дефекты черепа также упоминаются в ассоциации с тератогенами (мизопростол, метимазол, аминоптерин, метотрексат и бензодиазепины), внутриутробными инфекциями (ветряная оспа или вирус простого герпеса) и злоупотреблением кокаином.
Диагностика врожденной аплазии кожи (ВАК) кожи головы выполняется при осмотре, мы рекомендуем использовать хорошее освещение и увеличительные лупы. Макроскопически поражения хорошо ограничены, имеют овальную или неправильную форму с размером 0,5-10 см по типу язвы неравной глубины. Когда повреждения заживают до рождения, они выглядят как врожденные шрамы. Микроскопически поражения состоят из атрофических кожных элементов без кожных придатков. Тщательное обследование новорожденных обязательно для исключения других кожных или системных аномалий.
Случаи с несколькими пороками развития предоставляются для соответствующих генетических исследований, такие состояния при нейрохирургической консультации, обычно требуют нейровизуализации. МРТ позволяет оценить состояние головного мозга. МР-ангиография и флебография используются для описания состояния магистральных сосудов и сагиттального синуса. Для оценки дефектов черепа используется КТ с трехмерной реконструкцией.
Дифференциальный диагноз устанавливается между атретической цефалоцеле, sinus pericranii и гетеротопической тканью. Некоторые поражениях кожи головы могут быть ошибочно отнесены к травматическим после вакуум-экстракции, применения щипцов или мониторинга электродами кожи головы плода.
Два основных варианта лечения врожденной аплазии кожи (ВАК) кожи головы:
1. Консервативное лечение. Маленький боковой или поверхностный дефект кожи (не связанный с черепом или твердой мозговой оболочкой) ведется консервативно в течение нескольких недель. Антибиотики используются только при наличии кожной инфекции.
2. Хирургическое лечение. Начало лечения зависит от следующих факторов:
а) локализация: дефекты срединной линии более склонны к развитию кровоизлияния или тромбоза сагиттального синуса.
б) размер поражения: мелкие дефекты кожи проще лечатся прямым закрытием или перемещением кожных лоскутов. Этот подход является предпочтительным, обеспечивая нормальный вид волосяного покрова.
в) глубина поражения: ВАК может поражать надкостницу, череп и твердую мозговую оболочку. Открытый мозг более подвержен менингиту, энцефалиту и кровотечению из сагиттального синуса. Большие дефекты требуют более сложных кожных лоскутов и даже пересадки кожи.
г) общее состояние и продолжительность жизни детей также должны быть приняты во внимание.
Время проведения хирургической коррекции определяется с учетом всех факторов. К участию в операции необходимо привлечь пластического хирурга. Прогноз при ВАК головы, как правило, хороший у большинства пациентов, и зависит от размеров поражения и сопутствующих аномалий, однако при больших и сложных поражениях смертность может превышать 50%.
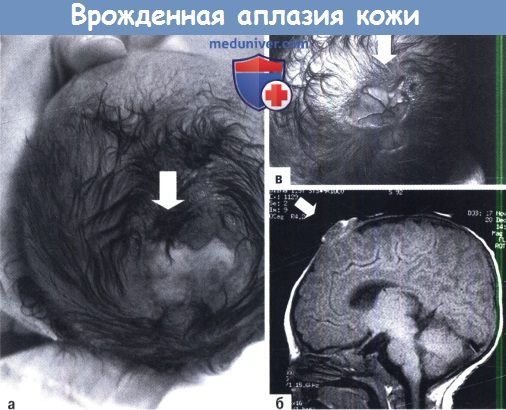
А, Б. Два случая врожденной аплазии кожи черепа (белая стрелка).
В. МРТ незаращенного повреждения врожденной аплазии, зарождение грыжи мозга (перепечатано с разрешения из Child’s Nervous System, Springer-Verlag).
— Также рекомендуем «Перикраниальный синус — методы диагностики, лечения по Европейским рекомендациям»
Оглавление темы «Пороки развития черепа и головного мозга.»:
- Классификация пороков развития черепа — cranium bifidum
- Анэнцефалия — методы диагностики, лечения по Европейским рекомендациям
- Грыжа мозга (энцефалоцеле) — методы диагностики, лечения по Европейским рекомендациям
- Краниальное менингоцеле — методы диагностики, лечения по Европейским рекомендациям
- Цефалоцеле с атрезией — методы диагностики, лечения по Европейским рекомендациям
- Дефект кожи головы — методы диагностики, лечения по Европейским рекомендациям
- Перикраниальный синус — методы диагностики, лечения по Европейским рекомендациям
Источник
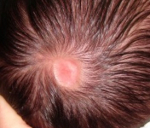
Врожденная аплазия кожи – группа состояний неясной этиологии, которые характеризуются очаговым нарушением формирования кожных покровов с развитием рубцов. Симптомы этого состояния выявляются сразу после рождения ребенка, у которого наблюдается одна или несколько эрозий или изъязвлений на коже головы или, очень редко, на других участках тела. Диагностика врожденной аплазии кожи осуществляется на основании данных осмотра дерматологом, гистологического изучения тканей в очаге поражения. Лечение только симптоматическое с целью недопущения развития вторичной инфекции, но возможна хирургическая коррекция рубцов для уменьшения косметического дефекта.
Общие сведения
Врожденная аплазия кожи – это очаговый дефект развития кожи, при котором нарушается формирование эпидермиса, дермы, придатков, а в особо тяжелых случаях и подкожной клетчатки. Это состояние известно человечеству уже более 250 лет, однако выявить причины его развития до сих пор не удалось, в дерматологии имеются лишь теории на этот счет. Встречаемость врожденной аплазии кожи точно неизвестна, большинство исследователей оценивают ее на уровне 1:10000. Иногда такое состояние сочетается с некоторыми генетическими заболеваниями, другими пороками внутриутробного развития. Врожденная аплазия кожи в большинстве случаев не приводит к тяжелым последствиям, однако косметический дефект в виде рубца на месте патологического очага остается у человека на всю жизнь.
Врожденная аплазия кожи
Причины врожденной аплазии кожи
На сегодняшний день нет единой и общепризнанной теории, которая бы объясняла развитие этого врожденного дефекта развития кожи. Предполагается, что причиной врожденной аплазии кожи является целая группа различных патологических факторов, которые ведут к нарушению процесса закрытия нервной трубки или же тормозят развитие эмбриональных зачатков дермы и эпидермиса. Иногда удается выявить семейные формы этого состояния, при этом механизм его наследования, предположительно, аутосомно-доминантный. Но намного чаще встречаются спорадические формы врожденной аплазии кожи, причем иногда в сочетании с другими пороками развития, обусловленные генетическими заболеваниями или воздействием тератогенных факторов. Это дает повод рассматривать данное состояние как следствие влияния на формирующийся плод различных повреждающих факторов.
Симптомы врожденной аплазии кожи
Аплазия кожи выявляется сразу после рождения ребенка. Чаще всего на теменной области обнаруживается очаг округлой формы диаметром 1-3 сантиметра. Примерно в трети случаев возникает два очага, еще реже встречаются три и более участка аплазии кожи. Патологический участок представляет собой эрозию или язву, покрытую корочкой и грануляциями, волосяной покров на нем отсутствует. Однако вокруг язвы вырастают более длинные и темные волоски, что получило название симптома «волосяного воротничка». Цвет образования варьируется от розового до ярко-красного.
Со временем, при отсутствии осложнений (вторичной инфекции, например), участок врожденной аплазии кожи начинает разрешаться с образованием рубца белого цвета. На нем в дальнейшем также не вырастают волосы, и он остается у человека на всю жизнь. Помимо кожных симптомов, у ребенка с очагом врожденной аплазии кожи могут регистрироваться нарушения формирования более глубоко расположенных тканей и другие пороки развития – заячья губа, волчья пасть, атрофия глаз. У детей старшего возраста и взрослых на месте рубца иногда могут развиваться злокачественные новообразования.
Диагностика врожденной аплазии кожи
Распознавание этого заболевания обычно не представляет труда для врача-дерматолога – его симптоматика достаточно специфична, и спутать его с другими врожденными кожными состояниями довольно сложно. Однако в некоторых случаях похожую на врожденную аплазию кожи картину могут иметь и иные патологические процессы и состояния. Поэтому необходимо производить дифференциальную диагностику этой патологии с такими заболеваниями, как очаговая склеродермия, дискоидная красная волчанка, а также с последствиями перинатальной травмы (от щипцов и других акушерских инструментов). Очень похожи на аплазию семейные формы гипоплазии кожи лица, однако при этом атрофические очаги наблюдаются в области висков.
Наиболее точные диагностические данные может дать гистологическое изучение тканей патологического очага. При врожденной аплазии кожи наблюдается резкое уменьшение толщины (вплоть до 1-го слоя клеток) эпидермиса, дермы, иногда подкожной клетчатки. Признаков воспаления и лейкоцитарной инфильтрации (при отсутствии вторичной инфекции) не наблюдается, также не выявляют придатков кожи.
Лечение и прогноз врожденной аплазии кожи
Лечение врожденной аплазии кожи условно разделяется на два этапа. Первый производится непосредственно после рождения ребенка – в этот период показаны только профилактические и уходовые мероприятия (обработка эрозий антибактериальными мазями, увлажняющими средствами), наложение повязки для уменьшения риска травмирования. Через несколько недель на месте патологического очага сформируется рубец, который хоть и остается на всю жизнь, но может быть прикрыт окружающими волосами. Второй этап сводится к хирургическому устранению дефекта (чаще всего, по косметическим причинам), и проводить его можно в позднем детском или взрослом возрасте. При коррекции значительных по площади участков врожденной аплазии кожи может применяться пересадка кожи. Прогноз заболевания в целом благоприятный, некоторые исследователи указывают на необходимость ежегодного осмотра рубца у дерматолога из-за риска развития онкологических процессов.
Источник
Врожденная аплазия кожи у новорожденного
Врожденная аплазия кожи — гетерогенная группа заболеваний, общим признаком которых является врожденное отсутствие кожи. Хотя причина аплазии неизвестна, само состояние регистрируется вот уже более 250 лет.
В классической форме аплазия кожи проявляется одной или несколькими эрозиями или изъязвлениями, покрытыми коркой или тонкой оболочкой, на макушке волосистой части головы. Заживление в форме атрофических, лишенных волос рубцов происходит в течение 2-6 мес. в зависимости от размера и глубины изъязвлений (которые могут распространяться на всю глубину мягких тканей вплоть до кости).
Это доброкачественное состояние может наследоваться по аутосомно-доминантному признаку или возникать спорадически. Реже встречается поражение туловища и конечностей, такие очаги могут ассоциироваться с дефектами конечностей, БЭ и хромосомными аномалиями. Очаг на волосистой части головы с кольцом окружающих его длинных темных волос (признак «волосяного воротничка») представляет собой дефект вследствие неполного заращения невральной трубки. Для оценки возможной связи с подлежащими участками мозга и кости показана МРТ.
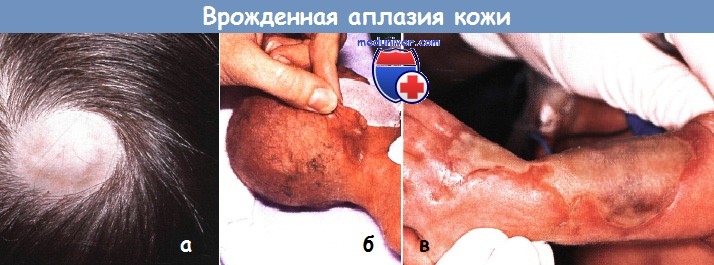
Врожденная аплазия кожи:
а — изолированный дефект кожи наблюдался на руке новорожденного
б — у этого недоношенного ребенка с небольшим дефектом на задней части шеи гемиатрофия правой стороны тела (синдром Адамса-Оливера).
При неосложненной врожденной аплазии кожи дефект корректируется простым иссечением в позднем детском или во взрослом возрасте. В случае крупных очагов может потребоваться поэтапное иссечение и применение тканевых экспандеров. У новорожденных необходимо оценить глубину дефекта, предупредить повреждение ткани и инфекцию и обследовать ребенка на наличие сочетанных аномалий.
Мягкие компрессы с физиологическим раствором, местное применение антибиотиков и наложение стерильных повязок являются адекватными терапевтическими мероприятиями для большинства пациентов. Для ведения пациентов с крупными дефектами применяются герметичные повязки (Duoderm®, Comfeel®). Иногда необходимо раннее хирургическое вмешательство.
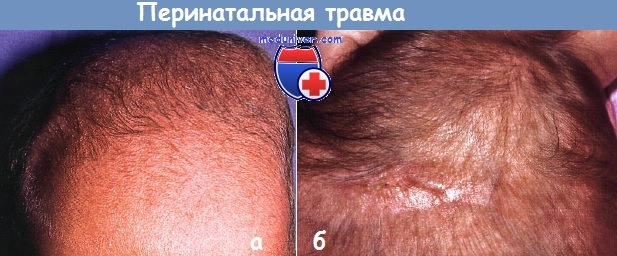
Перинатальная травма:
а — цефалогематома. Просачивание крови под надкостницу, обычно разрешается без особенностей.
б — редких случаях перинатальная травма приводит к образованию кольцевидного венчика на волосистой части головы с рубцеванием и перманентной утратой волос.
Перинатальная травма головы может привести к подобным дефектам, которые обнаруживают при рождении или в первый месяц жизни. Взятие крови в области волосистой части головы, электроды монитора и щипцы могут привести к образованию небольших язвочек, которые заживают с рубцеванием.
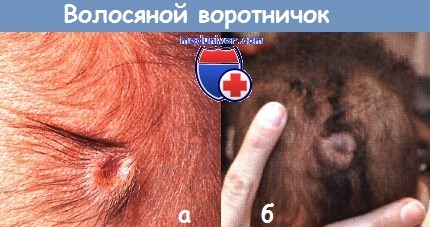
а — признак «волосяного воротничка» на волосистой части головы у новорожденного.
б — у этого здорового 4-месячного ребенка признак «волосяного воротничка».
МРТ не вывила никакой аномалии подлежащих структур.
Безволосый кольцевидный венчик на волосистой части головы — еще одна форма локализованной травмы головы, в редких случаях ассоциирующейся с родовой опухолью и цефалгематомой, которая иногда разрешается с рубцовой алопецией.
Врожденную аплазию кожи напоминают другие невоидные дефекты, часто проявляющиеся в форме лишенных волос пятен на волосистой части головы. Однако эти родимые пятна не покрываются коркой и не бывают атрофическими и обычно имеют характерные клинические признаки. Некоторые врожденные, слабо пигментированные пигментные невусы на волосистой части головы также могут имитировать врожденную аплазию кожи.
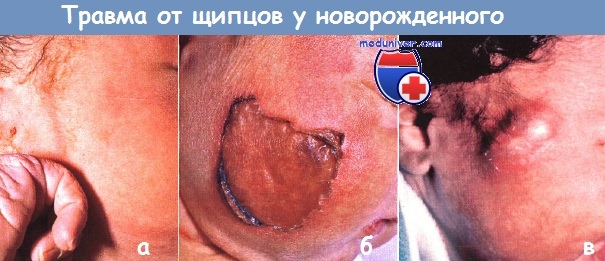
Дефекты, похожие на врожденную аплазию кожи:
а — травмы от щипцов чаще всего ассоциируются с образованием гематомы без нарушения кожных покровов.
Однако в редких случаях случается (б) поверхностный некроз и (в) жировой некроз.
— Также рекомендуем «Врожденный эрозивный и везикулезный дерматоз у новорожденного»
Оглавление темы «Неонатальная дерматология»:
- Энтеропатический акродерматит у новорожденного
- Врожденный сифилис новорожденного
- Простой герпес у новорожденного
- Ветряная оспа у новорожденного
- Импетиго и синдром стафилококковой обожженной кожи у новорожденного
- Диссеминированный кандидоз у новорожденного
- Чесотка у новорожденного
- Буллезный эпидермолиз у новорожденного
- Врожденная аплазия кожи у новорожденного
- Врожденный эрозивный и везикулезный дерматоз у новорожденного
Источник
С момента своего первого описания в 1945 году, синдром Адамса-Оливера остается редким заболеванием с 130 зарегистрированными случаями в медицинской литературе. Этот синдром характеризуется сочетанием развития дефектов черепа и / или основания черепа с аномалиями конечностей.
Синдром Адамса-Оливера. Причины
До недавнего времени, точные причины развития этого синдрома оставались загадкой, однако уже сегодня есть данные, которые могут свидетельствовать о том, что мутации в генах ARHGAP31, DOCK6, EOGT, RBPJ могут иметь прямое отношение за развитие синдрома Адамса-Оливера. Также, уже сегодня существуют различные теории, согласно которым, аномалии развития сосудов во время эмбрионального развития также могут отвечать за развитие одного из нескольких компонентов синдрома.
Синдром Адамса-Оливера. Симптомы и проявления
Симптомы могут варьироваться. У одних может наблюдаться лёгкая аплазия кожи, а у других лиц могут развиться уже куда более серьезные проблемы – крупные дефекты волосистой части головы с тяжелыми дефектами костей черепа, которые могут негативно воздействовать на головной мозг и на другие структуры. Что касается конечностей, то они могут быть укороченными. В очень тяжелых случаях, конечности могут вообще отсутствовать. Другие аномалии также были описаны и они включают в себя:
- Сосудистые аномалии, в том числе мультисистемные артериовенозные мальформации (состояние, при котором есть ненормальные соединения между артериями и венами)
- Черепно-лицевые аномалии, такие как расщелина губы и / или неба
- Дополнительные соски
- У некоторых лиц может быть очень густой волос
Эти проявления, как полагают, могут быть связаны с наследованием одного или нескольких дефектных генов.
Синдром Адамса-Оливера. Фото

Аплазия волосистой части головы при синдроме Адамса-Оливера

Аплазия волосистой части головы при синдроме Адамса-Оливера

Брахидактилии

Аплазия волосистой части головы при синдроме Адамса-Оливера 10х12 см

Брахидактилии и отсутствие ногтей на 3-х пальцах у человека с синдромом Адамса-Оливера

Атрофическое пятно на коже головы

Аплазия волосистой части головы при синдроме Адамса-Оливера

Аплазия волосистой части головы при синдроме Адамса-Оливера

Гипоплазия пальцев

Регенерация кожи

Аплазия волосистой части головы при синдроме Адамса-Оливера

Аплазия волосистой части головы при синдроме Адамса-Оливера
Синдром Адамса-Оливера. Диагностика
Синдром Адамса-Оливера диагностируется по наличию признаков, обычно связанных с синдромом. На сегодняшний день нет никаких генетических тестов которыми можно было бы диагностировать синдром Адамса-Оливера. В 2009 году были созданы критерии, которые могут быть использованы для постановки диагноза синдрома Адамса-Оливера. Наличие одновременно двух основных проявлений почти несомненно указывает нам на то, что этот синдром присутствует у человека, в то время как одна из главных особенностей в дополнение к одной незначительной может только наводить на мысль о наличии синдрома Адамса-Оливера (это означает, что, вероятно, этот синдром будет присутствовать).
Основные признаки
- Терминальные поперечные дефекты конечностей
- Аплазия кожи
- Семейная история синдрома Адамса-Оливера
Дополнительные признаки
- Пятнистая кожа
- Врожденные пороки сердца
- Сосудистая патология (например, артериовенозная мальформация)
Синдром Адамса-Оливера. Лечение
Лечение только симптоматическое (такой подход предназначен только для улучшения симптомов состояния, а не для устранения причины) и в значительной степени, контроль над симптомами будет зависеть от тяжести этих симптомов. Простые пороки кожи могут пройти сами по себе, но в некоторых случаях может потребоваться хирургическая операция (если присутствуют большие дефекты) или если были выявлены серьезные сосудистые аномалии. В целом прогноз для детей с этим синдромом — отличный.
Источник
