Огрубевшая кожа на лице как называется
Шершавая кожа – это состояние поверхностного эпидермиса, обусловленное нарушениями в работе гидролипидной пленки (самого верхнего защитного слоя кожи). Сбои в его работе могут произойти как под влиянием естественных факторов (старения организма, погодных и жилищных условий, неправильного ухода за кожей лица, рук или тела и т.д.), так и возникать как симптом серьезных заболеваний организма (дерматологических, гормональных, наследственных, нервных и др.).
Содержание:
- Почему кожа становится шершавой
- Заболевания, сопровождающиеся шершавостью кожи
- Диагностика
- Лечение шершавой кожи
Внешне шершавость кожи выражается в утрате ею эластичности и влажности. Она становится утолщенной, может изменять свою естественную окраску (краснеть, багроветь, синеть, бледнеть), на ее поверхности могут образовываться бляшки, скапливаться чешуйки, появляться сыпь, пузыри, мацерация. На ощупь участки с шероховатой поверхностью напоминают песок, они грубее и суше, чем здоровая кожа.
Причины
К естественным факторам, вызывающим шероховатость кожи, относятся:
- длительные воздействия высоких или низких температур воздуха (перегревания, переохлаждения), солнечных лучей, ветра, морской воды;
- профессиональная деятельность, связанная с вредными производствами или применением различного рода химических веществ (встречается у людей, занятых в нефтедобывающей или угольной промышленности, медицине или фармакологии, на производствах бытовой химии, при работе в условиях повышенной радиации);
- применение неподходящих средств ухода за кожей или пренебрежение к гигиене тела (длительное отсутствие водных процедур и др.);
- плохое питание с дефицитом белков и витаминов, голодание, строгие диеты или, наоборот, постоянные переедания, злоупотребление жирной, соленной или копченой пищей;
- вредные привычки (табакокурение, алкоголизм, наркомания);
- частое использование в быту средств бытовой химии;
- половое созревание, климактерический период, старение.
Из причин, вызывающих данное явление в результате развития болезней организма, можно выделить:
- высокую чувствительность людей к внешним раздражителям (возникновение аллергических реакций);
- кожные (дерматиты, псориаз, экземы, фурункулез) и венерические (сифилис) болезни;
- заболевания обмена веществ (сахарный диабет, ожирение) и гормональной сферы (тиреотоксикоз, эпидемический зоб, несахарный диабет);
- наследственные аутоиммунные болезни (васкулиты, склеродермии);
- патологии желудочно-кишечного тракта;
- неврозы (психозы).
Заболевания и их симптомы
Симптоматика некоторых заболеваний, сопровождающихся шершавостью кожных покровов.
- Фолликулярный гиперкератоз – болезнь с обширным разрастанием и утолщением рогового слоя. Проявляется патология наличием в области локтевых и коленных сгибов, на внутренней поверхности бедер и ягодицах складок по типу «гусиной кожи» и ярко-красных узелковых образований.
- Сахарный диабет. Эта болезнь протекает с изменениями в работе всех органов и систем организма, страдает и эпидермис. Его нормальная деятельность нарушается, клетки не могут поддерживать должный уровень влаги, поэтому кожа грубеет, легко травмируется и инфицируется. Шероховатость кожи при данной патологии проявляется склеродермией (уплотнением тканей) или акантокератодермией (зудом, сухостью и изменением цвета пораженных участков). Чаще всего эти процессы распространяются в областях шеи, подмышек, паха. Кроме кожных проявлений болезнь имеет ряд характерных признаков: повышенное чувство жажды и (или) голода, слабость, ослабление иммунитета.
- Ихтиоз. Заболевания генетической природы с нарушениями механизмов ороговения кожи. Появляется разрастанием на ее поверхности множества белесых образований, вид которых напоминает рыбью чешую.
- Авитаминозы А, Е и С. Эта группа болезней выражается в утрате кожными покровами своих нормальных свойств (эластичности, упругости). Тургор эпидермиса при них снижен, на нем имеются утолщения, отеки, покраснения. Выраженный дефицит витаминов затрагивает все органы и системы, страдает не только кожа, но и сосуды, кости, мышцы и внутренние органы.
- Аллергии. Шершавость при этих нарушениях обусловлена деятельностью антител, которые активно вырабатываются в ответ на определенный раздражитель. Воспаление эпидермиса в этих случаях приводит к отеку, покраснению и, со временем, к утолщению кожных покровов. Реакции гиперчувствительности сопровождаются специфическими симптомами: кашлем, слезотечением, покраснением слизистой глаз, насморком.
- Псориаз. Эта кожная болезнь с образованием уплотнений эпидермиса. На локтях, волосистой части головы, пояснице появляются шершавые, красного цвета бляшки, которые сильно чешутся.
- Нервные и психические болезни. В этих случаях пациенты могут постоянно травмировать и расчесывать кожу, эти действия приводят к появлению на ее поверхности уплотнений и шероховатостей.
В большинстве случаев жалобы пациентов на шершавую кожу сопровождаются целым рядом других симптомов:
- сухостью и чувствительностью пораженных участков к температурным воздействиям или образованием мокнущих поверхностей, сыпи, микротрещин;
- жжением, болью, зудом;
- образованием чешуек, уплотнений, узелков;
- изменением цвета кожных покровов;
- снижением тургора, вялостью и пастозностью кожи.
Диагностика
Для определения первопричины шершавости кожи необходимо обнаружить болезнь, на фоне которой проявился данный синдром. Для это потребуется проведение инструментальных и лабораторных обследований.
- Рентген, КТ, УЗИ, МРТ, гастро- или бронхоскопия позволят увидеть изменения внутренних органов.
- Анализы крови (общий, биохимический, на сахар) помогут обнаружить отклонения от нормальных показателей во внутренних среде организма.
- Мазки с кожи применяют для диагностики возбудителя болезни.
- Тесты на антитела, уровень гормонов, генетические отклонения выявляют аллергическую, гормональную или наследственную природу патологий кожи.
Лечение
Для устранения шершавости кожи, возникшей по естественным причинам, бывает достаточно:
- нормализовать свое питание и отказаться от вредных привычек;
- проконсультироваться с косметологом и подобрать подходящие средства для ухода за кожей;
- избегать длительного пребывания на жаре, холоде, в водной среде;
- использовать защитные средства и одежду при работе с вредными веществами;
- соблюдать личную гигиену, следить за состоянием жилых помещений (проводить проветривание, соблюдать чистоту, увлажнять воздух).
Шершавость кожи, вызванную заболеваниями, можно вылечить, устранив основную причину. Пройдя полный курс терапии от него, возможно навсегда избавиться от тревожащего симптома.
Для облегчения местных кожных проявлений, в том числе шероховатости, применяют:
- мази и гели с обезболивающими, противозудными и противоотечными свойствами (Фенистил, Акридерм, Экзодерил и др.);
- ванночки с противовоспалительными травами (календулой, ромашкой, чистотелом).
В период лечения не следует принимать контрастный душ, горячие ванны, ходить в бассейн (или плавать в общественных водоемах), загорать на солнце или в соляриях, делать химические пилинги и очищающие маски, применять скрабы.
Романовская Татьяна Владимировна
Источник
Огрубение черт лица – является ли эта категория субъективным признаком, или же действительно человеческое лицо может огрубеть, и каким образом? В некоторых случаях бывает, что человеческое лицо, казалось бы, существенно не меняется, то есть форма и расположение всех частей лица, цвет глаз – всё остаётся неизменным, но при этом черты его становится более крупными, узнаваемыми, грубыми.
Огрубение лица: что это и как происходит
Огрубением лицевых черт является, по сути, их укрупнение, при котором они выражаются более явно. Происходит увеличение костей скул и надбровных дуг, нижняя челюсть как бы расширяется, из-за чего увеличивается расстояние между зубами. Мягкие ткани лица тоже подвергаются изменению – у человека визуально становится больше размер носа, ушных раковин, губ, а кожа на лице образует складки, особенно на затылке, лбу и щеках. В результате внешность поражённого недугом неуловимо меняется, его лицо очень похоже на то, что было раньше, но становится при этом грубее.
Следует отметить, что такая проблема не проявляется изолированно – также по телу начинают усиленно расти волосы, на туловище и конечностях, происходит утолщение голосовых связок, голос становится ниже и грубее, появляется храп.
Кисти и стопы подвергаются костным изменениям, они увеличиваются в ширину, пяточные кости утолщаются. У человека даже расширяется объём грудной клетки из-за того, что увеличиваются межрёберные промежутки. Позвоночник может деформироваться с последующим развитием кифоза или сколиоза.
Почему появляется патология, что может обозначать
Все описанные выше признаки являются характерными проявлениями патологического увеличения выработки гормона роста – акромегалии. Именно для акромегалии свойственно подобное увеличение костных и мягкотканных структур по всему телу человека. Диспропорционально увеличиваются внутренние органы, скелет, словно огрубевают черты лица, размер кисти и стоп растёт. Болезнь поражает обычно мужчин и женщин в возрасте от 30 до 50 лет, практически не встречается у детей и пожилых людей, чаще диагностируется у женщин.
Изменение внешнего вида больного происходит постепенно, а сам он, ежедневно видя себя в зеркале, практически не замечает его. Скорее ему сообщат об огрубении внешности окружающие его люди, особенно те, кто видит больного нечасто.
Если у человека сочетаются все описанные выше признаки, это, с большой вероятностью, говорит о развитии акромегалии – болезни гипофиза, при которой орган, по определённым причинам, начинает вырабатывать гормон роста в неадекватных количествах, из-за чего и происходит рост организма человека уже после того, как процессы естественного роста остановились по достижению им взрослого возраста. В норме гормон отвечает за несколько факторов:
- за рост и развитие тканей и органов у детей;
- за контроль обменных процессов у взрослых.
Причины, симптомы и течение болезни
Акромегалия формируется у взрослых людей. У детей и подростков тоже может развиться хроническое увеличение выработки гормона роста, но в таком случае речь идёт о гигантизме, который характеризуется чрезмерным, относительно пропорциональным и превышающем нормальные границы росте костей, органов и мягких тканей. В основном, рост происходит в длину, в то время как при акромегалии – больше в ширину.
Медики выделяют несколько вероятных механизмов, которые создают гиперфункцию гипофиза с последующей акромегалией:
- нарушение регуляции выработки гормона на уровне самого гипоталамуса или расположенных выше отделов ЦНС, в результате чего происходит избыточное выделение соматолиберина, или же снижается секреция соматостатина;
- формирование опухолевого процесса в структуре гипофиза, сопровождаемое нарушением контроля гипоталамуса, гиперсекрецией гормона роста;
- повышение секреции и выделения соматомединов, которые непосредственно влияют на рост опорно-двигательного аппарата.
Самая часто встречающаяся причина акромегалии – развитие аденомы гипофиза, которая автономно продуцирует гормон роста. У больного при этом выявляют макроаденому, опухоли из соматотрофов аденогипофиза.
Следует отметить, что беременность и её прерывание нефизиологического характера – факторы, провоцирующие соматотропную функцию, из-за чего и считается, что болезнь более свойственна для женщин. На 1 миллион человек акромегалия встречается в 3-4 случаях.
Клинические проявления болезни – это, в первую очередь, увеличение размера стоп, кистей, нарушение углеводного обмена, у женщин – нарушения менструального цикла, изменение внешности.
У поражённого может развиваться состояние внутричерепной гипертензии, то есть повышение внутричерепного давления, либо компрессия диафрагмы турецкого седла из-за растущей опухоли. Симптоматика сопровождается болью в голове, причём болевой синдром носит настолько интенсивный характер, что доводит человека до исступления.
Увеличение размеров стопы, кисти и всего туловища заставляют человека часто менять одежду, обувь, перчатки.
Изменение размера нижней челюсти приводит к деформации прикуса. Язык тоже увеличивается, постоянно упирается в зубы, поэтому на нём постоянно присутствуют его отпечатки.
Кроме того, больной постоянно сталкивается с повышенной потливостью, так как у него присутствует повышенная активность потовых желёз.
На начальных стадиях увеличение мышечной ткани и внутренних органов у поражённого сложно заметить, особенно если речь идёт о спортсменах, так как у них несколько повышается выносливость и наблюдается прирост мышечной массы. Однако через некоторое время происходит дегенерация мышечных волокон из-за пролиферации соединительных тканей, и у больного отмечается нарастающая мышечная слабость, снижение трудоспособности.
На фоне нарушенного кровоснабжения формируется сердечная и лёгочная недостаточность, которая может привести к гибели.
Кроме того, со временем болезнь становится причиной появления синдрома апноэ, так как ткани верхних дыхательных путей тоже подвергаются разрастанию, а дыхательные центры – поражению.
Огрубение черт лица является характерным признаками конкретного заболевания, имеющего эндокринную природу – акромегалии, поэтому его диагностическая ценность неоспорима. Людям с подобными симптомами необходимо в срочном порядке посетить доктора-эндокринолога, ведь этот недуг не только способен усложнить жизнь поражённому, но и становится причиной смерти больного.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Источник
Пористая кожа – особенность жирной или комбинированной кожи, характеризующаяся расширением отверстий выводных протоков сальных желез. Пористая кожа лица выглядит грубой, внешне напоминает апельсиновую или лимонную кожуру. Типичными проблемами пористой кожи являются жирный блеск, сероватый цвет, комедоны, прыщи. Кроме ежедневного домашнего ухода, при пористой коже дерматокосметологом может быть рекомендована салонная терапия: чистки лица, химические пилинги, поросуживающие маски, микродермабразия, криомассаж, аппаратные процедуры, мезотерапия. Для исключения патологии внутренних органов целесообразны консультации гастроэнтеролога и эндокринолога.
Общие сведения
Пористая кожа – проблемная кожа с расширенными устьями сальных желез (порами). Расширенные поры на лице – распространенный кожный дефект, встречающийся у обладателей жирной или комбинированной кожи. С данной косметической проблемой могут столкнуться как женщины, так и мужчины. Обычно пористой кожа становится еще в подростковом возрасте, а с годами этот недостаток еще более усугубляется и делается очевиднее. Расширенные поры обычно локализуются на носу, щеках, подбородке и придают коже лица неровный и нездоровый вид. В косметологии и дерматологии проблемы пористой кожи успешно могут быть решены с помощью комплекса современных инъекционных и аппаратных методик.
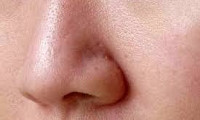
Пористая кожа
Причины пористой кожи
Сальные железы расположены на поверхности практически всего кожного покрова (за исключением ладоней и подошв); при этом наибольшая их концентрация отмечается на лице (в области лба, носа, щек, подбородка), волосистой части головы, верхней части спины и груди. Сальная железа состоит из секреторного отдела и выводного протока. В функциональном отношении деятельность сальных желез сводится к образованию и выделению себума (кожного сала). Образование кожного сала происходит в клетках-себоцитах, которые в процессе созревания накапливают в себе секрет. По завершении цикла развития погибшие клетки, насыщенные жиром, выводятся через выводные протоки на поверхность кожи. За сутки сальные железы выделяют около 20 г кожного сала. Секрет сальных желез представляет собой смесь воды и липидов (холестерина, триглицеридов, сложных эфиров жирных кислот и спиртов, сквалена и др.).
Регуляция деятельности сальных желез осуществляется, главным образом, надпочечниковыми стероидами и половыми гормонами (андрогенами, усиливающими продукцию кожного сала, и эстрогенами, уменьшающими образование себума). Пик функциональной активности сальных желез приходится на переходный возраст и продолжается примерно до 25 лет. Обычно именно подростки впервые сталкиваются с пористой кожей: избыточная секреция кожного сала приводит к его скоплению в выводных протоках желез и расширению устьев. С возрастом продукция кожного сала уменьшается, что делает зрелую кожу более сухой.
Кроме этого, наличие пористой кожи объясняется генетическими факторами: если родители имеют кожу с крупными порами, то, вероятнее всего, ребенок в будущем также столкнется с аналогичной проблемой. Пористая кожа часто встречается у лиц, страдающих эндокринными расстройствами, заболеваниями ЖКТ, хроническими запорами, анемией. Расширенные поры обычно наблюдаются при себорее.
Загрязнению и расширению пор способствует чрезмерное использование декоративной косметики, неправильный уход за проблемной кожей лица, запыленность и загазованность воздуха, избыточное увлечение загаром. К стойкому расширению пор также могут приводить попытки самостоятельного удаления воспалительных элементов на коже путем выдавливания: в этом случае неумелое проведение манипуляции сопровождается растяжением и деформацией устьев выводных протоков сальных желез. Поскольку салоотделение может усиливаться при употреблении в пищу некоторых продуктов (шоколада, кофе, пряностей, сладостей, алкоголя), то с проблемой пористой кожи чаще сталкиваются люди, имеющие нездоровые пищевые привычки.
Характеристика пористой кожи
Основу проблем пористой кожи составляют три процесса, начинающиеся с приставки «гипер»: гиперплазия клеток-себоцитов, гиперпродукция кожного сала и фолликулярный гиперкератоз (утолщение области устьев сальных желез).
Пористая кожа обладает основными недостатками жирной и комбинированной кожи. Без должного ухода она выглядит грубой и рыхлой; ее отдельные участки как будто исколоты иглой и напоминают апельсиновую или лимонную кожуру. Расширенные поры в виде воронкообразных углублений («кратеров вулкана») локализуются, главным образом, в так называемых себорейных зонах — области лба, носа, подбородка и щек. Пористая кожа имеет неровную текстуру, тусклый сероватый оттенок, лоснящийся вид; склонна к образованию сальных пробок, комедонов, развитию различного рода воспалительных высыпаний, угрей, постакне.
Потеря эластичности кожного покрова приводит к увеличению пор вширь, поэтому на коже с признаками фотостарения, атоничной и дряблой коже и без того большие поры кажутся визуально крупнее. Поскольку кожное сало у мужчин имеет более густую консистенцию, поры у них шире, чем у женщин. Крупные поры, выделяющиеся на лице, выглядят неэстетично, особенно в том случае, если они забиты сальными пробками и грязью. На пористую кожу плохо ложится макияж, зачастую еще более подчеркивая ее крупнопористый рельеф.
Особенности ухода за пористой кожей
Пористая кожа является довольно «капризной» и требует к себе особого внимания, как со стороны самого ее обладателя, так и со стороны специалиста, осуществляющего профессиональный уход. Прежде чем приступить к подбору и выполнению уходовых процедур, дерматокосметолог проводит внимательный осмотр и диагностику состояния кожи: оценивает ее увлажненность, жирность, эластичность, определяет уровень рН, выявляет имеющиеся дерматологические проблемы. В некоторых случаях могут потребоваться дополнительные консультации (эндокринолога, гастроэнтеролога) и исследования (УЗИ органов брюшной полости, общий и биохимический анализ крови и др.).
Ежедневный самостоятельный уход за пористой кожей лица предполагает ее очищение, тонизирование и увлажнение с использованием косметических средств в соответствии с типом кожи. При уходе за пористой кожей следует отказаться от применения жирных кремов; избыточного макияжа; слишком агрессивного умывания горячей водой и мылом, обезжиривания спиртовыми растворами. Жирная и комедогенная косметика закупоривает поры, способствуя развитию воспалительных процессов и еще большему расширению устьев сальных желез. Вода высокой температуры и спиртосодержащие лосьоны разрушают гидролипидную оболочку и высушивают кожу; в ответ на это сальные железы реагируют еще большим усилением секреции кожного сала.
Нормализации салоотделения, сокращению пор и тонизированию кожи способствует умывание теплой или прохладной водой, протирание лица косметическим льдом, использование сужающих поры тоников. Для отшелушивания слоя ороговевшего эпителия, очищения пор от излишков кожного сала и грязи 1-2 раза в неделю проводятся скраб-пилинги и пилинги-гоммажи, используются очищающие полоски. Прекрасным адсорбирующим и поросуживающим эффектом обладают косметические маски из белой глины. Комплекс ежедневных уходовых мероприятий должен завершаться нанесением увлажняющего крема.
Для борьбы с расширенными порами в эстетической косметологии предложены различные уходовые, аппаратные и инъекционные процедуры, которые часто комбинируются друг с другом в специальных программах по уходу за пористой кожей лица. Базовым мероприятием в уходе за пористой кожей является ее очищение, поэтому в протокол любой процедуры входит чистка лица (мануальная, ультразвуковая, химическая, атравматичная, вакуумная и др.). При пористой коже могут быть рекомендованы химические пилинги: энзимный, гликолевый, ABR, ТСА. Они способствуют удалению ороговевшего эпидермиса, выравниванию рельефа кожи.
Интенсивного обновления эпидермиса, сокращения пор, устранения мелких рубчиков и постакне позволяет добиться лазерная шлифовка кожи. Менее травматичными и более деликатными процедурами с аналогичным эффектом являются микродермабразия и газожидкостный пилинг. В различные протоколы по уходу за пористой кожей могут входить массаж лица (по Жаке, криомассаж), дарсонвализация, ультрафонофорез, альгинатные маски. Отличные результаты при пористой коже дает мезотерапия специальными, индивидуально подобранными коктейлями. При регулярном домашнем и салонном уходе за пористой кожей поры постепенно сужаются и делаются практически незаметными.
Источник
