Микрогеморрагии в кожу лица
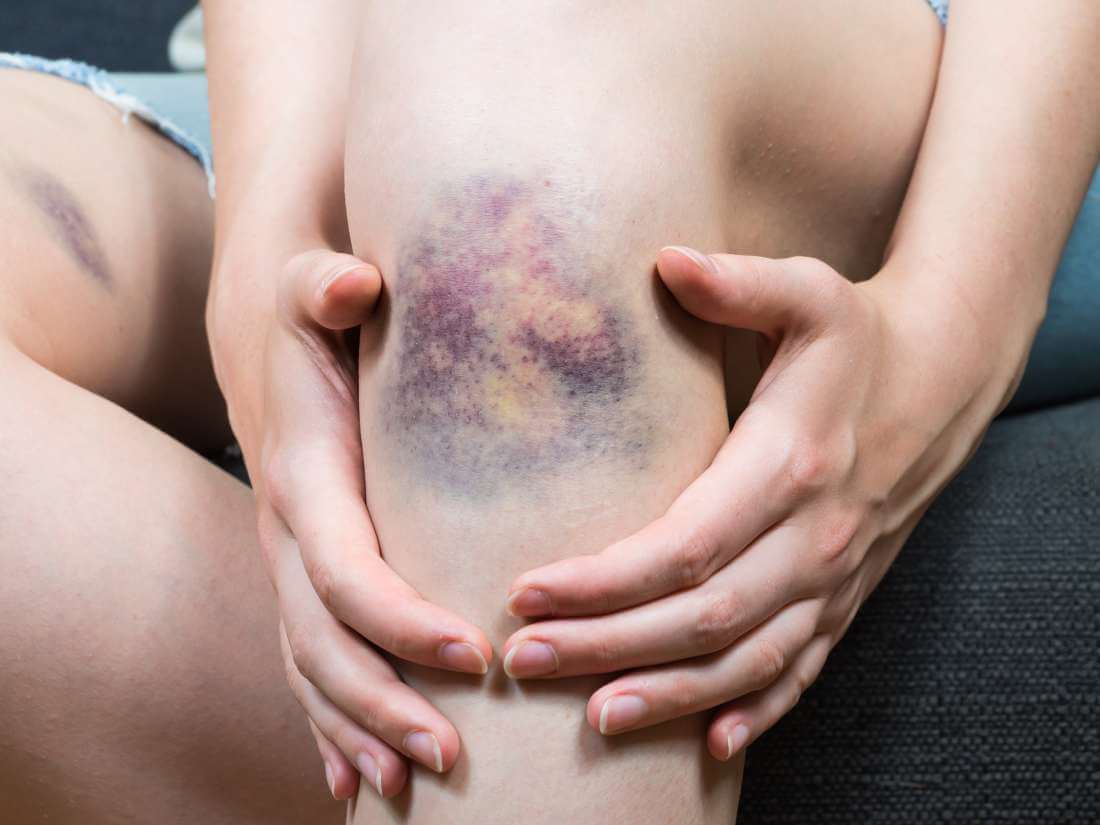
Кожная геморрагия может вызываться многочисленными нарушениями и расстройствами. Поэтому прежде всего следует определить причины геморрагии на коже, после чего проводить соответствующее лечение.
Общие сведения
Прежде всего следует определить, что такое геморрагия. Это патологическое явление, характеризующееся развитием подкожного кровоизлияния на фоне повреждения мелких кровеносных сосудов.
Внешне представляет собой сыпь, состоящую из мелких пятен и точек. Отличительная особенность заключается в том, что при надавливании либо растягивании кожи высыпание не исчезает.
На ранних этапах подкожные пятна красного либо фиолетового цвета (в зависимости от того, какие сосуды повреждены). В дальнейшем геморрагии начинают рассасываться. Пятна постепенно желтеют. При тяжелых заболеваниях появляется несколько видов сыпи, причем они наслаиваются друг на друга.
Причины возникновения
Регулярное возникновение подкожных кровоизлияний называется геморрагическим синдромом. Данное проявление характерно для многочисленных заболеваний.
Среди них:
- Гемофилия
- Коагулопатия
- Тромбоцитопения
- Инфекционные поражения (преимущественно тиф, скарлатина, малярия)
- Прием препаратов, влияющих на уровень тромбоцитов
- Невротическая кровоточивость
- Ревматический васкулит
- Местные реакции на фоне укусов кровососущих насекомых
Предрасположенность к нарушениям гемостаза носит наследственный характер. Поэтому многие заболевания, сопровождающиеся геморрагическим синдромом, возникают у пациентов, чьи родственники сталкивались с подобными патологиями. Повышению риска способствуют перенесенные инфекционные заболевания, травмы, неправильное питание, вредные привычки.
Классификация геморрагий
Выделяют различные виды кожных геморрагий, которые отличаются внешними характеристиками и механизмом развития. Определение разновидности высыпания является важным диагностическим критерием, так как за счет этого можно предположить о потенциальной причине кровоизлияния.
Таблица 1. Виды патологии.
| Виды геморрагий | Описание |
| Петехии | Представляют собой точечные мелкие кровоизлияния. Возникают преимущественно при инфекционных заболеваниях, на фоне лихорадки, сепсиса. |
| Пурпуры | Округлые пятна, диаметром 2-5 мм. Возникают на фоне инфекционных и неинфекционных заболеваний, в том числе при аутоиммунных расстройствах, токсико-аллергическом васкулите, авитаминозе. |
| Экхимозы | Кровоизлияния неправильной формы, диаметр которых превышает 5 см. Как правило, проявляются на фоне тяжелых заболеваний, в особенности менингококковом и пневмококковом сепсисе. Очаги излияния, размер которых превышает 1 см, как правило, подвергаются некрозу. |
Другая классификация выделяет типы геморрагического синдрома на основе клинических проявлений.
Представление о патологии на видео:
Таблица 2. Выделяется 5 типов геморрагий.
| Разновидность геморрагического синдрома | Характеристика |
| Гематомный | Проявляется при гемофилиях А, В. Сопровождается образованием кровоизлияний в мягких тканях, суставах. Сопровождается болевыми ощущениями, нарушениями функций опорно-двигательного аппарата. |
| Синячковый (петехиально-пятнистый) | Возникает на фоне тромбоцитопении, нарушениях свертываемости крови, в том числе врожденного характера. |
| Синячково-гематомный (смешанный) | Представляет собой смешанную сыпь, при которой совмещаются многочисленные пятнистые геморрагии и крупные гематомы. Локализуются на коже и в области ЖКТ. Суставные полости, как правило, не поражаются. Проявляется при протромбиновом дефиците, передозировке антикоагулянтов. |
| Васкулярно-пурпурный | Сопровождает воспалительные процессы. Представляет собой мелкую сыпь или эритемы в очагах воспаления. |
| Ангиоматозный | Геморрагии, развивающиеся в области ангиом или телеангиоэктазии. У некоторых пациентов диагностируют в местах проведения шунтирования. |
Существует ряд патологий, при которых также проявляется геморрагический синдром. При этом, кровоизлияния образуются как в кожных тканях, так и других участках организма.
О васкулите кожи на видео:
Геморрагии в желудке
Развитие внутрижелудочных кровоизлияний связано с геморрагической формой гастрита. Данное заболевание носит преимущественно инфекционный характер, однако спровоцировать патологию способны и другие факторы.
Среди них:
- Злоупотребление алкоголем
- Нерациональный прием медикаментов
- Неправильное питание
- Отравления
- Воздействие высоких температур
- Стрессовые нагрузки
- Повышенная проницаемость сосудистых стенок
Заболевание сопровождается образованием на поверхности желудка геморрагических очагов и эрозий. Очаги поражения кровоточат из-за повреждения сосудов. При этом излияние может носить длительный характер, так как под действием желудочных кислот кровотечение не останавливается. В дальнейшем это приводит к формированию вторичных осложнений, в том числе анемии.
Кожные кровоизлияния
Формирование кожных геморрагий считается тревожным симптомом, указывающим на необходимость посещения врача. Симптомы, сопровождающие появление геморрагий, отличаются в зависимости от вызвавшего их заболевания.
Одной из наиболее распространенных причин считается недостаточное количество тромбоцитов в составе крови. Из-за этого при незначительном повреждении сосудов развивается подкожное кровотечение, которое длительный отрезок времени не останавливается. Такое явление встречается у пациентов, принимающих антикоагулянты и лекарства с аналогичным эффектом.
Другая причина может заключаться в повышенной хрупкости кожных сосудов. Мелкие капилляры чувствительны к негативному воздействию. Из-за случайных повреждений сосуды разрушаются, что сопровождается образованием геморрагий.
Кожные кровоизлияния зачастую сопровождают инфекционные заболевания. В таких случаях сыпь не имеет четко ограниченной локализации и появляется на большей части кожного покрова.
Синдромы геморрагии на видео:
Экспульсивная геморрагия
Представляет собой офтальмологическую патологию, которая может возникнуть на фоне хирургических вмешательств на органах зрения. Нарушение сопровождается скоплением крови в пространстве между глазной оболочкой и склерой. Вследствие этого, содержимое глазного яблока выдавливается через операционное отверстие из-за возрастающего внутриглазного давления.
Патология возникает вследствие повреждения крупных глазных сосудов. Риск такого осложнения отмечается у пациентов с артериальной гипертензией, атеросклерозом, сахарным диабетом, глаукомами. В случае полной экспульсивной геморрагии пациент может полностью утратить зрение на пораженный глаз. При частичной существует вероятность сохранения зрительной функции.
Субарахноидальная геморрагия
Представляет собой кровоизлияние, локализующееся между мягкой и паутинной оболочками мозга. Обычно возникает на фоне черепно-мозговых травм либо разрыва сосуда при аневризме. Как правило, проявляется резко, без предварительных симптомов. Пациент испытывает сильный приступ головной боли, после чего обычно теряет сознание.
Такая форма геморрагии считается наиболее опасной. Такое состояние угрожает жизни пациента и может привести к инвалидности даже в тех случаях, когда диагностика и терапевтические мероприятия реализованы своевременно. Летальный исход в 10% случаев наступает до момента поступления в медицинское учреждение.
Внутрислизистые геморрагии
На фоне определенных заболеваний могут развиваться кровоизлияния слизистых оболочек. Они локализуются в ротовой полости, в особенности на деснах, небных тканях. Также возможны кровоизлияния в области гортани, мягкого неба, подъязычной области. У некоторых пациентов диагностируются пятна под ногтевыми пластинами.
Как правило, такие кровоизлияния формируются на фоне инфекционных заболеваний. Это объясняется тем, что ткани слизистой оболочки более чувствительны к инфекциям. Образование высыпания является реакцией на протекающий воспалительный процесс.
Основные симптомы
Клиническая картина при геморрагических расстройствах варьируется в зависимости от провоцирующего фактора. У некоторых пациентов какие-либо жалобы отсутствуют. Единственным патологическим проявлением остаются подкожные кровоизлияния. В иных случаях болезнь протекает одновременно с многочисленными внешними и внутренними симптомами.
Внутреннего патогенеза
Некоторые группы заболеваний, провоцирующие развитие геморрагий, протекают в острой форме с соответствующей клинической картиной. У пациентов диагностируется ряд симптомов, интенсивность которых отличается исходя из особенностей болезни.
К распространенным сопровождающим проявлениям относятся:
- Высокая температура тела
- Общее недомогание
- Признаки интоксикации
- Утрата аппетита
- Болевой синдром в мышцах, суставах
- Головокружение
- Бледность кожи
- Высокая утомляемость
- Нарушения сна
На фоне гемофилии и васкулита возможны отклонения в работе почек, печени. При тяжелых инфекциях возрастает риск развития сепсиса и связанного с ним шокового состояния. Поражение некоторыми группами патогенных микроорганизмов приводит к развитию некротических процессов, в особенности в слизистых оболочках. Распространенными осложнениями считаются некротический синусит, отит, поражения дыхательных путей.
Внешние симптомы
Появление кожных кровоизлияний считается основным проявлением синдрома. Однако кроме сыпи, возможны иные симптомы геморрагии на коже.
Кровоизлияния могут сопровождаться:
- Кровотечениями
- Зудом
- Образованием заполненных жидкостью папул
- Формированием твердых корок на коже
- Нарушением секреции сальных желез
- Болевым синдромом
Клиническая картина во многих случаях носит индивидуальный характер. Распространены случаи, когда подкожные кровоизлияния никак не беспокоят пациента. Однако отсутствие отягощающих факторов не является основанием отказа от медицинской помощи.
Проявления у детей
Диагностировать геморрагический синдром в детском возрасте можно только по наличию характерных кожных высыпаний. Однако следует понимать, что появление сыпи может быть связано не только с опасными для здоровья патологиями. Иногда высыпание является следствием нарушений, не несущих угрозы жизни.
К ним относятся:
- Укусы насекомых
- Кожные раздражения из-за усиленного потоотделения
- Реакция на средства по уходу
- Аллергия на пищевые продукты
Многие виды детских высыпаний не требуют специального лечения. Обращаться к педиатру нужно в случае, если сыпь сопровождается общими клиническими проявлениями. Если у ребенка температура, у него ухудшается аппетит, отмечается частое срыгивание после кормления, рекомендуется незамедлительно обратиться за помощью.
Чем опасна геморрагия
Само по себе кожное кровоизлияние не расценивается как состояние, угрожающее жизни. Однако опасность может представлять заболевание, которое вызвало геморрагию. При многих патологиях рассасывание сыпи протекает самостоятельно. Но при иных болезнях могут возникать осложнения.
Наибольшую опасность представляют кровоизлияния, вызванные гемофилией. В случае повреждения сосудов и кожных тканей пациент может потерять слишком много крови.
Аналогичная угроза существует при системном приеме антикоагулянтов или тромбоцитопении. Опасность также представляют инфекционные процессы, вызванные менингококковой инфекцией. Такие бактерии зачастую провоцируют сепсис, который приводит к летальному исходу в случае отсутствия медицинского вмешательства.
К кому обращаться
Лечением патологических явлений, сопровождающихся геморрагией, занимаются врачи-гематологи. Учитывая специфику описанной патологии, пациентам во многих случаях требуется консультация дерматолога. Также может потребоваться дополнительное обследование инфекциониста, аллерголога, отоларинголога.
Диагностические мероприятия
Обследование назначается после предварительного осмотра пациента и сбора анамнеза. Во многих случаях таких процедур достаточно для постановки предварительного диагноза. Последующее обследование позволяет точно определить причины появления геморрагии на коже и определить наиболее действенные варианты терапии.
Применяемые методы диагностики:
- Общий и биохимический анализы крови
- Коагулограмма
- Анализ мочи
- Копрограмма с целью выявления крови в кале
- Функциональные пробы для определения хрупкости сосудов
- УЗИ почек, печени
- Суставная рентгенография
- Ангиография
Вспомогательное обследование назначают для уточнения диагноза. При геморрагических проявлениях может осуществляться забор образцов с пораженных участков кожи для проведения лабораторных процедур. Также во вспомогательных методах могут назначать компьютерную томографию.
Первая помощь
Экстренная медицинская помощь требуется в случае, если геморрагия спровоцирована отклонениями, при которых нарушена свертываемость крови. В случае кровоизлияний пациент может потерять большой объем крови, что грозит летальными последствиями.
Полноценную помощь больному могут оказать только квалифицированные врачи в стационарных условиях. До прибытия медицинских сотрудников следует обездвижить пациента. При открытых ранениях накладывают повязку. Использовать тугой жгут не рекомендуют, так как он может еще сильнее повредить сосуды и увеличить область кровоизлияния.
Как избавиться от геморрагии
Терапевтический комплекс назначается индивидуально исходя из поставленного диагноза. Лечение включает прием медикаментов, использование вспомогательных процедур, соблюдение диеты. Дополнением к основному лечению могут выступать нетрадиционные средства.
Медикаментозный прием
Характер терапии зависит от первопричины геморрагии. В некоторых случаях медикаменты не применяются. При создании оптимальных условий кровоизлияния проходят самостоятельно и при соблюдении профилактических мер не возникают повторно.
Группы применяемых медикаментов:
- Антибактериальные средства
- Иммуностимулирующие препараты
- Ангиопротекторы
- Кортикостероидные средства
- Витаминные комплексы, обогащенные В9, В12
При гемофилии и тромбоцитопении могут назначаться медикаменты, содержащие вещества, повышающие свертываемость крови. При тромбоцитопении пациентам также могут вводить в организм донорские тромбоциты. Такой метод применяется при развитии состояний, угрожающих жизни больного.
Современные методы лечения
При некоторых формах геморрагического синдрома целесообразно проводить плазмаферез. Это процедура, при которой из крови устраняют токсины, плазму и инфекционные антитела, после чего в кровоток возвращаются очищенные форменные кровяные тела. Такой метод эффективен при геморрагиях на фоне инфекций, ревматизма, недостаточного содержания тромбов.
Другой популярный метод – гемосорбция. Он заключается в чистке крови от токсинов при помощи веществ-сорбента. Стандартным сорбентом является активированный уголь. При геморрагиях также используют биоспецифические сорбенты, которые подбираются в индивидуальном порядке.
Соблюдение диеты
В период терапии рекомендуется скорректировать повседневный рацион. Следует исключить жирную, жареную пищу, копчености, соленья. Маринованные продукты также нужно ограничить.
Питаться рекомендуется небольшими порциями 4-6 раз в день. Обязательным условием является соблюдение питьевого режима. Диета должна включать большое количество свежих овощей, фруктов, ягод. Рацион нужно сделать сбалансированным. Он должен включать пищу и растительного и животного происхождения, чтобы обеспечить организму необходимое количество нутриентов.
Народные средства
Вспомогательное лечение геморрагии на коже осуществляется с использованием нетрадиционных методов. Перед использованием предложенных рецептов рекомендуется проконсультироваться с врачом.
Способы лечения:
- Кунжутное масло. Рекомендуется принимать для повышения свертываемости крови. Достаточно употреблять по 2-3 чайных ложки в течение дня. Масло можно добавлять в салаты и различные блюда либо пить в чистом виде.
- Орехи с медом. Рекомендуется употреблять для предотвращения нехватки гемоглобина. Ежедневно нужно съедать 3 ядра грецкого ореха в сочетании с 1 ложкой меда. Повторять прием следует ежедневно.
- Настой девясила. Рекомендуют пить при гемофилии в случае повышенного риска кровотечений. 2 ложки измельченных корней девясила заливают 400 мл холодной воды. Жидкость настаивают 8 часов, затем сцеживают. Каждый день нужно принимать лекарство 3-4 раза по четверти стакана.
- Облепиховое масло. Применяется при различных кожных заболеваниях. Можно принимать внутрь по 2-4 мл или использовать для компрессов. Вещества, содержащиеся в масле способствуют рассасыванию геморрагий и укреплению сосудов.
Предложенные народные средства можно использовать только для вспомогательной терапии. Заменять ими основную терапию, назначенную врачом, запрещено.
Профилактика и прогноз
Исход заболевания в значительной степени зависит от того, насколько своевременно поставлен диагноз и начато лечение. Кроме этого, одним из важнейших факторов является степень чувствительности к применяемым средствам.
Наиболее опасным заболеванием считается гемофилия. Такая патология носит врожденный характер и практически не излечима. Лечение направлено на поддержание нормальной свертываемости крови и исключение факторов, травмирующих сосуды.
Чтобы снизить риск осложнений, рекомендованы следующие меры профилактики:
- Отказ от курения, алкоголя
- Борьба с гиподинамией
- Умеренные физические нагрузки
- Укрепление иммунитета
- Рациональное питание
- Грамотный прием медикаментов
- Вакцинация против инфекционных заболеваний
- Предотвращение воздействия на организм резких температурных перепадов
- Исключение стрессовых факторов
Пациентам, ранее столкнувшимся с кожной геморрагией, нужно периодически посещать врача, проходить осмотр и сдавать анализы. Особенно это актуально для тех, кто столкнулся с хроническими патологиями крови и находится на поддерживающей терапии.
Геморрагии на коже – кровоизлияния, локализующиеся в мягких кожных тканях. Патология возникает на фоне различных нарушений, в числе которых гемофилия, недостаточное содержание тромбоцитов, нарушения свертываемости крови, инфекционные поражения. Способ лечения зависит от клинических проявлений и причины кровоизлияний. При отсутствии лечения больные могут столкнуться с потенциально опасными для жизни осложнениями, что указывает на необходимость своевременной терапии.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Авг 26, 2019Виолетта Лекарь
23 января 20191458,7 тыс.
Геморрагический васкулит считается заболеванием, которое является разновидностью иммунного васкулита малых сосудов и характеризуется повышенным образованием иммунных комплексов, увеличением проницаемости сосудистых стенок.
Данная патология может развиться через 2-3 недели после острого тонзиллита, гриппа или скарлатины. Геморрагический васкулит у детей встречается более часто, чем у взрослых.
Особенно подвержены заболеванию дети от 4 до 12 лет. Мальчики болеют в 2 раза чаще девочек.
Причины
Почему возникает геморрагический васкулит, и что это такое? Геморрагическим васкулитом называют также болезнь Шенлейна-Геноха или капилляротоксикозом. Заболевание представляет собой асептическое (без участия инфекции) воспаление капилляров, вызванное повреждающим действием иммунных комплексов. Проявляется капилляротоксикоз геморрагиями (кровоизлияниями), нарушением внутрисосудистой свертываемости крови и расстройством циркуляции крови в мелких кровеносных сосудах.
Причины геморрагического васкулита у взрослых и детей делятся на несколько типов:
- осложнения после инфекционного заболевания (ангина, грипп и ОРВИ, скарлатина и ветрянка), вызываемые вирусами, бактериями или паразитами;
- пищевая или лекарственная аллергия;
- переохлаждение или индивидуальная непереносимость вакцины;
- генетическая предрасположенность.
Принцип механизма развития геморрагического васкулита заключается в образовании иммунных комплексов. Во время циркуляции по крови эти комплексы способны откладываться на внутренних поверхностях стенок мелких сосудов и тем самым вызывать повреждение с возникновением последующего асептического воспаления.
При воспалении сосудистой стенки происходит снижение ее эластичности. Как результат, она становится проницаемой и образует просветы, что ведет к отложениям фибрина и тромбов. Исходя из этого, патологический признак васкулита – микротромбоз и геморрагический синдром (кровоподтеки).
Классификация
В зависимости от клинического варианта течения геморрагический васкулит бывает:
- кожным;
- суставным;
- абдоминальным (то есть со стороны живота);
- почечным;
- комбинированным. Возможны любые комбинации. Чаще всего встречается кожно-суставной вариант, который иначе называется простым.
В зависимости от варианта течения заболевание может быть:
- молниеносным (в течение нескольких дней);
- острым (до 30-40 дней);
- затяжным (в течение 2 месяцев и более);
- рецидивирующим (повторное появление признаков заболевания 3-4 раза и более на протяжении нескольких лет);
- хроническим (клинические симптомы сохраняются более 1,5 лет и более) с частыми или редкими обострениями.
Степень активности заболевания:
- малая;
- средняя;
- высокая.
Клинические проявления
Частота основных клинических проявлений геморрагического васкулита у детей и взрослых:
- пятнистые высыпания на коже (кожная геморрагическая сыпь) — 100%;
- суставной синдром (боль в голеностопных суставах) — 70%;
- абдоминальный синдром (боли в животе) — 60%;
- поражение почек — 30-35%;
При этом заболевании могут поражаться сосуды любой области, в том числе почек, легких, глаз, мозга. Геморрагический васкулит без поражения внутренних органов — самое благоприятно протекающее из всей этой группы заболевание.
Симптомы геморрагического васкулита
В случае возникновения геморрагического васкулита симптомы очень разнообразны, но у всех заболевших наблюдается поражение кожи. Оно может проявить себя в самом начале заболевания, так и после появления других признаков. Наиболее типичным является появление пурпуры — мелкопятнистых (1−3 мм) геморрагий, которые пальпируются. Эта сыпь симметрична и находится изначально на ступнях и голенях, в дальнейшем она может распространяться выше. Кроме пурпуры возможно появление и других элементов сыпи (везикулы, петехии, эритемы и даже участки некрозов).
У 70% больных обнаруживаются такие симптомы геморрагического васкулита, как поражение суставных поверхностей. Данный признак часто возникает вместе с высыпаниями на первой неделе заболевания. Поражение суставов может быть незначительно и вызывать недолгие болезненные ощущения, но бывает и более обширным, когда поражаются не только крупные (голеностопные и коленные), но и мелкие суставные поверхности. Возникает отечность и меняется форма суставной поверхности, а болезненные ощущения могут держаться от 2 часов до 5 суток. Однако заболевание не вызывает сильной деформации суставных поверхностей.
Тяжелее всего протекает поражение желудочно-кишечного тракта. Иногда боли в животе появляются даже раньше сыпи. Они возникают при появлении геморрагий на стенке кишечника и носят схваткообразный характер. Часто такие боли возникают в области пупка, в правой подвздошной, подреберной области и напоминают картину острого живота, вызванного аппендицитом, кишечной непроходимостью или перфорацией язвы. Боли держатся в основном три дня. Но иногда и до десяти дней. Нередко они сопровождаются тошнотой и кровавой рвотой, а также появлением крови в кале. В некоторых случаях развивается кишечное кровотечение, которое сопровождается резким снижением артериального давления и коллапсом.
К более редким признакам васкулита можно отнести поражение почек в виде гломерулонефрита и легочный синдром, который проявляется кашлем и одышкой.
Отличие симптомов у детей и взрослых
У взрослых:
- Начало болезни стертое, симптомы более мягкие.
- Абдоминальный синдром встречается всего у 50% больных и редко сопровождается тошнотой и рвотой.
- Поражение почек ведет к развитию хронического диффузного гломерулонефрита, с формированием хронической почечной недостаточности.
У детей:
- Более, чем у 30% детей развивается лихорадка.
- Характерно острое начало и течение болезни.
- Абдоминальный синдром сопровождается жидким стулом с прожилками крови.
- Часто в процесс уже с самого начала вовлекаются почки, с выявлением в анализах мочи гематурии и протеинурии.
Геморрагический васкулит: фото
Как выглядит геморрагический васкулит на ногах, предлагаем к просмотру подробные фото симптомов.
Осложнения
К возможным осложнениям геморрагического васкулита относят:
- кишечная непроходимость;
- панкреатит;
- перфорация язв желудка и кишечника;
- перитонит;
- постгеморрагическая анемия;
- ДВС-синдром с тромбоцитопенией;
- тромбозы и инфаркты в органах;
- церебральные расстройства, невриты.
Осложнения при геморрагическом васкулите встречаются только в случаи несвоевременного лечения, поэтому очень важно как можно быстрее начать лечение. Известно, что любое заболевание намного проще лечить в начале его развития. Самолечение, бесконтрольный прием лекарственных препаратов или средств народной медицины приведет к ухудшению состояния больного.
Диагностика
При подозрении на геморрагический васкулит врач проводит осмотр пациента, собирает анамнез, назначает лабораторные и диагностические обследования, которые помогут составить полную картину болезни и назначить соответствующее лечение.
Основными методами диагностики геморрагического васкулита считаются следующие обследования:
- Коагулограмма.
- Выявление циркулирующих иммунных комплексов (ЦИК).
- Определение иммуноглобулинов классов A (повышены) и G (снижены), криоглобулинов и компонентов системы комплемента.
- Биохимический анализ (белковые фракции, СРБ, антистрептолизин О, серомукоид).
- Общий (развернутый) анализ крови с подсчетом абсолютных значений показателей лейкоцитарной формулы.
Лечение геморрагического васкулита
Легкие проявления кожного синдрома могут предполагать амбулаторный (но постельный!) режим с обязательным соблюдением особой диеты (исключение мяса, рыбы, яиц, облигатных аллергенов, новых продуктов) и назначением медикаментозного лечения. Однако острый период требует нахождения в стационаре, постоянного врачебного контроля, а в случае вовлечения внутренних органов в патологический процесс — применения большого количества лекарственных средств, назначаемых по специальным схемам и в определенных дозировках.
Характер лечения при геморрагическом васкулите различается в зависимости от фазы болезни:
- дебют, рецидив, период ремиссии;
- клинической формы — простая (кожная), смешанная, с поражением почек;
- степени тяжести клинических проявлений — легкая (удовлетворительное самочувствие, необильные высыпания, возможны боли в суставах), среднетяжелая (множественные высыпания, боли в суставах или артрит, периодические боли в животе, следы крови или белка в моче), тяжелая (сливные высыпания, элементы некроза, рецидивирующие ангионевротические отеки, упорные боли в животе, желудочно-кишечное кровотечение, кровь в моче, нефротический синдром, острая почечная недостаточность);
- характера течения болезни — острое (до 2 месяцев), затяжное (до 6 месяцев), хроническое (рецидивирующее или развитие нефрита Шенлейна — Геноха).
Схема медикаментозного лечения включается в себя:
- Дезагреганты — курантил по 2—4 миллиграмма/килограмм в сутки, трентал внутривенно капельно.
- Гепарин в дозировке по 200—700 единиц на килограмм массы в сутки подкожно или внутривенно 4 раза в день, отменяют постепенно с понижением разовой дозы.
- Активаторы фибринолиза — никотиновая кислота.
- При тяжелом течении назначают плазмаферез или терапию глюкокортикостероидами.
- В исключительных случаях применяют цитостатики, такие, как Азатиоприн или Циклофосфан.
Длительность лечения геморрагического васкулита у детей и взрослых зависит от степени тяжести заболевания и от его клинической формы. Обычно оно занимает 2-3 месяца при легком течении, 4-6 месяцев при среднетяжелом и до года при тяжелом течении болезни Шенлейна-Геноха, сопровождающемся рецидивами и нефритом.
Терапия больных геморрагическим васкулитом осложнена тем, что сейчас не существует лекарственных препаратов, эффективно подавляющих основной патологический процесс независимо от его локализации. Необходимо исключить воздействие заведомо активных антигенных воздействий, особенно тех, которые хронологически совпадали с клиническими проявлениями болезни.
Диета
Очень важно во время лечения предотвратить дополнительную сенсибилизацию больного. Поэтому требуется соблюдение диеты, исключающей экстрактивные вещества, шоколад, кофе, цитрусы, клубнику, яйца, промышленные консервы, а также продукты плохо переносимые пациентом.
Специальные диеты назначаются дополнительно при выраженных абдоминальном или почечном синдромах. Так, при тяжелых нефритах рекомендуется соблюдение диеты № 7 без соли и мяса.
К какому врачу обратиться
Геморрагический васкулит у детей и взрослых лечит врач-ревматолог. При поражении различных органов необходима консультация профильных специалистов: дерматолога (кожа), гастроэнетролога (кишечник), невролога (головной мозг), нефролога (почки), кардиолога (сердце), пульмонолога (легкие). Желателен осмотр иммунолога для своевременной диагностики осложнений после приема лекарственных препаратов.
Прогноз
При геморрагическом васкулите прогноз довольно благоприятный. В редких случаях смерть может наступить в острой фазе болезни вследствие осложнений со стороны желудочно-кишечного тракта (кровотечение, инвагинация, инфаркт кишки). Смертельный исход может также быть следствием острой почечной недостаточности или поражения центральной нервной системы.
У некоторых больных геморрагическим васкулитом может развиться хроническое заболевание почек. Примерно у 25% больных с поражением почек в острой фазе болезни изменения в осадке мочи сохраняются в течение ряда лет; окончательный исход заболевания у таких больных неизвестен.
