Гнойнички на коже рук

Здравствуйте, дорогие читатели! Ежедневно на наши руки приходится значительная нагрузка, поэтому важно, чтобы они всегда были в рабочем состоянии. Гнойные прыщи на руках – распространенное явление.
Сыпь бывает единичной или множественной, а ее локализация варьируется от пальцев до плеча. Причины возникновения разные – как их выявить и помочь себе, об этом разговор в нашей статье.
Внутренние и внешние причины появления гнойников

Гнойничковое заболевание кожи на руках с одинаковой вероятностью может появиться у ребенка и у взрослых. Общие для всех возрастов причины появления прыщей следующие:
- аллергическая реакция организма (крапивница, дерматоз);
- нарушения работы желудочно-кишечного тракта либо эндокринной системы;
- наследственная предрасположенность;
- кожно-венерологические болезни;
- заболевания вирусной этиологии;
- грибковое поражение кожных покровов (дерматомикозы);
- инфекционные заболевания (корь, краснуха, ветряная оспа);
- последствия перенесенных нервно-психических потрясений (нейродермит);
- реакция на ультрафиолетовые солнечные лучи;
- тепловой перегрев (потница);
- нарушение правил гигиены;
- паразитарные заболевания (контагиозный моллюск, чесоточный клещ).
Нередко причины появления гнойников скрываются за агрессивными моющими средствами, косметикой, употребляемой нездоровой пищей. При этом высыпания проявляются не только на руках, но и ногах, а также – по всему телу.
Виды прыщей
Варианты сыпи разнообразны, зависят они от того, какой причиной вызваны. В целом, кожные проявления можно разделить на три общих вида:
- Красные прыщи: высыпания имеют багрово-красный оттенок по причине воспаления, сопровождающегося болевыми ощущениями, нагноением. Как избавиться от таких несовершенств можно узнать в нашей статье про народные и аптечные препараты;
- Сухие прыщи: появляются при растрескивании кожи на морозе, либо как остаточные явления нагноений. Болевых ощущений они не вызывают, но выглядят не эстетично. О лечении упоминалось в нашей недавней статье про эффективные способы избавления;
- Водянистые прыщи: выглядят как пузыри различного размера заполненные жидкостью. Разрозненные элементы могут сливаться в обширные очаги. Высыпания сопровождает сильный зуд, при расчесывании и внесении инфекции содержимое пузырей нагнаивается. Подробнее об этом можно почитать в нашей статье про дисгидроз.
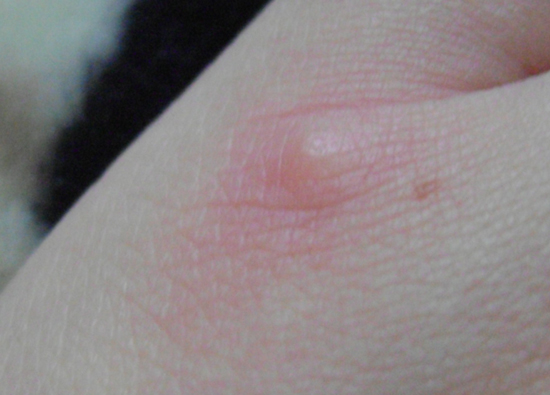
Встречаются частные случаи, так, например, наследственная болезнь Дарье, характеризуется появлением разлитых подкожных образований – прыщей, лечение которых проводят антибиотиками с курсом витаминотерапии.
Принципы лечения гнойных прыщей
Для определения метода лечения прыщей надо определиться с причиной их появления. Нередко, для того, чтобы разобраться в этом вопросе, за помощью обращаются к профильным врачам: аллергологу, венерологу, дерматологу, гастроэнтерологу, эндокринологу, инфекционисту.
Список большой, но проблема того стоит, так как чаще всего прыщи – это один из симптомов серьезного заболевания, а ранние сроки его выявления гарантируют скорейшее выздоровление. Лечение врач подбирает сообразно тому заболеванию, последствиями которого стали прыщи.
Здесь рассмотрим общие принципы, которые соблюдают при лечении прыщей:
- соблюдение гигиены с применением pH-нейтральных моющих средств;
- обработка антисептическими средствами участков здоровой кожи и сыпи медикаментозными препаратами;
- прием витаминных курсов, а также прием биоактивных добавок, например, пивных дрожжей;
- замените одежду, которую носите, на модели из натуральных тканей, отказавшись от синтетических материалов;
- избегайте контактов с больными людьми, не пользуйтесь чужими гигиеническими принадлежностями;
- мелкие трещины, ранки, царапины всегда промывайте водой, а также обрабатывайте антимикробными средствами.

Косметология в случаях заболевания гнойными прыщами кожи рук предлагает облучать их ультрафиолетовыми лучами для подсушивающего эффекта. Такой способ подходит не всем, у некоторых людей он, напротив, вызывает усиление воспалительного процесса.
Лечение медикаментами
Список лекарственных препаратов для лечения кожных гнойных прыщей достаточно обширен, его применение зависит от этиологии заболевания.
Антибактериальные мази:
- цинковая мазь 10%, применяется локально, обладает антимикробным и хорошим подсушивающим эффектом;
- тетрациклиновая мазь 3%, содержит антибиотик широкого спектра действия в отношении микроорганизмов, применяется местно;
- левомеколь, состоит из активных компонентов (метилурацил с хлорамфениколом), размягчает стержень прыща, вытягивает его содержимое, способствует быстрой регенерации тканей.
Противомикробные растворы:
- циндол, жидкая взвесь на основе цинка, обладает очищающим, обеззараживающим, снимающим боль и отек средством. После ее применения прыщи подсыхают;
- димексид, раствор на основе диметилсульфоксида, применяют только в разбавленном виде с водой либо смешивается с кремом, локально наносят на проблемные участки кожи. Обладает противомикробным, подсушивающим, заживляющим свойством;
- салициловая кислота, используется для антисептической обработки и подсушивания гнойных прыщей, оказывает отшелушивающее, а также противовоспалительное действие.

Биологически активные препараты:
- ихтиоловая мазь, продукт переработки горючих сланцев, лечит глубокие гнойные прыщи, хорошо размягчает и вытягивает внутреннее содержимое гнойника, обладает обеззараживающим, регенерирующим действием;
- мазь Вишневского, состоит из касторового масла, ксероформа и дегтя. Средство обладает размягчающим, вытягивающим действием, с его помощью хорошо очищаются гнойные очаги;
- гепариновая мазь, имеет в составе гепарин натрий. Снимает покраснение, уменьшает отек и воспаление, рассасывает гематомы. Применяют для лечения гнойничковых заболеваний кожи и их последствий – рубцов и пятен.
Фармацевтика имеет широкие возможности для лечения прыщей на руках, но выбор препарата, нужного для каждого конкретного случая, лучше сделать после консультации с врачом.
Народные способы
Кроме медикаментозных средств неоценимую помощь в лечении гнойных прыщей оказывает народная медицина. Вот несколько проверенных временем рецептов:
- Сок лимона развести спиртом в пропорции 2:1 и добавить порошок стрептоцида. Должна получиться густая взвесь-болтушка. Этим составом обрабатывать гнойные прыщи. Держать 30 минут, после чего смыть водой. Средство обеззараживает, снимает воспаление;
- Лист каланхоэ очистить от кожицы, затем протирать мякотью трижды в день пораженные участки – прыщи подсыхают, рассасываются;
- Свежий картофель натирают на мелкой терке, полученную кашицу накладывают на марлю, сделав тампон. Промокательными движениями обрабатывают гнойничковые высыпания. Способ поможет размягчить и подсушить прыщи. Хорошо делать теплые ванночки для рук с картофельным крахмалом.
Если попытки самолечения не приносят эффекта в течение недели, продолжать дальше нет смысла, вам необходима консультация врача.
Заключение
Берегите руки, соблюдайте гигиену, обрабатывайте их смягчающими и защитными средствами, носите рукавицы или варежки в холодное время года, а работу, связанную с загрязнениями, делайте в защитных перчатках.
Подпишитесь на наши обновления и расскажите друзьям о существовании сайта, где можно быстро найти полезную информацию. До скорой встречи, дорогие читатели!
Возникновение сыпи в области рук – явление хоть и часто встречающееся, но отнюдь не приятное. Независимо от проявления, эти болячки способны доставить своему «обладателю» множество хлопот. Особенно тяжело пережить этот недуг детям, ведь лечение предполагает сохранение прыщиков нетронутыми, а малыши не всегда это понимают. Рассмотрим, что представляют собой гнойнички на ладонях, причины их возникновения и основные симптомы.
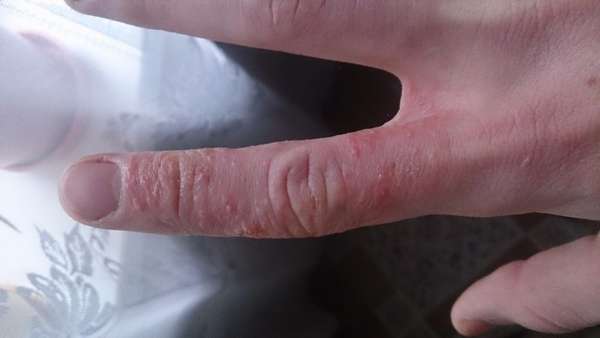
Почему появляется гнойник на пальцах рук
Сыпь, напоминающая экзему или дерматит – весьма распространенное явление. Возникает эта патология по различным причинам, хотя ученым так и не удалось дать доскональное объяснение подобному явлению. Недуг может поражать деток и взрослых пациентов, а в качестве основного симптома выступает гнойничок, который образуется на ладошке, внешней стороне кисти, пальце. Чаще всего патология заявляет о себе в определенный временной период, когда на улице холодно и сыро.
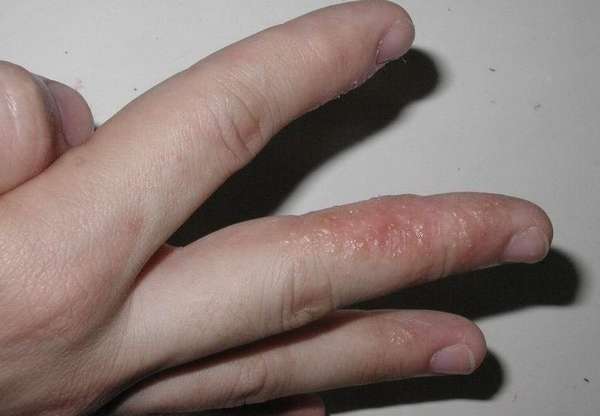
Невзирая на то, что основная причина патологии не установлена, можно с уверенностью отметить, что провоцируется такое состояние стрессом, шаткой нервной системой, а также присутствием в организме аллергена. Помимо этого, возбудителем заболевания может являться любой химикат, используемый в быту (стиральный порошок, моющие, чистящие средства), хроническая форма заболевания на стадии обострения.
Заразны ли гнойники на руках
Располагаться образования могут группами или по одному. Когда они проявляются, кожа начинает зудеть и сильно чесаться. Заболевание сопряжено с неудобством только для больного человека. Что касается окружающих, то они могут не переживать о том, что тоже заболеют: гнойнички в области рук не относятся к заразным патологиям.
Виды и формы болезни, симптомы и признаки
На практике выделяют несколько ключевых стадий патологического явления:
- инфекционное поражение проникает в верхние кожные слои,
- кожный покров краснеет, становится припухлым,
- на нем образуется зуд, болевые ощущения,
- когда основной возбудитель достигает глубоких мест эпидермиса, на коже формируется пузырь, внутри которого гной,
- больной на следующем этапе страдает от пульсирующей боли, невозможности согнуть палец,
- если нагноение затрагивает жировую клетчатку, сухожилия, есть вероятность ухудшения общего самочувствия, появления температуры.
Панариций также может подразделяться на несколько видов – кожный, подкожный, околоногтевой, сухожильный, образованный под ногтями.
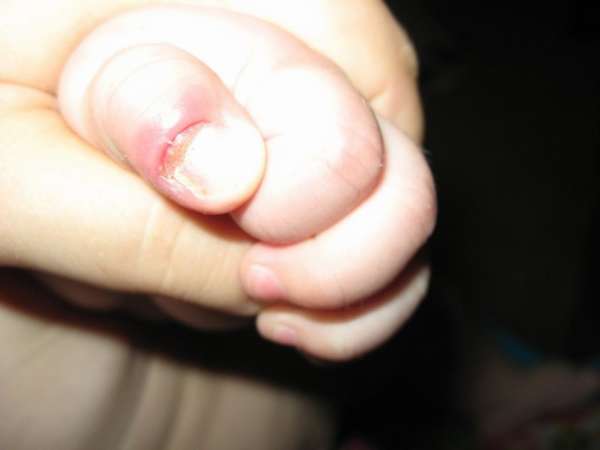
Зудящие высыпания, именуемые как гнойнички на пальце руки, традиционно локализуются в кожном покрове ладошек, сбоку от пальцев, при этом на них присутствует прозрачная пленка, а внутри имеется жидкость. Спустя некоторое время элементы начинают лопаться, жидкость выходит наружу. На месте прежней болячки появляется коричневая корочка. Процесс сопровождается гиперпигментацией и ощущением, что больной вот-вот поправится. Однако это чувство ложное.
В местах, где происходит образование пигментных пятен, впоследствии образуются трещинки, узелки, уплотнения, которые шелушатся и чешутся. Если не будет начата своевременная терапия, то в образовавшиеся трещинки могут проникнуть бактериальные элементы, вирусы, инфекционные поражения, которые порождают заболевания внутренних систем и органов.
Важно знать! Если человек обнаружил на руках признаки заболевания, ему следует незамедлительно обратиться к специалисту. Он осуществит полноценное обследование и установит причину этого состояния, а также назначит рациональную терапию.
Как бороться с гнойниками в домашних условиях
Наиболее просто и дешево можно побороть явление средствами народной медицины. Но делать это можно только на начальной стадии или в случае невозможности применения медикаментов. Если панариций застарел, и вы попытаетесь лечить его в домашних условиях, есть вероятность возникновения серьезных осложнений. Проверенные рецепты терапии будут рассмотрены далее.
Мази при гнойниках
На первых стадиях заболевания лечение происходит медикаментозно с помощью врача, его консультаций. В запущенных случаях требуется хирургическое вмешательство. При первых симптомах нарыва необходимо сделать раствор из марганцовки, затем опустить в него больной палец. После этого можно приступать к использованию фармацевтических продуктов.

Мазь Вишневского
Это дешевый и эффективный состав со специфическим запахом, способный оказать помощь в любой ситуации. Для лечения берется бинт, складывается вчетверо, тщательно промазывается мазью. Затем примочка прикладывается к пораженному участку кожи. Это позволит ускорить созревание нарыва.
Левомеколь
Обеспечивает ускорение заживания нарыва и выход гноя из образовавшейся ранки. После применения мази больное место нужно забинтовать, но делать это не слишком туго.
Ихтиоловая
Еще одна недорогая мазь, которая позволит бороться с воспалительным процессом, ускоряя процедуру заживления гнойника. Она имеет особый запах и используется по аналогии с предыдущими составами.
Синтомицин
Мазь заживляет ранки и устраняет рубцы, оставшиеся после них.
Народные методы лечения
Существует несколько действенных рецептов нетрадиционной медицины:
- Печеный лук. Это простейшее домашнее средство способствует быстрому созреванию гнойника. Для его приготовления берется средняя луковица и запекается. Одновременно с этим на терке натирается хозяйственное мыло. Стружка соединяется с измельченным луком, затем делается повязка и прикладывается к местам поражения. Менять ее нужно каждые 4 часа.
- Смесь из овощей. Для ее приготовления необходимо натереть на крупной терке свеклу, морковь, лук. Затем взять по небольшому количеству каждого из ингредиентов и добавить к смеси выжатый сок алоэ. Применяется это средство в той же форме, что и предыдущее.
- Ванночка из соли и йода. Как только были замечены первые признаки поражения, необходимо заняться приготовлением водного раствора. Для этого берется 1 стакан теплой воды, прошедшей стадию кипячения, к нему прибавляется 10 капелек йода, ложечка соды, соли (желательно брать морской продукт). В получившийся раствор нужно окунать пораженный палец и держать его порядка 20 минут. Ванночка обеспечит размягчение эпидермиса, ускорит выход гнойного содержимого наружу.
- Мед с мукой. Это эффективный состав, который поможет вам избавиться от болячки. Нужно просто растереть одинаковое количество этих ингредиентов до образования лепешки. Ей оборачивается пораженное место, а затем все это закрепляется с использованием обычного лейкопластыря. Пораженный участок прикрывается бинтом, который можно снять лишь спустя половину суток.
- Лекарственные травы. Помогут побороть заболевание листья таких растительных культур, как подорожник, мать-и-мачеха. Эти травки выступают в качестве эффективного средства для детей и взрослых, у которых воспалился палец. Просто сорвите листья и оберните их вокруг места, которое припухло. Можно также сделать кашицу, которую надо зафиксировать бинтом.
- Нутряной жир. Для лечения необходимо приобрести в аптечном пункте несоленый жир, соединить его с печеным луком, который нарезан очень мелко, и получившуюся кашицу приложить к пораженному участку. Менять примочки нужно каждые 5-6 часов.
- Смола сосны. Настоящая находка для людей, столкнувшихся с подобной патологией. Живица является средством, которое активно заживляет любые раны и ссадины. Нужно взять небольшое количество снадобья, положить его на кусочек марли и приложить к месту, которое нарывает. Все это закрепляется бинтом: через несколько часов болезненность станет меньше, а опухоль уйдет.
Если возле ногтя, на ладони, на пальце образовался такой прыщик, первое, что нужно предпринять – обратиться к следующим народным методам.

Отвары с календулой
Календула обладает успокаивающим действием и активно борется с любыми проявлениями гнойничковых образований. Отвар готовится следующим образом: берется 1 чайная ложка сухого сырья на 1 стакан теплой воды, все это смешивается и отправляется на слабый огонь до кипения. Затем используется в форме примочки четырежды в день.
Отвары с ромашкой
Эта распространенная трава не только красива, но и полезна. С ее помощью можно побороть нагноение в любой части тела, включая верхние конечности. Отвары на основе ромашки используются в рамках той же схемы, что и прочие настои.

Домашние мази
Для приготовления мазей в домашних условиях берется база кремовой консистенции, к ней добавляются различные народные снадобья – это могут быть травяные отвары, соки растений и плодов. В качестве базы чаще всего используется детский крем, мед, нежирная сметана. Для достижения положительного эффекта к этим базам добавляется сок алоэ, настой череды, ромашки, чистотела, лук.
Важно знать! Если у вас наблюдается ухудшение общего самочувствия, появление дергающихся болей, еще более значительное опухание пальца, покраснение кожи, необходимо срочно посетить врача и ничего не предпринимать самостоятельно.
Оперативное лечение гнойников на руках
Если консервативная терапия не дала положительного эффекта, это является серьезным поводом для вскрытия гнойника. Оперирование обычно осуществляется силами врача-хирурга под воздействием средств местного обезболивания. Примерный план терапии выглядит так:
- делается надрез специальным хирургическим инструментом,
- удаляются ткани, которые отмерли,
- затем в пораженную область вводятся местные антибиотические составы,
- нередко удалению подвергается ногтевая пластина.
Важно знать! Если панариций имеет осложненную форму, пациенту приходится и впоследствии регулярно посещать перевязки, включающие обработку ранки специальными средствами в виде антибиотиков, эмульсий, мазей.
Послеоперационный реабилитационный период традиционно длится в течение одной недели.
Способы профилактики
Чтобы не сталкиваться с этой болезнью, необходимо соблюдать меры профилактики.
- Придерживаться правил личной гигиены.
- Правильно питаться, снабжая рацион необходимым количеством полезных веществ.
- Избегать переохлаждения и перегрева.
- При использовании сильных химических средств надевать специальные перчатки.
Таким образом, гнойничковые образования на пальцах рук и других их частях – распространенное явление, требующее незамедлительной консультации специалиста.
У детей и взрослых очень часто развиваются гнойничковые заболевания кожи. По-другому они называются пиодермиями. В основе лежит воспаление тканей с образованием гноя. Данная патология имеет инфекционную (бактериальную) природу. При отсутствии должной помощи возможны опасные осложнения: бактериемия, сепсис, полиорганная недостаточность.
Пиодермия у взрослых и детей

Гнойничковые заболевания кожи бывают первичными и вторичными
Гнойничковые заболевания кожи — это многочисленная группа болезней, вызванных стафилококками, стрептококками или смешанной флорой.
Распространенность данной патологии очень высока.
В течение жизни с пиодермией сталкивается практически каждый человек. Поражаются следующие структуры:
- эпидермис;
- дерма;
- ногти;
- волосы;
- сальные железы;
- потовые железы.
Инфекция может распространяться на суставы и кости. В тяжелых случаях микробы попадают в кровоток и нарушают функцию внутренних органов.
Пиодермия у детей и взрослых бывает первичной и вторичной. В первом случае она развивается самостоятельно. Вторичная форма бывает осложнением других болезней: чесотки, сахарного диабета, экземы.
Различают стафилодермии, стрептодермии и стрептостафилодермии.

Инфекция может распространяться на суставы и кости
Наиболее широко распространены следующие гнойничковые заболевания:
- фурункул;
- фурункулез;
- карбункул;
- фолликулит;
- везикулопустулез;
- гидраденит;
- сикоз;
- остиофолликулит;
- псевдофурункулез;
- стрептококковое импетиго;
- простой лишай;
- заеда;
- эктима;
- целлюлит;
- паронихия;
- рожа;
- смешанная форма импетиго;
- язвенно-вегетирующая хроническая пиодермия;
- рубцующийся фолликулит.
Наибольшую опасность представляют глубокие пиодермии.
Возбудители гнойничковых болезней
У детей и взрослых пиодермии вызывают стафилококки и стрептококки. Они являются представителями естественной микрофлоры человека. Среда их обитания — кожные покровы. Большинство стафилококков и стрептококков относятся к условно-патогенной микрофлоре, но некоторые из них патогенны.
Стафилококки образуют токсины
Большую роль в развитии пиодермий играют стафилококки. Эти бактерии имеют следующие отличительные признаки:
- являются нормальными обитателями кожи;
- в большом количестве находятся под ногтями и в складках кожи;
- представлены 20 видами;
- неспособны к передвижению;
- шаровидной формы;
- нетребовательны к питательной среде;
- способны вызвать аллергические реакции;
- имеют различные факторы патогенности.
Стафилококки образуют токсины (сфингомиелиназу, альфа-токсин и эксфолиативный токсин). Другими факторами патогенности этих бактерий являются адгезины, протеин А, ферменты и капсула. Все они помогают микробам поддерживать свою численность, проникать в кожу и выживать при неблагоприятных условиях окружающей среды.
Стрептококки у детей и взрослых имеют сферическую форму. Они расположены в виде цепочек. Стрептококки вырабатывают токсины, ферменты и белок М. Эти бактерии выделяются у каждого десятого больного пиодермией. Они очень устойчивы в окружающей среде. Стрептококки выдерживают низкую температуру.
Причины гнойничковых болезней
Гнойники на теле у детей и взрослых образуются по разным причинам. Наибольшее значение имеют следующие предрасполагающие факторы:
- наличие чесотки;
- снижение иммунитета;
- переохлаждение;
- вирусные заболевания;
- переутомление;
- наличие сахарного диабета;
- хронические заболевания почек и сердца;
- очаги хронической инфекции;
- несоблюдение личной гигиены;
- микротравмы кожи;
- злокачественные опухоли;
- облучение или проведение химиотерапии;
- аутоиммунные болезни;
- кахексия;
- гиповитаминоз;
- перегревание;
- ожирение.
Микробы начинают проявлять свои свойства при снижении резистентности организма. Нарушение иммунитета бывает местным и общим. В первом случае снижается барьерная (защитная) функция кожи. Это облегчает проникновение бактерий в кожу.
Факторами риска развития пиодермий являются переутомление, неполноценное питание, детский возраст, контакт кожи с различными химикатами и раздражающими веществами, загрязнение среды и потливость. Часто болеют малыши до 4 лет.
Гидраденит как разновидность пиодермии
У взрослых людей может развиться такая патология, как гидраденит. Это гнойное заболевание, характеризующееся поражением потовых желез. Возбудители инфекции — стафилококки. Гидраденит не развивается в детском и пожилом возрасте, так как в эти периоды потовые железы практически не функционируют.
Предрасполагающими факторами являются половое созревание, климакс, изменение pH кожи, гипергидроз, ожирение, сахарный диабет, нарушение терморегуляции, наличие опрелостей и мацерация кожи.

Гидраденит характеризуется поражением потовых желез
В процесс чаще всего вовлекаются следующие участки:
- подмышки;
- промежность;
- мошонка;
- большие половые губы;
- ореолы молочных желез;
- волосистая часть головы.
У большинства больных поражается подмышечная зона.
Воспаление является односторонним. Наблюдаются следующие симптомы:
- зуд;
- плотные узелки;
- парные угри черного цвета;
- изменение цвета кожи над узлом;
- болезненность;
- отек;
- боль;
- нарушение сна;
- лихорадка;
- головная боль;
- слабость.
Изначально появляется узел величиной до 2 см. Через несколько дней он нагнаивается.

Если лечение не проводится, то имеется риск развития сепсиса
Рядом с узлом возникают черные точки, напоминающие угри или гнойные прыщи на лице. Цвет кожи в области нагноения приобретает красно-синий цвет. Возникает отек. Он обусловлен застоем межтканевой жидкости. Множественные узлы могут сливаться между собой.
В этом случае образуется крупный инфильтрат. Ткань потовых желез разрушается. Образуется полость, которая заполняется гноем. Вначале узел является плотным, но затем он размягчается. Характерен симптом флюктуации.
Некротический стержень при гидрадените не образуется. Гнойник вскрывается. В этот период общее состояние человека улучшается.
На месте узла появляется язва, которая оставляет после себя рубец. Если лечение не проводится, то имеется риск развития флегмоны, сепсиса и лимфаденита. Возможны частые рецидивы. Иногда это гнойничковое заболевание приобретает хроническое течение. Общая продолжительность гидраденита составляет около 2 недель.
Образование на коже фурункулов
У ребенка и взрослого может возникать такая гнойная патология, как фурункул. В обиходе он называется чиреем. Это форма стафилодермии, характеризующаяся гнойным воспалением волосяного фолликула и вовлечением в процесс окружающих тканей. Не нужно путать это заболевание с карбункулом. В последнем случае поражается сразу несколько волосяных фолликулов.
Фурункул имеет 3 стадии развития. Все начинается с появления зоны инфильтрации. Пораженный участок кожи краснеет, отекает и становится плотным. Диаметр инфильтрата достигает 2-3 см. Кожа становится болезненной.
Посередине располагается волос. Наиболее часто фурункулы появляются там, где кожа наиболее загрязняется и подвергается трению.
Это могут быть шея, спина, грудь, паховая область и ягодицы. Иногда поражаются губы, щеки и веки. На второй стадии происходит нагноение. Формируется стержень. Происходит это на 3-4 день. Появляются признаки интоксикации организма. Некротический стержень заканчивается пустулой. Гной представлен отмершими тканями и лимфоцитами. После вскрытия фурункула общие симптомы исчезают. 3 стадия характеризуется заживлением кожи. Образуется рубец, который затем бледнеет и исчезает.
Везикулопустулез у новорожденных детей
У маленьких детей диагностируется такая болезнь, как везикулопустулез. Данная патология чаще всего вызывается стафилококками. Иначе это заболевание называется буллезным импетиго. В процесс вовлекаются терминальные отделы потовых желез малыша. Это наиболее частое дерматологическое заболевание новорожденных. В большинстве случаев первые симптомы появляются на 5-7 день после родов.
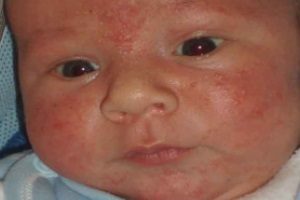
Везикулопустулез чаще всего вызывается стафилококками
В группу риска входят недоношенные малыши. Наиболее частым возбудителем является золотистый стафилококк. В основе патогенеза лежит повреждение кожных покровов. У малышей они более тонкие, нежные и ранимые.
Предрасполагающими факторами являются неправильный уход за ребенком, высокая или низкая температура воздуха, искусственное вскармливание, инфицирование вирусом иммунодефицита человека, повышенная потливость, наличие гнойничковых заболеваний у матери и неправильное пеленание.
При этом кожном заболевании наблюдаются следующие симптомы:
- сыпь розового цвета;
- лихорадка;
- плаксивость;
- сухость слизистых;
- снижение аппетита;
- беспокойность.
Экзантема может быть единственным признаком.

Экзантема может быть единственным признаком заболевания
Она образована везикулами (пузырьками). Данные морфологические элементы имеют следующие особенности:
- до 5 мм в диаметре;
- имеют красный венчик;
- розового цвета;
- содержат серозный секрет;
- одиночные или множественные;
- склонны к слиянию;
- быстро распространяются по телу.
Через некоторое время появляются гнойнички. Они представлены пустулами. Внутри находится гнойный экссудат. Пустулы вскрываются, и образуются эрозии.
Формирующиеся корочки отпадают и не оставляют после себя рубцов. Происходит полное заживление. Изначально сыпь локализуется в области головы, верхней части спины, ягодиц и складок.
Если лечение проводится поздно, то возможны осложнения в виде сепсиса, абсцессов и флегмоны.
Развитие сикоза у взрослых
К гнойничковым заболеваниям кожи головы относится сикоз. В основе развития этой патологии лежит нарушение чувствительности фолликулов волос. Предрасполагающими факторами являются:
- хронический ринит;
- порезы во время бритья;
- микротравмы;
- хронический конъюнктивит;
- выщипывание волос в носу при помощи пинцета.

Сикоз часто становится причиной выпадения волос
При этой форме пиодермии поражается волосистая часть лица. Наиболее часто гнойничковые высыпания появляются в области усов, бороды, крыльев носа, бровей и края век.
Иногда в процесс вовлекаются подмышечные области и лобковая зона. Чаще всего болеют мужчины. Изначально развивается фолликулит.
На коже появляется множество мелких гнойничков (пустул). Они вскрываются и иссыхают. Кожа больных людей покрывается корочками желтоватого цвета. Дополнительные симптомы включают покраснение и отечность.
При сикозе морфологические элементы сыпи имеют плотное основание. Они ярко-красного цвета и располагаются группами.
При прикосновении к коже возникает боль. Зуд и жжение возникают редко. Общее состояние не изменяется. Регионарные лимфатические узлы не увеличиваются. При паразитарной форме сикоза симптомы воспаления выражены слабее. Данная патология отличается острым течением.
Рецидивы не наблюдаются. Люпоидный сикоз часто становится причиной выпадения волос.
Рожистое воспаление кожи
В группу стрептодермий входит рожистое воспаление. В процесс вовлекаются слизистые и кожные покровы. Это одно из самых распространенных бактериальных заболеваний. Рожистое воспаление встречается повсеместно. Уровень заболеваемости достигает 20 случаев на 100000 человек. Симптомы чаще всего появляются летом и осенью.
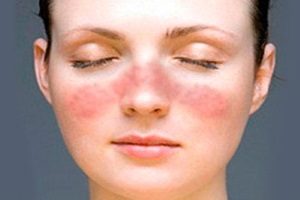
Рожистое воспаление входит в группу стрептодермий
Женщины болеют чаще мужчин. В группу риска входят люди с хроническим тонзиллитом, поражением зубов и глотки. Рожа относится к заразным заболеваниям.
Передача микробов возможна контактным и аэрогенным механизмами.
Предрасполагающими факторами являются:
- редкое мытье рук;
- травмы кожи и слизистых;
- венозная недостаточность;
- нарушение оттока лимфы;
- микозы;
- нарушение трофики тканей;
- избыточный вес;
- наличие сахарного диабета.
Период инкубации достигает 5 дней. Болезнь начинается остро с лихорадки, озноба, боли в голове и мышцах. Иногда наблюдаются нарушение сознания и рвота. Через некоторое время появляется кожный зуд определенной области.

Симптомы рожистого воспаления чаще всего появляются летом и осенью
Данный участок уплотняется и становится болезненным. Возможно жжение. Позже присоединяются отек и покраснение.
Участки гиперемии имеют четкие границы и неровные края. Они ярко-красного цвета, иногда с бурым оттенком. При надавливании гиперемия исчезает на несколько секунд. Повышается местная температура. Появляются пузырьки с серозным или гнойным секретом. Иногда возникают кровоизлияния.
Чаще всего поражается кожа щек, углов рта, носа, предплечья, ног и волосистой части головы. Лихорадка может сохраняться более недели.
Характерным признаком рожистого воспаления является лимфоаденопатия. После исчезновения красных пятен наблюдается легкое шелушение кожи. Если лечение проводится неправильно, то развиваются абсцесс, флегмона, тромбофлебит, сепсис и пневмония.
План обследования больных
Диагностические мероприятия направлены на установление возбудителя и исключения негнойничковых кожных заболеваний. Требуются следующие исследования:
- дерматоскопия;
- бактериологический посев отделяемого сыпи;
- общий анализ крови;
- анализ на наличие грибков;
- полимеразная цепная реакция;
- биохимическое исследование крови.
Большинство гнойных заболеваний можно распознать по клинической картине. Огромную ценность имеет анамнез. В ходе опроса дерматолог выявляет основные жалобы больного, время и условия появления первых симптомов, а также устанавливает возможные факторы риска развития пиодермии. Необходимо исключить такие заболевания, как сибирская язва, акне, розовый лишай, сифилис и токсикодермия.
Методы лечения и профилактика
Лечение гнойничковых заболеваний при отсутствии осложнений и удовлетворительном состоянии проводится в амбулаторных условиях. В тяжелых случаях необходима госпитализация в учреждение, укомплектованное медицинским оборудованием для решений данной задачи. Лечебная тактика определяется формой пиодермии.
При бактериальном фолликулите применяются местные и системные антибиотики (пенициллины, тетрациклины, цефалоспорины, макролиды и аминогликозиды). Учитывается возраст больного, аллергологический анамнез, побочные эффекты и противопоказания.
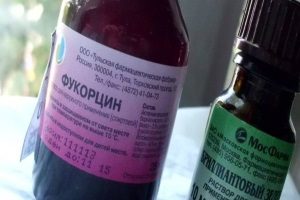
На ранних стадиях фолликулита кожу обрабатывают Фукарцином
На ранних стадиях фолликулита кожу обрабатывают анилиновыми красителями. Это может быть Фукарцин или бриллиантовый зеленый. Часто применяются салициловый и борный спирт. Дополнительно проводится УФО.
Лечение рожистого воспаления включают обильное питье, применение жаропонижающих препаратов, соблюдение постельного режима, прием или введение антибиотиков.
Может потр?
