Гамартома кожи у ребенка
Гамартома – это доброкачественное новообразование, способное поразить любой орган. Растёт опухоль медленно, не поражая соседние ткани. Развивается в области задетого органа. Начало образования протекает без проявления выраженных симптомов. Первые симптомы начинаются при достижении опухоли крупных размеров, которые сдавливают ближайшие ткани и сосуды. Выявление на ранних сроках обычно происходит случайно, при обследовании других органов. Лечение зависит от вида узла и места локализации.
Общая характеристика заболевания
Доброкачественное уплотнение гамартома формируется из клеток органа, в котором начинается развитие. Термин введён в 1904 году немецким патологоанатомом Е. Альбрехтом. Структура бывает гладкой или бугристой. Форма обычно круглая или полукруглая. Локализуется в глубоких слоях ткани органа или располагается в просвете. Размеры от 3 мм до нескольких сантиметров. Чаще встречаются единичные образования, но известны примеры множественных узелков в медицинской практике. Страдают в основном мужчины от 20 до 40 лет.
Главной причиной развития патологии считается сбой на стадии роста и деления патогенов определённого органа, которые под воздействием различных факторов трансформируются в атипичные клетки. Установлены случаи развития патологии у ребёнка с первого дня рождения. Перерождение в злокачественный вид встречается редко. Теория о наследственной предрасположенности к болезни пока не получила точного подтверждения.
Симптомы проявляются в зависимости от локализации опухоли. Поражение лёгких сопровождается кашлем, одышкой и другими сопутствующими признаками. Болезнь головного мозга часто сопровождается приступами эпилепсии, потерей внимания и памяти, координации и другими. У детей признаки заболевания обычно проявляются ярче.
Лёгочная паренхиматозная гамартома
Разновидности новообразований
Новообразование классифицируют согласно типу ткани, которая преобладает в структуре:
- Хондроматозная форма содержит большой объём хрящевой ткани;
- Липоматозная – преобладает жировая ткань;
- Лейомиоматозная форма сформирована из гладкомышечных волокон;
- Ангиоматозный вид состоит из сосудистой ткани;
- Фиброматозный вид содержит железистый и соединительный вид ткани;
- Органоидный вариант представлен клетками поражённого органа.
По количеству образований различают единичные и множественные очаги.
Гамартома лёгких
Гамартома лёгкого представляет доброкачественный вид новообразования. Описанный тип болезни носит врождённый характер. Опухоль может состоять из тканей лёгкого, хрящевой и жировой ткани, также входят фиброзные образования и сосуды. Это самый распространённый вид в медицине.
Развитие патологии провоцирует мутации на уровне роста и дифференциации ткани на стадии зарождения у плода. У детей после рождения узел продолжает развиваться. Первые симптомы могут проявиться уже у взрослых людей. Развитие патологии длится десятилетиями.
Чаще диагностируется узел, состоящий из ткани хрящевого типа. Также может содержать соединительную, альвеолярную, эпителиальную и прочие типы тканей. Новообразование возникает в центральной зоне органа или занимает бронхиальный участок. Также часто поражает нижние доли органа – чаще доли правого лёгкого. Паренхима затрагивается в глубоких слоях (внутрилегочно) или на поверхности (субплеврально).
Метастазы гамартомы лёгкого не диагностируются. Образование абсолютно доброкачественное. Лёгочный орган страдает при достижении опухоли крупных объёмов. Размеры обычных узлов до 40 мм, но есть случаи диагностирования крупных образований до 100 мм.
Код по МКБ-10 у заболевания – D14.3 «Доброкачественное новообразование бронха и лёгкого».
Согласно локализации узла выделяют центральную (расположена рядом с бронхами) и периферическую гамартому (развивается глубоко в толще органа). К примеру, хондросаркома состоит из хрящевой ткани (хондроидная форма), саркома – из мышечной, ангиобластома – из сосудистой. В отдельных случаях определить состав патологии сложно – это считается недифференцированным видом. Подобное происходит редко. Вид болезни всегда определяют.
Причины развития
Точной причины возникновения болезни учёные не знают. Доказано, что патология зарождается у плода в период внутриутробного развития. Поэтому связывают причину с воздействием неблагоприятных факторов на организм будущей мамы во время вынашивания ребёнка:
- Влияние радиоактивного облучения;
- Курение или пассивное вдыхание табачного дыма;
- Употребление спиртных напитков;
- Приём лекарственных препаратов на основе тератогена;
- Взаимодействие с химическими и канцерогенными веществами;
- Наличие вирусных инфекций в организме.
Признаки болезни
На начальной стадии патология протекает без признаков. На второй стадии проявляются незначительные симптомы. На третьей стадии развития проявляются выраженные признаки заболевания:
- Появляется болевой симптом в области груди при вдыхании воздуха;
- Постоянно присутствует одышка;
- Сильный кашель;
- Физическая нагрузка может сопровождаться кровохарканием;
- Дыхание частое и поверхностное.
Диагностика
На начальной стадии выявить образование возможно при проведении обследования другого органа. При наличии ярких признаков болезни проводится подробная диагностика:
- Сначала физикальный осмотр и сбор анамнеза;
- Рентген грудной клетки позволяет выявить тень в структуре лёгкого в виде круга или овала;
- Трансторакальная биопсия и гистология помогают выяснить структуру узла;
- На КТ и МРТ дают точную информацию и визуализацию больного участка;
- Дополнительно назначают процедуру бронхоскопии.
После получения результатов обследования врач может принять решение о дальнейшем лечении и реабилитации пациента.
Лечение
Лечение зависит от размера опухоли и степени поражения органа. Объём менее 30 мм без признаков болезни не требует срочного вмешательства. Врачи предпочитают наблюдать за развитием патологии. Больной должен регулярно проходить диагностику организма – примерно 1 раз в 6 месяцев.
При увеличении в размерах проводят операцию по удалению узла. Терапия патологии заключается в оперативном вмешательстве. Лекарственных препаратов, блокирующих рост уплотнения, нет. Локализация уплотнения в периферии требует проведения трансторакального доступа – рассечения грудной клетки. Централизованное расположение удаляется через бронхи. Возможно удаление соседних тканей – зависит от поражённости и размера узла.
Прогноз у лечения всегда благоприятный. Но пациенту рекомендуется наблюдаться у пульмонолога регулярно – это поможет предотвратить рецидив. В случае перерождения в злокачественный вид прогноз менее благоприятный. Зависит от стадии выявления патологии. На ранних сроках – возможно полное выздоровление. На поздних стадиях возможна смерть больного.
Гамартома гипоталамуса
Гипоталамус – это участок мозга между промежуточным мозгом и дна третьего желудочка. Он отвечает за работу жизненно важных систем и внутренних желёз в организме человека. Любые повреждения или посторонние включения на данном участке могут привести к серьёзным нарушениям в функционировании организма.
Гамартома гипоталамуса
Гамартома гипоталамуса является доброкачественным уплотнением. Состоит из патогенов органа без посторонних включений. Увеличиваясь в размерах, уплотнение давит на ткани, провоцируя нарушения в деятельности гипоталамуса. Это представляет большую опасность для жизни больного.
Атипичное образование зарождается на стадии развития эмбриона. Первые симптомы иногда проявляются у младенцев на первом году жизни. Но в медицине есть описанные случаи, когда опухоль развивалась на протяжении нескольких лет. Причиной появления патологии врачи считают воздействие неблагоприятных внешних факторов на организм женщины, которые приводят к мутации клеток у плода.
Симптомы болезни
Гипоталамическая болезнь долгое время формируется в организме скрытно. Первые симптомы проявятся при достижении узла крупных размеров, когда начинает давить на определённые участки гипоталамуса. Давление вызывает сбой в работе организма, которое проявляется с разной интенсивностью. Зависит от возраста пострадавшего, физических показателей и места расположения опухоли. Врачи выделяют следующие характерные признаки патологии:
- Приступы эпилепсии;
- Нарушения в выработке гормонов;
- Нестабильный эмоциональный фон – смех стремительно сменяется депрессией;
- У ребёнка присутствуют выраженные отклонения в развитии – раннее половое созревание с физическим развитием;
- Кратковременная потеря памяти, умственное отставание и сложности в концентрации;
- Иногда могут наблюдаться мышечные судороги;
- Бессонница;
- Плохой аппетит или полное отсутствие;
- Лишний вес или, наоборот, чрезмерная худоба;
- Увеличенное чувство жажды.
Проявление определённых симптомов связано с локализацией гамартомы. Каждый участок отвечает за определённое действие в организме.
Диагностика
Диагностика заболевания заключается в лабораторном и инструментальном обследовании:
- Кровь исследуют на гормоны и общий клинический анализ;
- КТ и на МРТ исследуют размер, расположение и форму уплотнения;
- Электроэнцефалограмма мозга назначается при наличии эпилептических припадков.
На основании полученных результатов принимается решение о курсе терапии.
Лечение
Основное лечение – это удаление опасного уплотнения. Ведущие клиники мира используют лазер или стереотаксическую радиохирургию. Применение лазера позволяет предотвратить развитие осложнений после удаления. В последнее время чаще используется стереотаксическая радиохирургия. Основа операции заключается в применении магнитно-резонансной томографии. Метод считается высокоэффективным, позволяющим добиться уменьшения опухоли до 90%. Присутствующие симптомы постепенно исчезают совсем или значительно снижаются, что положительно сказывается на самочувствии пострадавшего.
Для полного устранения узла проводится повторная операция через некоторое время. Это позволяет полностью удалить патологию и устранить негативное воздействие на участки гипоталамуса. Реабилитация после операции проходит быстрее и с наличием минимальных осложнений. Пациент находится на регулярном наблюдении у врача. Это позволяет предотвратить рецидив и возможные последствия болезни.
Гамартома молочной железы
Гамартома молочной железы требует тщательного наблюдения. Развитие начинается с эмбрионального формирования. Посторонний элемент считается доброкачественным, но может внести значительный дискомфорт в жизнь женщины. Требуется лечить. Кистозная опухоль состоит из тканей молочной железы. Проявляются первые признаки после 30 лет.
Выявить на ранних сроках патологию сложно, так как развивается она бессимптомно. Обнаружить можно при наличии размеров, превышающих 30 мм. Узел легко прощупывается, свободно двигается, и имеются чёткие границы. На УЗИ можно определить плотное бугристое уплотнение. Болевые ощущения появляются при гамартоме, превышающей 30 мм.
Диагностика включает следующие процедуры:
- УЗИ и маммографию груди;
- Проводится аспирационная биопсия и МРТ молочной железы.
После получения результатов врач назначает операцию по удалению уплотнения – вылущивание или секторальную резекцию. После удаления биологический образец направляется в лабораторию для гистологического исследования.
Гамартома печени
Доброкачественная опухоль печени также возникает на стадии формирования эмбриона. Картина болезни на начальной стадии не имеет признаков внешнего проявления. Наличие гамартомы грозит перерождением клеток в раковые у 7% больных. У патологии имеется много разновидностей, связанных структурным составом и расположением. Выявление часто происходит в детском возрасте. Внешне наблюдается плотное уплотнение с бугристой структурой.
Согласно структурному составу выделяют такие формы патологии – гепатоцеллюлярная, мезенхимальная.
По расположению – подкапсульная, глубокая или приповерхностная.
Также есть кистозная, фиброзная гамартома, подразделённые на подвиды – истинные, билиарные, дизэмбриопластические, печёночно-поликистозную болезнь.
Опасность патологии заключается в сдавливании соседних тканей, возможности разрыва и стремительном росте аномальных клеток.
Наличие следующих симптомов означает присутствие заболевания:
- Чрезмерная худоба;
- Приступы тошноты;
- Нестабильный стул – запор сменяется диареей;
- Мышечная слабость и постоянная усталость.
Для выявления болезни проводится физикальный осмотр пациента, рентгенография груди органов брюшной области, УЗИ, КТ и МРТ. Для уточнения диагноза проводят биопсию образца опухоли.
Лечение заключается в хирургическом удалении узла. Операция проводится с иссечением только больных тканей или с захватом соседних здоровых тканей.
Гамартома других органов
Гамартома может локализоваться в других органах человека:
- В области селезёнки;
- Астроцитарная форма поражает сетчатку или радужки глаза;
- Назальная гамартома формируется в полости носа;
- В зоне сальных желез, лимфатических узлов;
- Пресакральная форма – в области пищевода, стенка желудка, толстой кишки;
- Гамартома кожи может формироваться в области бедра, ягодицы, на руках и ногах, на лице, языка;
- Опухоль может развиваться в тканях почки – ангиомиолипома.
Уплотнение также формируется на стадии зарождения органов у эмбриона. Дальнейшее развитие с проявлением симптомов происходит уже в зрелом возрасте. Распознать болезнь можно по ряду признаков:
- Увеличиваются лимфоузлы – это может говорить о злокачественном характере заболевания;
- Появляются нарушения в области пищеварительного тракта;
- Появляются посторонние включения на верхних слоях дермы;
- Дисфункция органов мочеполовой системы.
Диагностика включает общие мероприятия – УЗИ, КТ и МРТ, с дополнением специфических процедур, связанных с локализацией узла.
Лечение заключается в иссечении элемента. Метод выбирается врачом согласно физическим показателям пациента, расположению патологии.
Гамартому требуется непременно удалять. При дальнейшем развитии патологии появляются неблагоприятные симптомы, доставляющие дискомфорт человеку. Узел способен трансформироваться в злокачественное образование, с неблагоприятными последствиями для больного.
Выберите город, желаемую дату, нажмите кнопку «найти» и запишитесь на приём без очереди:
Источник
Липоматозный невус
Липоматозный невус характеризуется множественными бесцветными или желтыми мягкими папулами и узлами в нижней части туловища, ягодиц и бедер. Присутствует с рождения. Описаны также солитарные неврожденные формы.
При гистологическом исследовании липоматозного невуса обнаруживают различное количество эктопичных зрелых адипоцитов в верхней части дермы, особенно вокруг сосудов.
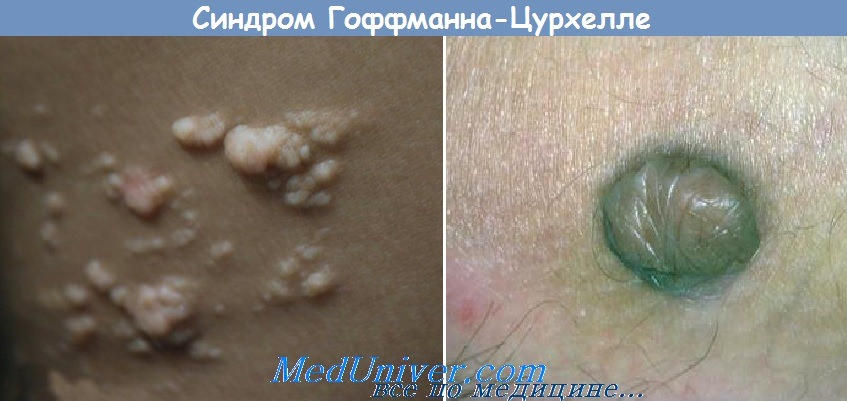
Невус липоматозный Гоффмана—Цюрхелля (син.: кожный поверхностный липоматозный невус) — гамартома с локализованным увеличением жировой ткани. Описаны две клинические формы.
• Первая, врожденная форма липоматозного невуса представлена мягкими папулами и плоскими, реже куполообразными, узлами цвета окружающей здоровой кожи или желтой окраски. Поверхность образований может быть гладкой, сморщенной или бородавчатой. Иногда покрыта волосами. Элементы располагаются в области поясницы, ягодиц, бедер, реже — на животе. Могут ассоциироваться с пятнами типа «кофе с молоком» или гипопигментациями, а также изъязвляться.
• Вторая форма липоматозного невуса проявляется солитарными куполообразными папулами, развивающимися у взрослых в области коленей, подмышечных впадин, верхних конечностей, ушных раковин.
Гистологическая картина липоматозного невуса характеризуется дольками нормальной жировой ткани в верхних отделах дермы. Подобное распределение жировой ткани также встречается при синдроме Горлина—Гольтца.
Дифференциальный диагноз липоматозного невуса проводится с очаговой дермальной гиперплазией, также проявляющейся поверхностным отложением жира.
Генерализованная складчатая кожа с нижележащим липоматозным невусом (син.: складчатая кожа с рубцеванием, от англ. Michelin tail baby syndrom) — редкая присутствующая с рождения гамартома, поражающая всю поверхность тела. Чаще встречается у девочек. С возрастом наблюдается постепенное улучшение, исчезновение складок.
Гистологически липоматозный невус характеризуется разрастанием жировой ткани, обычно располагающейся непосредственно под эпидермисом; иногда среди жировой ткани определяются участки рубцевания с разрастанием грубых коллагеновых волокон.
Описаны ассоциации с микроцефалией, умственной отсталостью, дефектом короткого плеча хромосомы 11. В анамнезе нередко отмечается родовая травма.
Дифференциальный диагноз липоматозного невуса проводится с липоматозным невусом Гоффмана—Цюрелля.
Энцефалокраниокутанный липоматоз проявляется множеством липоматозных гамартом, присутствующих с рождения. Возникает спорадически, частота не зависит от пола. Клинически представлен мягкими куполообразными папулами или узлами, не отличающимися по окраске от цвета здоровой кожи или желтыми. Диаметр узлов от нескольких миллиметров до нескольких сантиметров. Элементы обычно располагаются в области головы и шеи, чаще одностороннее На волосистой части головы представлены лишенными волос бляшками.
Гистологически липоматоз характеризуется фиброзом дермы с выраженным разрастанием подкожной жировой ткани, распространением ее до сетчатого слоя. В некоторых мелких папулах обнаруживаются изменения, характерные для ангиофибромы.
Липоматозные гамартомы сочетаются с различной степени умственной отсталостью, конъюнктивальными хористомами. костными выступами черепа, односторонними церебральными нарушениями, эпилепсией. Кроме того, очаговые разрастания жировой ткани (липоматозные гамартомы) выявляются в веществе и оболочках мозга.
Врожденный липоматоз — редкое нарушение формирования жировых клеток, при котором присутствующие под кожей скопления зрелых липоцитов имеют тенденцию к инфильтрации соседних тканей, особенно мышц. Наиболее часто поражается туловище, особенно грудная клетка. Подкожные элементы мягкие, подвижные, иногда большого размера. В некоторых очагах определяется выбухание подкожных вен. Нижележащие ребра могут деформироваться, что иногда сопровождается утолшением плевры, выявляемым ренгенологически.

Фиброзная гамартома младенцев
Фиброзная гамартома младенцев (син.: субэпидермальная опухоль у детей, инфантильная фибролипома, инфантильный фиброматоз) является неопухолевым образованием дизэмбриогенетической природы. Обнаруживается у детей первых трех лет жизни, нередко у новорожденных, значительно чаще у мальчиков Представляет собой солитарный, медленно растущий, безболезненный узел в глубоких отделах дермы или в подкожной жировой клетчатке. Образование подвижное, плотноэластической консистенции, средние размеры 2,5 см. Контуры узла плохо очерчены.
Гистологически гамартома младенцев характеризуется наличием трех компонентов. Первый представлен хорошо организованными переплетаюши-мися пучками пролиферирующих фибробластов которые ограничивают области беспорядочно расположенных незрелых округлых мезенхимальных клеток (второй компонент). Третий компонент представлен дольками зрелой жировой ткани.
Лечение гамартомы младенцев заключается в хирургическом удалении. Рецидивы редки, даже при неполном удалении.
— Также рекомендуем «Нейрофиброма. Неврилеммома.»
Оглавление темы «Соединительнотканные опухоли.»:
1. Узловатый псевдосаркоматозный фасциит. Гигантоклеточная опухоль влагалища сухожилий.
2. Десмоид. Соединительнотканные невусы.
3. Соединительнотканные невусы с увеличением коллагена.
4. Соединительнотканные невусы: с увеличением эластина, уменьшением эластина, с уменьшением коллагена и эластина.
5. Эластофиброма. Признаки и диагностика эластофибромы.
6. Врожденная гладкомышечная гамартома. Диффузная гладкомышечная гамартома. Поперечнополосатые гамартромы.
7. Липоматозный невус. Фиброзная гамартома младенцев.
8. Нейрофиброма. Неврилеммома.
9. Зернистоклеточная опухоль. Признаки и диагностика зернистоклеточной опухоли.
10. Дермальная миксома нервных оболочек и нейротекома. Палисадная инкапсулированная неврома.
Источник
