Аплазия кожи у ребенка

Врожденная аплазия кожи – группа состояний неясной этиологии, которые характеризуются очаговым нарушением формирования кожных покровов с развитием рубцов. Симптомы этого состояния выявляются сразу после рождения ребенка, у которого наблюдается одна или несколько эрозий или изъязвлений на коже головы или, очень редко, на других участках тела. Диагностика врожденной аплазии кожи осуществляется на основании данных осмотра дерматологом, гистологического изучения тканей в очаге поражения. Лечение только симптоматическое с целью недопущения развития вторичной инфекции, но возможна хирургическая коррекция рубцов для уменьшения косметического дефекта.
Общие сведения
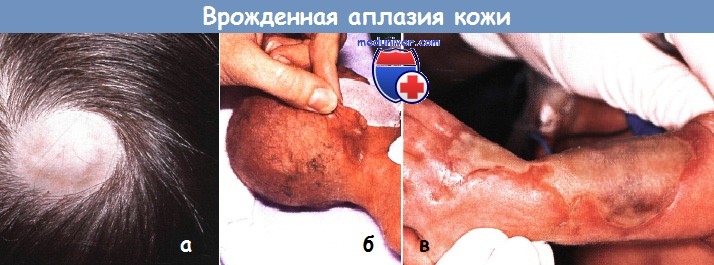
Врожденная аплазия кожи – это очаговый дефект развития кожи, при котором нарушается формирование эпидермиса, дермы, придатков, а в особо тяжелых случаях и подкожной клетчатки. Это состояние известно человечеству уже более 250 лет, однако выявить причины его развития до сих пор не удалось, в дерматологии имеются лишь теории на этот счет. Встречаемость врожденной аплазии кожи точно неизвестна, большинство исследователей оценивают ее на уровне 1:10000. Иногда такое состояние сочетается с некоторыми генетическими заболеваниями, другими пороками внутриутробного развития. Врожденная аплазия кожи в большинстве случаев не приводит к тяжелым последствиям, однако косметический дефект в виде рубца на месте патологического очага остается у человека на всю жизнь.
Врожденная аплазия кожи
Причины врожденной аплазии кожи
На сегодняшний день нет единой и общепризнанной теории, которая бы объясняла развитие этого врожденного дефекта развития кожи. Предполагается, что причиной врожденной аплазии кожи является целая группа различных патологических факторов, которые ведут к нарушению процесса закрытия нервной трубки или же тормозят развитие эмбриональных зачатков дермы и эпидермиса. Иногда удается выявить семейные формы этого состояния, при этом механизм его наследования, предположительно, аутосомно-доминантный. Но намного чаще встречаются спорадические формы врожденной аплазии кожи, причем иногда в сочетании с другими пороками развития, обусловленные генетическими заболеваниями или воздействием тератогенных факторов. Это дает повод рассматривать данное состояние как следствие влияния на формирующийся плод различных повреждающих факторов.
Симптомы врожденной аплазии кожи
Аплазия кожи выявляется сразу после рождения ребенка. Чаще всего на теменной области обнаруживается очаг округлой формы диаметром 1-3 сантиметра. Примерно в трети случаев возникает два очага, еще реже встречаются три и более участка аплазии кожи. Патологический участок представляет собой эрозию или язву, покрытую корочкой и грануляциями, волосяной покров на нем отсутствует. Однако вокруг язвы вырастают более длинные и темные волоски, что получило название симптома «волосяного воротничка». Цвет образования варьируется от розового до ярко-красного.
Со временем, при отсутствии осложнений (вторичной инфекции, например), участок врожденной аплазии кожи начинает разрешаться с образованием рубца белого цвета. На нем в дальнейшем также не вырастают волосы, и он остается у человека на всю жизнь. Помимо кожных симптомов, у ребенка с очагом врожденной аплазии кожи могут регистрироваться нарушения формирования более глубоко расположенных тканей и другие пороки развития – заячья губа, волчья пасть, атрофия глаз. У детей старшего возраста и взрослых на месте рубца иногда могут развиваться злокачественные новообразования.
Диагностика врожденной аплазии кожи
Распознавание этого заболевания обычно не представляет труда для врача-дерматолога – его симптоматика достаточно специфична, и спутать его с другими врожденными кожными состояниями довольно сложно. Однако в некоторых случаях похожую на врожденную аплазию кожи картину могут иметь и иные патологические процессы и состояния. Поэтому необходимо производить дифференциальную диагностику этой патологии с такими заболеваниями, как очаговая склеродермия, дискоидная красная волчанка, а также с последствиями перинатальной травмы (от щипцов и других акушерских инструментов). Очень похожи на аплазию семейные формы гипоплазии кожи лица, однако при этом атрофические очаги наблюдаются в области висков.
Наиболее точные диагностические данные может дать гистологическое изучение тканей патологического очага. При врожденной аплазии кожи наблюдается резкое уменьшение толщины (вплоть до 1-го слоя клеток) эпидермиса, дермы, иногда подкожной клетчатки. Признаков воспаления и лейкоцитарной инфильтрации (при отсутствии вторичной инфекции) не наблюдается, также не выявляют придатков кожи.
Лечение и прогноз врожденной аплазии кожи
Лечение врожденной аплазии кожи условно разделяется на два этапа. Первый производится непосредственно после рождения ребенка – в этот период показаны только профилактические и уходовые мероприятия (обработка эрозий антибактериальными мазями, увлажняющими средствами), наложение повязки для уменьшения риска травмирования. Через несколько недель на месте патологического очага сформируется рубец, который хоть и остается на всю жизнь, но может быть прикрыт окружающими волосами. Второй этап сводится к хирургическому устранению дефекта (чаще всего, по косметическим причинам), и проводить его можно в позднем детском или взрослом возрасте. При коррекции значительных по площади участков врожденной аплазии кожи может применяться пересадка кожи. Прогноз заболевания в целом благоприятный, некоторые исследователи указывают на необходимость ежегодного осмотра рубца у дерматолога из-за риска развития онкологических процессов.
Источник
Врожденная аплазия кожи у новорожденного
Врожденная аплазия кожи — гетерогенная группа заболеваний, общим признаком которых является врожденное отсутствие кожи. Хотя причина аплазии неизвестна, само состояние регистрируется вот уже более 250 лет.
В классической форме аплазия кожи проявляется одной или несколькими эрозиями или изъязвлениями, покрытыми коркой или тонкой оболочкой, на макушке волосистой части головы. Заживление в форме атрофических, лишенных волос рубцов происходит в течение 2-6 мес. в зависимости от размера и глубины изъязвлений (которые могут распространяться на всю глубину мягких тканей вплоть до кости).
Это доброкачественное состояние может наследоваться по аутосомно-доминантному признаку или возникать спорадически. Реже встречается поражение туловища и конечностей, такие очаги могут ассоциироваться с дефектами конечностей, БЭ и хромосомными аномалиями. Очаг на волосистой части головы с кольцом окружающих его длинных темных волос (признак «волосяного воротничка») представляет собой дефект вследствие неполного заращения невральной трубки. Для оценки возможной связи с подлежащими участками мозга и кости показана МРТ.
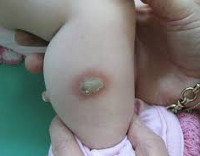
Врожденная аплазия кожи:
а — изолированный дефект кожи наблюдался на руке новорожденного
б — у этого недоношенного ребенка с небольшим дефектом на задней части шеи гемиатрофия правой стороны тела (синдром Адамса-Оливера).
При неосложненной врожденной аплазии кожи дефект корректируется простым иссечением в позднем детском или во взрослом возрасте. В случае крупных очагов может потребоваться поэтапное иссечение и применение тканевых экспандеров. У новорожденных необходимо оценить глубину дефекта, предупредить повреждение ткани и инфекцию и обследовать ребенка на наличие сочетанных аномалий.
Мягкие компрессы с физиологическим раствором, местное применение антибиотиков и наложение стерильных повязок являются адекватными терапевтическими мероприятиями для большинства пациентов. Для ведения пациентов с крупными дефектами применяются герметичные повязки (Duoderm®, Comfeel®). Иногда необходимо раннее хирургическое вмешательство.
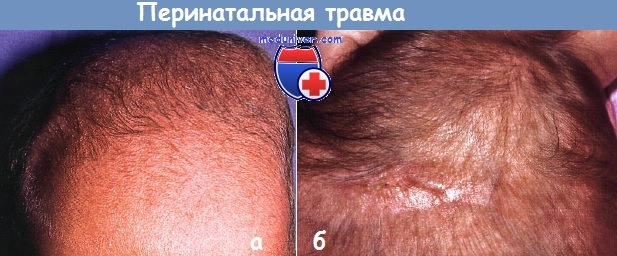
Перинатальная травма:
а — цефалогематома. Просачивание крови под надкостницу, обычно разрешается без особенностей.
б — редких случаях перинатальная травма приводит к образованию кольцевидного венчика на волосистой части головы с рубцеванием и перманентной утратой волос.
Перинатальная травма головы может привести к подобным дефектам, которые обнаруживают при рождении или в первый месяц жизни. Взятие крови в области волосистой части головы, электроды монитора и щипцы могут привести к образованию небольших язвочек, которые заживают с рубцеванием.
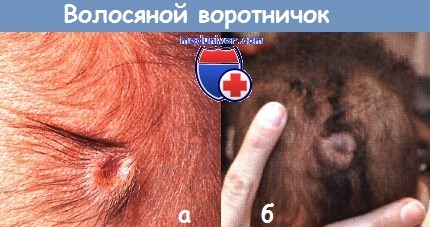
а — признак «волосяного воротничка» на волосистой части головы у новорожденного.
б — у этого здорового 4-месячного ребенка признак «волосяного воротничка».
МРТ не вывила никакой аномалии подлежащих структур.
Безволосый кольцевидный венчик на волосистой части головы — еще одна форма локализованной травмы головы, в редких случаях ассоциирующейся с родовой опухолью и цефалгематомой, которая иногда разрешается с рубцовой алопецией.
Врожденную аплазию кожи напоминают другие невоидные дефекты, часто проявляющиеся в форме лишенных волос пятен на волосистой части головы. Однако эти родимые пятна не покрываются коркой и не бывают атрофическими и обычно имеют характерные клинические признаки. Некоторые врожденные, слабо пигментированные пигментные невусы на волосистой части головы также могут имитировать врожденную аплазию кожи.
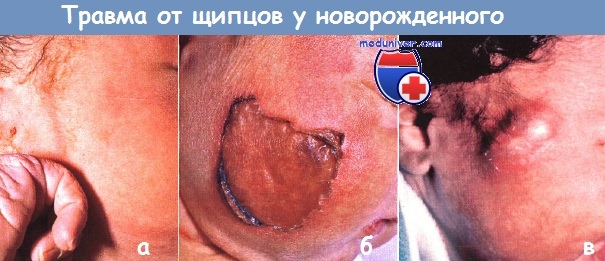
Дефекты, похожие на врожденную аплазию кожи:
а — травмы от щипцов чаще всего ассоциируются с образованием гематомы без нарушения кожных покровов.
Однако в редких случаях случается (б) поверхностный некроз и (в) жировой некроз.
— Также рекомендуем «Врожденный эрозивный и везикулезный дерматоз у новорожденного»
Оглавление темы «Неонатальная дерматология»:
- Энтеропатический акродерматит у новорожденного
- Врожденный сифилис новорожденного
- Простой герпес у новорожденного
- Ветряная оспа у новорожденного
- Импетиго и синдром стафилококковой обожженной кожи у новорожденного
- Диссеминированный кандидоз у новорожденного
- Чесотка у новорожденного
- Буллезный эпидермолиз у новорожденного
- Врожденная аплазия кожи у новорожденного
- Врожденный эрозивный и везикулезный дерматоз у новорожденного
Источник
Врожденая аплазия кожи представляет собой эритематозный, эрозивно-язвенный или похожий на рубец дефект кожи, существующий с рождения.
Может наблюдаться на любом участке кожного покрова, но наиболее часто обнаруживается на волосистой части головы в теменной области. При этом волосы в зоне очага поражения отсутствуют.
В некоторых случаях кожный дефект распространяется вглубь на нижележащие ткани и может включать в себя как костную ткань, так и твердую мозговую оболочку.
Иногда врожденная аплазия кожи проявляется изолированно (одиночные или множественные очаги на одном или нескольких участках кожи) или в сочетании с другими множественными дефектами развития разных органов, являясь частью наследственных синдромов.
В основе развития врожденной аплазии кожи лежит дефект гена BMS1, в результате чего нарушается функция рибосом, замедляется скорость пролиферации клеток и тормозится морфогенез кожи. Заболевание наследуется в большинстве случаев по аутосомно-доминантому типу, но нередки и спорадические случаи, а также возможен аутосомно-рецессивный тип передачи мутантного гена.
Гистологически врожденная аплазия кожи характеризуется полным отсутствием эпидермиса, прочие проявления зависят от глубины поражения.
Заживают подобные дефекты, как правило, с образованием гипертрофических рубцов.
Согласно современной классификации выделяют следующие виды врожденной аплазии кожи:
- Несиндромная с локализацией очагов на волосистой части головы, обычно в теменной области.
Иногда ассоциирована с другими эктодермальными аномалиями, включая добавочный сосок. - Синдромная с аномалиями конечностей. Локализация очагов на срединной линии волосистой части головы.
Помимо патологии конечностей, возможны также дефекты со стороны сердечно-сосудистой системы, мраморная кожа, врожденная телеангиэктазия, незаконченная васкуляризация сетчатки, гемангиомы, гепатопортальный склероз, стеноз легочных и кишечных вен, шерстистые волосы. Наблюдаются дефекты развития глаз и ЦНС. Наследуется аутосномно-доминантно. - Аплазия кожи, ассоциированная с эпидермальными невусами.
Характерные симметричные очаги локализуются в области волосистой части головы. Наблюдаются также лимбальные дермоиды роговицы и конъюнктивы, сальный невус, нарушения развития ЦНС, пигментные невусы. Для этого типа аплазии кожи характерны спорадические случаи. - Врожденная аплазия кожи на фоне нарушений развития плода.
Характерные очаги локализованы на туловище и волосистой части головы. Заболевание ассоциируется с менингомиелоцеле, лептоменингеальным ангиоматозом, краниальным стенозом, омфалоцеле и т.д. - Аплазия кожи на фоне инфаркта плаценты.
Клинически обнаруживаются множественные симментричные очаги, нередко имеющие звездчатую форм с локализацией на волосистой части головы, туловище и конечностях. Наблюдается ассоциация с аномалиями пупочной артерии, задержкой роста плода, амниотическими перетяжками, патологией конечностей. Спорадически случаи. - Аплазия кожи конечностей в сочетании с буллезным эпидермолизом.
Клинически характеризуется появлением пузырей на коже, желудочно-кишечной атрезией, аномалиями склелета, органа слуха, патологией ногтей. Наследуется как по аутосомно-доминантному, так и по аутосомно-рецессивному типу. Возможны также спорадические случаи. - Аплазия кожи конечностей, не ассоциированная с буллезным эпидермолизом.
Характерные очаги располагаются на разгибательных поверхностях конечностей. Наследуется аутосомно-доминатно и аутосомно-рецессивно. - Аплазия кожи тератогенной природы (лекарства и вирусы).
Как изолированно на коже головы, так и диффузно на кожном покрове. Имеются также другие признаки, характерные для причинного фактора. - Аплазия кожи, ассоциированная с другими синдромами нарушения развития.
Локализация краниофасциальная, туловище. Сочетание с признаками, характерными для каждого синдрома.
Рейтинг:
Средний рейтинг: 4.7 (17 votes)
Источник
Глава 3. ПОРАЖЕНИЕ КОЖИ У НОВОРОЖДЕННЫХ И ДЕТЕЙ ГРУДНОГО ВОЗРАСТА
Гемангиомы
Гемангиомы (haemangioma) — самые частые опухоли кожи у новорожденных, их выявляют у 5-7% детей. Гемангиомы — истинные сосудистые невусы, развивающиеся из кровеносных сосудов. Они бывают капиллярными, кавернозными, в виде пламенеющих невусов.
• Капиллярная гемангиома возникает впервые через несколько недель после рождения и в течение 2-4 лет подвергается спонтанному регрессу. Часто располагается в области головы или шеи, реже — на туловище, голенях. Опухоль представляет собой уплощенный узловатый элемент или бляшку мягкой консистенции ярко-красного цвета, с неправильными очертаниями, резкими границами и слегка бугристой поверхностью (рис. 3-1). При витропрессии цвет элемента не бледнеет — основное отличие от телеангиэктазий. После регресса гемангиомы остается рубцовая атрофия. Лечение не требуется.
• Кавернозная гемангиома характеризуется множественной гиперплазией сосудов и образованием расширенных сосудистых полостей, расположенных глубоко в дерме или гиподерме. Границы узла размыты. Цвет кожи не изменен или имеет красновато-синюшный оттенок. Иногда большие кавернозные гемангиомы быстро разрастаются и осложняются тромбоцитопенией (синдром Казабаха- Мерритта). Больные с кавернозными гемангиомами наблюдаются у педиатра и детского хирурга.
• Пламенеющий невус — порок развития капилляров дермы в виде их стойкой, необратимой дилатации. Обычно поражается лицо. Клинически характеризуется пятном ярко-красного «винного» цвета с неправильными очертаниями и четкими границами. Возможна косметическая коррекция.
Рис. 3-1. Капиллярная гемангиома
Врожденная аплазия кожи
Врожденная аплазия кожи (aplasia cutis congenita) и подкожной жировой клетчатки на ограниченных участках волосистой части головы, реже туловища, диаметром от 0,2 до 3-4 см выявляют уже в момент рождения ребенка (рис. 3-2). Процесс заканчивается рубцеванием. Возможно сочетание с другими пороками развития. Лечение сводится к предохранению от инфицирования и повреждения, стимуляции заживления дефекта кожи.
Рис. 3-2. Врожденная аплазия кожи
Адипонекроз
Адипонекроз (adiponecrosis) — очаговый некроз подкожной жи-
ровой клетчатки. Развивается на 1-2-й неделе жизни в виде хорошо отграниченных плотных узлов диаметром 1-5 см (иногда больше) на ягодицах, спине, плечах, конечностей. Кожа над инфильтратом цианотична, фиолетово-красного цвета, позже бледнеет. Пальпация инфильтрата болезненна. Общее состояние ребенка не нарушается, температура тела нормальная. Инфильтраты самопроизвольно исчезают без лечения в течение 2-4 мес.
Сальный ихтиоз
Сальный ихтиоз (ichthyosis sebacea) — своеобразное состояние кожи, в основе которого лежит усиленное выделение засыхающего секрета сальных желез. После исчезновения физиологической эритемы в первые дни жизни у некоторых новорожденных отмечают обильное физиологическое шелушение кожных покровов. При этом иногда тело ребенка покрывается плотной коркой буроватого цвета, состоящей из чешуек и волосков. После нескольких гигиенических ванн и последующей обработки кожи смягчающими кремами корочки отпадают.
Токсическая эритема новорожденных
Токсическая эритема новорожденных (erythema neonatorum toxicum) развивается на 2-4-й день жизни ребенка (но не с рождения). Высыпания представлены эритематозными пятнами, нередко сливающимися между собой, а также папулами, пустулами, окруженными гиперемированным венчиком. При эритематозно-папулезной форме имеется склонность элементов к слиянию и образованию обширных очагов поражения на спине, ягодицах, щеках. Ладони и подошвы не поражаются. Течение заболевания — доброкачественное, высыпания проходят самостоятельно через 1-2 нед. Пустулезные элементы обрабатывают 1% раствором бриллиантового зеленого.
Заболевания пупочной ранки
Катаральный омфалит
Катаральный омфалит (мокнущий пупок) характеризуется наличием геморрагических корочек, серозного отделяемого из пупочной ранки после отпадения пупочного канатика и замедлением сроков ее эпителизации. В некоторых случаях возникают легкая гиперемия и незначительная инфильтрация пупочного кольца (рис. 3-3). Состояние но-
Рис. 3-3. Катаральный омфалит
ворожденного не нарушено. Лечение местное, заключается в обработке пупочной ранки 3% раствором пероксида водорода и смазыванием 1% раствором анилиновых красителей, 1% раствором перманганата калия.
Омфалит
Омфалит — бактериальное воспаление дна пупочной ранки, пупочного кольца, подкожной жировой клетчатки вокруг пупочного кольца, пупочных сосудов. Нередко заболевание начинается с проявлений катарального омфалита и характеризуется наличием гнойного отделяемого из пупочной ранки. Возникают выраженная гиперемия и инфильтрация тканей, характерно расширение сосудов передней брюшной стенки, присоединение лимфангоита. Состояние ребенка нарушено, повышается температура тела до 37-38°С. При распространении инфекционного процесса может развиться сепсис. Лечение включает общую антибиотикотерапию, местную обработку пупочной ранки анилиновыми красителями, 1% раствором перманганата калия, антибактериальными мазями.
Пупочная гранулема
Пупочная гранулема (фунгус, fungus) — разрастание грануляционной ткани синюшно-красного цвета после отпадения пупочного канатика, заполняющее пупочную ранку и возвышающееся над краями пупочного
кольца. Пупочная гранулема характерна для новорожденных с большой массой тела, имеющих толстую пуповину и широкое пупочное кольцо. Состояние ребенка не нарушено, воспалительные изменения отсутствуют. Местное лечение заключается в прижигании грануляции карандашом с нитратом серебра (ляпис), а также применение криодеструкции или хирургического иссечения.
Синдром Арлекина
Синдром Арлекина — периодическое появление ярко-красной окраски одной половины лица, туловища и конечностей и побледнение другой половины тела. Приступы возникают в первые дни или недели жизни и могут многократно повторяться. Данный синдром свидетельствует о нарушении центральной регуляции сосудистого тонуса. Может возникать при внутричерепных кровоизлияниях и у недоношенных детей.
Преходящие отеки
Преходящие отеки развиваются на 1-й неделе жизни детей. Кожные покровы (чаще в области конечностей и половых органов) характеризуются склонностью к отекам. Возникновение отеков связывают с различными причинами: сдавление тканей при рождении, охлаждение, инфицирование, заболевания сердечно-сосудистой системы, почек и т.д. Отек тыла стопы и кистей может быть первым признаком синдрома Шерешевского-Тернера (хромосомной аномалии). Учитывая многочисленные причины отеков, необходимо разбираться в каждом конкретном случае.
Склеродермоподобные заболевания
Склеродермоподобные заболевания многие авторы рассматривают как реактивные состояния новорожденных, отличающиеся большей тяжестью, чем другие переходные явления (отеки, эритемы).
Склередема новорожденных
Склередема новорожденных (scleroedema neonatorum) развивается на 2-4-й день жизни ребенка. Вначале появляется легкая отечность кожи и подкожной жировой клетчатки в области икроножных мышц, стоп, половых органов, далее развивается плотный отек тканей. Отечная кожа бледная, иногда с цианотичным оттенком, холодная на ощупь, в складку
не собирается, при надавливании остается ямка. Развитие склередемы связывают с переохлаждением ребенка, особенно недоношенного, нарушением питания (гипопротеинемией), тяжелыми общими заболеваниями. Прогноз определяется сопутствующими заболеваниями, так как сама склередема при хорошем уходе, согревании ребенка и рациональном вскармливании проходит в течение нескольких недель.
Склерема новорожденных
Склерема новорожденных (sclerema neonatorum) представляет собой более тяжелое состояние и ее рассматривают как заболевание соединительной ткани (коллагеноз). Здоровые дети не страдают этим заболеванием, оно всегда бывает результатом фоновых или предшествовавших тяжелых расстройств. Состояние характеризуется диффузным уплотнением кожи, плотным отеком подкожной жировой клетчатки конечностей, а в тяжелых случаях распространяется на туловище и другие участки тела. При надавливании на кожу ямка не появляется. Общее состояние ребенка тяжелое, прогноз серьезен, заболевание нередко оканчивается летально. Лечение проводят глюкокортикоидами и симптоматическими средствами, назначают переливание компонентов крови, витамины.
Дерматит аногенитальной области
Дерматит аногенитальной области представляет собой группу заболеваний, развивающихся у детей грудного возраста вследствие различных причин и включает: простой контактный дерматит, аммиачный дерматит, перианальный дерматит, аногенитальный кандидоз, стрептодермию (папулоэрозивную форму).
Простой контактный дерматит
Простой контактный дерматит аногенитальной области может развиться у детей младшего возраста при использовании одноразовых синтетических подгузников (памперсов), а также пеленок, стиранных с использованием агрессивных моющих средств. Клинически данное состояние характеризуется разлитой эритемой кожных покровов, контактировавших с памперсом или тканью, с четкими границами и не выходящей за пределы памперсов. При контактном дерматите необходимо заменить обычные памперсы на гипоаллергенные их виды или вовсе отказаться от них, а при стирке пеленок применять не моющие средства,
а детское мыло. Наружно на раздраженные кожные покровы назначают присыпки с тальком, взбалтываемые взвеси, а также наружные глюкокортикоиды (гидрокортизоновую мазь, кремы с метилпреднизолона ацепонатом, алклометазон и т.д.).
Аммиачный дерматит
Аммиачный дерматит (пеленочный дерматит) представляет собой опрелости в аногенитальной области, вызванные мацерацией и раздражением кожи мочой и калом. Развитию дерматита способствуют редкая смена памперсов и пеленок, использование непромокаемых трусов, частый жидкий стул с щелочной или резко кислой реакцией. В легких случаях поражение ограничивается участками кожи, непосредственно подвергающимися раздражению мочой и калом: ягодицы, задняя и внутренняя поверхности бедер, половые органы, промежность. Кожа на этих участках гиперемирована, ярко-красного цвета, блестящая, «лакированная», в складках возникают эрозии, по периферии очагов возникает шелушение. После снятия раздражения высыпания постепенно регрессируют.
Ограниченный вариант аммиачного дерматита — перианальный дерматит, который развивается в межъягодичной складке. Данное поражение наблюдают у детей с диспепсическими явлениями, дисбактериозом. Клинически проявления характеризуются эритемой и небольшой отечностью кожи вокруг заднего прохода.
Наружное лечение включает использование индифферентных паст (специальные кремы под памперсы, с оксидом цинка, драполен* и др.), а также присыпок с тальком и оксидом цинка. Для профилактики аммиачного дерматита у маленьких детей рекомендуют при каждой смене пеленок и памперсов после очищения кожи наносить на аногенитальную область барьерные защитные крем или пасту, предотвращающие контакт кожи с жидкостями (специальные кремы под памперсы, мягкие цинковые пасты, вазелиновое масло и т.д.).
Аногенитальный кандидоз
Аногенитальный кандидоз развивается у детей младшего возраста на фоне уже имеющегося аммиачного дерматита, опрелостях, а также как осложнение антибиотикотерапии (при сопутствующих заболеваниях). Высыпания представлены ярко-красными эритематозными пятнами с четкими границами, эрозиями с кромкой отслоившегося эпидермиса, единичными везикулезными элементами на здоровой коже (рис. 3-4).
Рис. 3-4. Аногенитальный кандидоз
Высыпания локализуются вокруг половых органов, в паховых складках и складках заднего прохода. Наружное лечение заключается в использовании антимикотических наружных средств: 1% крем клотримазола 2-3 раза в день в течение 5-7 дней, присыпки с клотримазолом при каждой смене памперса, а также барьерных защитных кремов и паст на аногенитальную область.
Стрептодермия аногенитальной области
Стрептодермия аногенитальной области (папулоэрозивная стрептодермия, сифилоподобное папулезное импетиго) — заболевание,
развивающееся у детей младшего возраста при присоединении стрептококковой инфекции на фоне опрелостей и аммиачного дерматита. Высыпания представлены лентикулярными папулами, единичными эрозиями, расположенными на эритематозном фоне. При распространенном инфекционном процессе назначают антибиотики широкого спектра действия. Наружно аногенитальную область обрабатывают антисептическими растворами (0,05% растворы хлоргексидина, нитрофурала, мирамистин*, 0,5% раствором перманганата калия и т.д.) 1-2 раза в день, применяют антибактериальные мази (2% линкомициновую мазь, 1% эритромициновую мазь, мупироцин, бацитрацин + неомицин и т.д.).
Заболевания, связанные с гиперплазией сальных желез у детей грудного возраста
У большинства новорожденных и детей грудного возраста возникает гормональный криз, вызванный воздействием циркулирующих в крови половых гормонов, переданных трансплацентарно. В ряде случаев развиваются поражения кожи, связанные с воспалением гиперплазированных сальных желез: воспаление сальных кист, неонатальные акне, гнейс, себорейный дерматит, генерализованный дерматит Лейнера-Муссу.
Воспаление сальных (милиарных) кист
Воспаление сальных (милиарных) кист характеризуется появлением венчика воспаления вокруг милиумов. Наружно элементы обрабатывают водными растворами анилиновых красителей (1% раствор бриллиантового зеленого, 1% раствор метиленового синего).
Неонатальные акне
Неонатальные акне (акне младенцев) наблюдают у детей до 1-2-летнего возраста. Характеризуются сгруппированными папулами и воспалительными акне, локализованными на лице (лоб, щеки, подбородок), нередко заканчивающимися формированием точечных рубчиков (рис. 3-5). С возрастом угри самостоятельно исчезают. На высыпания назначают антисептические растворы, анилиновые красители, а при распространенном процессе — 1% эритромициновый или хлорамфениколовый спирт, цинка ацетат + эритромицин (лосьон), крем адапален и др.
Рис. 3-5. Неонатальные акне
Гнейс
Гнейс возникает более чем у 1/2 новорожденных и грудных детей (до 1-1,5 лет) и характеризуется появлением многослойных жирных чешуек или чешуйкокорок на волосистой части головы (особенно теменной области) (рис. 3-6). В некоторых случаях при плохом уходе чешуйки располагаются на гиперемированной отечной коже, что связано с присоединением условно-патогенной флоры. При умеренном гнейсе лечение не требуется. При массивных наслоениях возможно размягчение чешуек 1% салициловой мазью или растительным маслом с последующим мягким вычесыванием детской расческой из щетины. При наличии воспаления наружно назначают антимикотические средства (крем клотримазол), комбинированные глюкокортикоидные препараты (крем гидрокортизон + натамицин + неомицин), мазь с нафталанской нефтью, 10% ихтиоловая мазь и т.д.
Рис. 3-6. Гнейс
Себорейный дерматит
Себорейный дерматит характерен для детей в возрасте до 1 года, наиболее выражен в первые месяцы жизни ребенка. Основные элементы локализуются на волосистой части головы, бровях, в области носогубных складок и интертригинозных участках — подмышечных, бедренных складках (рис. 3-7). Высыпания представлены эритематозносквамозными очагами, покрытыми желтоватыми жирными чешуйками, легко растирающимися в руках (рис. 3-8). В складках они отшелушиваются и могут возникнуть мацерация и эрозирование.
Десквамативная эритродермия Лейнера-Муссу
Десквамативная эритродермия Лейнера-Муссу предствляет собой распространенный себорейный дерматит, встречающийся исключительно у детей первых 3 мес жизни и связан с врожденными иммунологическими нарушениями (снижение фагоцитарной активности, дефекты системы комплемента) и иммунодефицитом.
Заболевание развивается у большинства детей сразу после рождения с эритематозных инфильтрированных очагов ярко-красного цвета с обильным шелушением, располагающихся преимущественно в складках (пахо-
Рис. 3-7. Младенческий себорейный дерматит
Рис. 3-8. Себорейный дерматит
вые, подмышечные). В области промежности, на ягодицах и в складках кожа мацерирована, покрыта трещинами, возникает мокнутие.
Жирные чешуйки желтого цвета на волосистой части головы (гнейс) распространяются на область бровей, ушные раковины.
Общее состояние больных тяжелое. Поражение кожи сочетается с диспепсическими расстройствами (частый жидкий стул, рвота), потерей массы тела, гипотрофией, распространенной кандидозной инфекцией и разнообразными инфекционными заболеваниями. Без лечения у детей развивается тяжелое токсико-септическое состояние.
Лечение данного заболевания комплексное и включает антибиотикотерапию и противогрибковые средства, антигистаминные препараты, инфузионную терапию. Наружно назначают противогрибковые препараты (крем клотримазол), мазь с нафталанской нефтью, 2% борнодегтярную пасту.
Источник
