Узелки на коже рук


Дата публикации: 08.04.2018
Дата проверки статьи: 02.12.2019
Узелки на коже — злокачественные или доброкачественные поражения кожи вследствие патологического разрастания дермы. В норме число отмерших клеток пропорционально новым, но при воздействии неблагоприятных факторов начинается аномальное размножение клеток, в результате патологические измененные клетки наслаиваются, формируются в ограниченное образование под кожей.
Основным предрасполагающим условием для образования узелков под кожей называют частые травмы, заболевания кожи, вирусные и бактериальные инфекции, доброкачественные и злокачественные опухоли. Благоприятный фон для развития узелков на коже создает нарушение функций сальных желез, гормонального равновесия, расстройства вегетативной нервной системы, заболевания желудочно-кишечного тракта, системные патологии.
Среди причин, почему появляются узелки на коже, нельзя исключать генетические особенности организма, прием лекарств, ослабляющих иммунитет, негативное воздействие химических канцерогенов, фиолетовое и ионизирующее излучение, курение. К факторам риска относят проживание в районах с плохой экологической обстановкой, светлую кожу с обилием родинок, пребывание под прямыми солнечными лучами, воздействие высокими/низкими температура, повышенную влажность воздуха, возраст, неправильный уход за кожей, плохое питание.
Узелки на коже отличаются цветом, формой, размером, местом локализации, глубиной поражения, тканевой принадлежностью. С учетом морфологических особенностей все новообразования разделяют на две большие группы: доброкачественные и злокачественные.
Доброкачественные опухоли характеризуются медленным ростом, они могут сдавливать окружающие ткани, но не поражать их, отсутствием метастазов. Выделяют несколько их разновидностей:
- киста — шаровидное образование на коже с четкими границами, представляет собой полость, заполненную различным содержимым. Встречается атерома кожи (эпителиальная киста) и липомы (сальная киста);
- милиум — плотные безболезненные невоспаленные узелки на коже с четкими границами, имеют вид маленького белого зернышка. Чаще появляются на лице: щеках, веках, в области Т-зоны, реже на других участках тела;
- угри и акне — кожные высыпания, характеризуются закупоркой и воспалением волосяных фолликулов. Представлены возвышенными плотными бугорками над кожей красного цвета, некоторые из них болезненные, с гнойным содержимым внутри;
- бородавки и папилломы — небольшие безболезненные наросты округлой формы, выступающие над кожей. Образуются на пальцах рук, волосистой части головы (обыкновенные), лице, тыльной стороне кости (подошвенные), в области промежности, заднего прохода и половых органов (остроконечные);
- ангиома — сосудистая опухоль, исходящая из кровеносных и лимфатических сосудов. Кроме, как на коже, возникает во внутренних органах, мышцах, слизистых оболочках. Пальпация болезненна, чаще встречается у детей первого года жизни;
- родинки и невусы — пигментные пятна и образования на коже, врожденные или приобретенные. Бывают плоские и выпуклые, разного размера, цвета (от светло-коричневого до практически чёрного).
Злокачественные опухоли отличаются агрессивным ростом, метастазированием, общим влиянием на организм. К таким относится: базалиома, лимфома, меланома, плоскоклеточная эпителиома, саркома Капоши. Для них характерны некоторые общие симптомы. Как правило, образуются на поверхности кожи в виде небольшого пятна или бугорка, на раннем этапе не вызывают дискомфорта и боли. При увеличении опухоль начинает чесаться, внутри появляется мокнущая язва, которая может кровоточить или покрываться корочкой.
Методы диагностики
Узелки на коже диагностируют на основании внешнего осмотра дерматолога. Если кожные изменения не имеют объективных причин, назначают консультацию онколога, гистологическое исследование новообразования. По результатам определяют происхождение, глубину поражения, тканевую принадлежность опухоли, степень деления клеток ткани.
Если узлы на коже возникают, как симптом системных заболеваний, то пациента направляют на консультацию к эндокринологу, инфекционисту, гастроэнтерологу, которые с помощью физикальных, лабораторно-инструментальных методов оценивают состояние и функции внутренних органов.
Специалисты клиник ЦМРТ, чтобы выяснить причины образования узелков на коже, рекомендуют пройти следующие обследования:
К какому врачу обратиться
Для выяснения причин появления узелков на коже обратитесь к дерматологу. Возможна консультация онколога и других специалистов.
Лечение узелков на коже
Курс лечения индивидуальный, и зависит от причин развития основного заболевания. Так, пациенты с акне нуждаются в комплексной терапии: назначают антибактериальные препараты наружно или внутрь, чтобы ограничить воспалительный процесс, уничтожить возбудителя, домашний уход, косметические процедуры. При наличии сопутствующих патологий проводят одновременно их лечение.
Лечение доброкачественных образований под кожей чаще сводится к хирургическому удалению пораженного участка. Операцию выполняют с помощью лазера, жидкого азота низкой температуры, постоянного электрического тока, методом радиоволнового или хирургического иссечения. В отношении злокачественных опухолей в стадии неоперабельного рака назначают лучевую и химиотерапию. Для облегчения симптомов онкологических болезней показана поддерживающая симптоматическая терапия, чтобы избавиться от боли, обеспечить максимально удовлетворительные условия жизни.
В сети клиник ЦМРТ используют разные терапевтические тактики, чтобы вылечить причины образования узелков на коже:
Исход определяется особенностями течения основного заболевания. Доброкачественные новообразования не оказывают общего влияния на организм, но при увеличении опухоль может сдавливать внутренние органы, нервные окончания, вызывая боль, кровеносные сосуды, тем самым нарушая кровообращение. Здоровью и жизни угрожают злокачественные опухоли, при которых вероятность летального исхода очень высокая.
Профилактика узелков на коже
Специфических мер профилактики образований на коже не существует. К общим рекомендациям относят:
- удаление родинок и невусов на первоначальном этапе их формирования;
- своевременное лечение заболеваний кожи и других сопутствующих патологий;
- предупреждение травм, длительного воздействия солнечных лучей, ионизирующего и ультрафиолетового излучения;
- правильное питание;
- отказ от вредных привычек.
Отзывы пациентов
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Источник
Заболеваний кожи, при которых на ее поверхности или непосредственно под ней появляются различные узелки и припухлости, довольно много. В данной статье будут описаны самые распространенные патологии, при которых образуются накожные и подкожные узелки.
Узел на коже
Узелки на коже, фото которых можно увидеть ниже, представляют собой небольшие (до 5 миллиметров), четко выраженные бугорки. Если элементы более крупные, то их называют узлами.

Иногда узелки безболезненны, в других случаях они вызывают боль при пальпации.
Основные виды узлов на коже:
Белые угри. Это безболезненные узелки на лице белого цвета. Они образуются в результате закупорки сальных желез.
Акне. При угревой болезни появляются болезненные плотные красные узелки на коже (фото можно увидеть ниже). Они постепенно созревают, в их центре появляется белая гнойная головка. Кожа рядом с очагами поражения воспалена и отечна. Через некоторое время прыщик вскрывается, гнойное содержимое выходит наружу, на месте угря образуется корочка. Часто после исчезновения прыщей остаются рубцы.

Старческая ангиома. Это безвредные мягкие подкожные узелки на теле, имеющие фиолетово-красный цвет. Появляются обычно у людей преклонного возраста.
Бородавки. Представляют собой одиночные безболезненные образования на поверхности эпидермиса (иногда наблюдается скопление бородавок). Чаще всего образуются на пальцах рук.
Кожный рог. Представляет собой сосочковидный мягкий узелок под кожей на шее или под мышками. Чаще всего появляется у пожилых людей. Кожный рог не представляет опасности для здоровья, но при сильном разрастании может причинять неудобство.
Нечастые причины образования узелков на коже:
- укусы насекомых;
- ксантелазма;
- каплевидный псориаз;
- кожные заболевания.
Редкие причины:
- туберозный склероз;
- рак кожи;
- невоксантоэндотелиома.
Узелки под кожей
Подкожные уплотнения иногда не причиняют пациенту особого дискомфорта, но чаще всего они бывают довольно болезненными. Узелки под кожей могут появиться в результате воздействия следующих факторов:
- нарушение обменных процессов;
- эмоциональный стресс;
- длительное нахождение на солнце без использования средств защиты от ультрафиолетового излучения;
- инфекции;
- травмы;
- обострение некоторых заболеваний.
Основные виды узелков:
Липома (другое название – жировик). Представляет собой подвижное, эластичное и мягкое уплотнение. Размер липомы обычно равен 1-5 сантиметров. Появляются такие узелки на животе под кожей, либо в любых других местах.
Гигрома. Это малоподвижные плотные опухолевидные узелки под кожей на руках. Они имеют ровные края и овальную форму. Появляются чаще всего после травм. Гигрома не представляет опасности для здоровья и не болит. Она может причинять только косметический дискомфорт.
Атерома. Появляется на тех участках кожи, в которых много сальных желез. Представляет собой округлое плотное образование с четко очерченными границами. Она может воспаляться и гноиться. По желанию пациента образование можно удалить хирургическим путем.
Воспаление лимфоузлов. Проявляется образованием под кожей болезненного уплотнения. Обычно причиной воспаления является инфекционное заболевание.
Узелки на суставах. Могут быть симптомом заболеваний суставов. Например, образование подкожных узелков в области локтевого сустава может быть симптомом ревматоидного артрита. Узелки на суставах пальцев рук наблюдаются при деформирующем остеоартрозе.
Абсцесс. В этом случае уплотнение болит, у пациента повышается температура, ухудшается общее состояние. Кожа над очагом поражения отечна и гиперемирована. Такая клиническая картина возникает в результате проникновения в ткани патогенных микроорганизмов, которые попадают туда через поврежденную кожу и вызывают нагноение. При возникновении абсцесса необходимо обратиться к хирургу, иначе возможно развитие осложнений.
Красный узелок на коже
Узел – это плотное образование, которое появляется при скоплении в подкожной клетчатке инфильтрата. Узлы на коже (фото можно увидеть ниже) впоследствии могут изъязвляться и рубцеваться.

Красные узелки на коже могут быть симптомом множества заболеваний. Основными причинами их появления могут быть:
- прием некоторых лекарственных средств;
- инфекции;
- заболевания крови;
- опухоли;
- патологии ЖКТ (болезнь Крона, язвенный колит и так далее);
- аутоиммунные заболевания.
Крупные зудящие красные плотные узелки на коже называются узловатой эритемой. При появлении на коже красных узелков многие просто не обращают на них внимания, а зря. Ведь они могут быть одним из симптомов целого ряда заболеваний.
Для того чтобы выяснить причину высыпаний нужно обратиться к специалисту, которой проведет осмотр, назначит необходимые анализы, поставит диагноз и разработает план адекватного лечения.
Узлы на ладонях у мужчин под кожей
Узлы под кожей на руках образуются у мужчин при ладонном фиброматозе (другое название — контрактура Дюпюитрена). Это заболевание, при котором происходит рубцовое перерождение сухожилий ладоней пациента.
Вследствие разрастания соединительной ткани сухожилия укорачиваются, что вызывает нарушение разгибательной функции пальцев. Течение заболевания сопровождается появлением узлов под кожей в области поврежденных сухожилий. При дальнейшем прогрессировании развивается тугоподвижность поврежденных пальцев.
Заболевание имеет четкую клиническую картину, которую трудно спутать с симптомами других заболеваний. У больного образуются узлы под кожей, что приводит к резкому нарушению разгибательной функции пальцев рук.
При дальнейшем развитии подкожные узлы продолжают расти. Кожа вокруг них становится плотной и постепенно спаивается с находящимися под ней тканями. Это приводит к образованию в очаге поражения втяжений и выпуклостей. Тяжи и узлы особенно хорошо видно, когда пациент пытается разогнуть палец.
Причины развития данного заболевания до сих пор неизвестны. На ранних стадиях возможно проведение медикаментозного лечения, но чаще всего контрактура все равно продолжает прогрессировать. Поэтому наиболее эффективным методом лечения является оперативное вмешательство.
Подкожные узлы на ногах
Подкожные узелки на ногах часто возникают при варикозе. Варикозным узлом называют патологическое изменение вены, при котором ее стенки деформируются и уплотняются. Причиной появления подкожных узлов на ногах является варикозная болезнь.
Узелки на ногах под кожей часто появляются у полных людей, имеющих в анамнезе заболевания ССС. Главная опасность таких узлов заключается в том, что при сильном перенапряжении ног истонченные ткани сосудов разойдутся, и возникнет кровотечение, остановить которое можно только хирургическим путем.
Источник
Дата публикации 1 июля 2020Обновлено 1 июля 2020
Определение болезни. Причины заболевания
Узловатая эритема — это воспаление подкожно-жировой клетчатки, которое сопровождается появлением болезненных пальпируемых подкожных узелков красного или фиолетового цвета. Чаще всего они появляются на голенях, иногда в других областях.
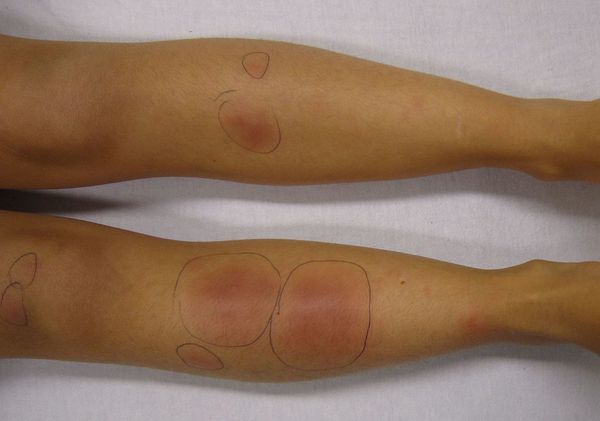
Это заболевание обусловлено повышенной иммунной реакцией организма на возбудителя [1][3]. Несмотря на многочисленные исследования данной патологии, причины возникновения узловатой эритемы и механизм её развития изучены недостаточно. Однако существует теория о том, что основной причиной узловатой эритемы могут быть различные инфекционные заболевания.
Таблица 1. Причины узловатой эритемы.
| Основные причины | Заболевания, на фоне которых может появиться узловатая эритема | Другие |
|---|---|---|
| — Β-гемолитический стрептококк группы А — Туберкулёзная палочка — Хламидии — Гепатит В и С — Семейство герпесвирусов — Различные грибы — Простейшие — Лимфогранулёма венерическая — Орнитоз — Корь — Болезнь кошачьих царапин — ВИЧ и др. | — Саркоидоз — Неспецифический язвенный колит — Регионарный илеит — Болезнь Ходжкина (лимфома Ходжкина) — Лимфосаркома — Лейкоз — Ревматойдный артрит — Болезнь Бехчета — Злокачественные новообразования — Хронические гепатиты — Анкилозирующий спондилит — Гранулематозный мастит — Артериит Такаясу — Болезнь Фогта — Коянаги — Гранулематоз Вегенера — АФС синдром — Системная красная волчанка и др. | — Приём лекарственных средств: сульфаниламиды, бромиды, кломифен, кодеин, ко-тримоксазол, D-пеницилламин, дапсон, диклофенак, диклоксациллин, эстрогены, ибупрофен, индометацин, интерлейкин-2 и др. — Беременность |
К факторам риска появления узловатой эритемы относятся грибковые заболевания, воспалительные заболевания желудочно-кишечного тракта, нарушения гормонального фона, туберкулёз, приём различных лекарственных средств [2]
Важную роль играют провоцирующие факторы, такие как смена климата, переходное время года, стрессы, перепады температуры (переохлаждение), варикоз нижних конечностей и др. Заболевание имеет сезонность, обычно появляется ранней весной и поздней осенью, что обусловлено частыми простудными заболеваниями, ангинами, снижением иммунитета.
Заболеваемость узловатой эритемой в разных странах может варьировать от 1 до 5 случаев на 100 000 населения в год [12]. Это зависит от распространённости болезней, которые могут вызвать узловатую эритему, в конкретной местности. В основном узловатая эритема выявляется у людей 20-30 лет [2][12]. Именно в этом возрасте человек впервые встречается со многими инфекциями.
Женщины, которые имеют ген HLA В8, более подвержены возникновению узловатой эритемы, что может подтверждать факт наследственной предрасположенности к данному заболеванию [4]. HLA (Human Leukocyte Antigen — человеческий антиген лейкоцитов) отвечает за распознавание чужеродных клеток и активацию иммунного ответа на них. При запуске этого механизма мы видим клиническую картину воспаления, причиной которого является реакция иммунной системы.
Известно, что HLA В8 располагает к нескольким группам заболеваний, в том числе к узловатой эритеме. И так запрограммировано, что чаще он встречается у женщин [11]. Именно поэтому женщины болеют гораздо чаще, чем мужчины (примерно в 3-6 раз) [12]. Если не брать в расчёт изменение генома, то узловатая эритема встречается пропорционально одинаково у мужчин и женщин, так как стрептококковой инфекции и другим заболеваниям они подвержены одинаково.
Узловатая эритема чаще выявляется у населения Европы, в частности в Скандинавии, при этом у азиатов её диагностируют редко, так как ген HLA B8 у них почти не встречается [11][13].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы узловатой эритемы
Начало заболевания, как правило, острое. Появляются предвестники болезни: температура тела 38-39 °C, усталость, недомогание, боль в суставах, головная боль, тошнота, кашель, диарея. Затем внезапно возникают красные узелки на коже передней поверхности голеней (это их самая частая локализация), а также в области коленных и голеностопных суставов. Как правило, они располагаются симметрично. Диаметр узлов 1-5 см.
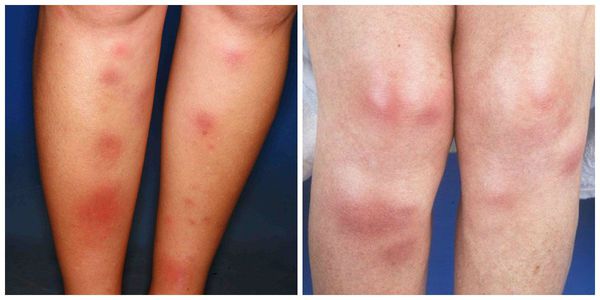
Узелки могут сливаться между собой, образуя красные уплотнения. В редких случаях они распространяются на кожу бёдер, задней поверхности рук, шеи и даже лица [6]. Узлы прощупываются нечётко, так как вокруг них имеется отёк [7]. По центру узлы имеют возвышение. Как правило, на 3-10 день узлы становятся плотными и болезненными, поэтому их часто принимают за абсцессы. Но уже на 10-14 день они постепенно размягчаются и спадают.
На 10-14 день узлы из красных превращаются в синие или сине-багровые, что визуально напоминает обычный синяк. Вся клиническая картина держится примерно 14-20 дней, после этого кожа на месте узлов и вокруг них начинает шелушиться [9]. Такой симптом довольно характерен для узловатой эритемы, что позволяет диагностировать её и на поздних стадиях. Язв не возникает, что также является диагностически важным признаком при постановке диагноза. Параллельно могут беспокоить боли в суставах и мышцах.
На месте узлов, как правило, ничего не остаётся, они исчезают бесследно. Повторное возникновение узловатой эритемы наблюдается нечасто [6].
Для детей характерно более лёгкое течение болезни, узлов обычно немного. Боли в суставах бывают редко [7].
Патогенез узловатой эритемы
Кожа — это показатель здоровья всего организма, поэтому любые изменения должны направлять врача и пациента на поиск их причины.
Узловатая эритема начинается с того, что бактерии, вирусы или другие агенты попадают в организм. Они могут проникнуть извне или из очага инфекции, который находится в организме, например в кишечнике, миндалинах и т. д. В ответ на их внедрение срабатывает иммунная система, начинают вырабатываться антитела — белки, которые связываются с антигенами (возбудителями), маркируют их или нейтрализуют самостоятельно. Комплексы, состоящие из антител и антигенов, называются циркулирующими иммунными комплексами (ЦИК). С током крови ЦИК разносятся по организму и задерживаются в различных органах и тканях. В том числе иммунные комплексы оседают в подкожно-жировой клетчатке, стенках сосудов и вокруг венул, находящихся в соединительнотканных перегородках подкожной клетчатки.
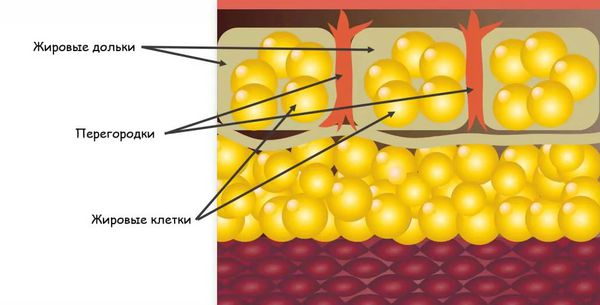
В результате возникает избыточная иммунная реакция местного характера, которая характеризуется воспалением и повреждением тканей. Это приводит к образованию узлов на коже.
Сочетание воспалительного процесса с расширением сосудов обусловливает красное окрашивание узлов в первые дни заболевания, а изменения в подкожно-жировой клетчатке приводит к образованию узлов, которые прощупываются под кожей [4]. По некоторым источникам инфекционные агенты параллельно могут вызывать развитие васкулита (воспаления стенок сосудов), что усугубляет течение узловатой эритемы [5].
Можно сделать вывод, что большую роль в процессе развития узловатой эритемы играет чрезмерный иммунный ответ организма на внедрение инфекции, вируса или другого возбудителя. Как это происходит, до сих пор до конца не изучено. И почему организм реагирует так бурно, тоже точно неизвестно.
Классификация и стадии развития узловатой эритемы
По возникновению узловатая эритема бывает двух видов::
- Первичная (идиопатическая) — узловатая эритема протекает самостоятельно, без наличия других заболеваний.
- Вторичная — есть основное заболевание, на фоне которого возникла узловатая эритема.
Таблица 2. Узловатая эритема по течению и клиническим проявлениям.
| По течению заболевания | Клиническая картина |
|---|---|
| Острое течение | Начало острое. Узлы развиваются быстро, имеют ярко-красный цвет, склонны к слиянию, при дотрагивании вызывают боль. Вокруг узлов кожа припухшая. Обычно узлы располагаются на голенях и бёдрах. Параллельно или чуть раньше температура тела повышается до 38-39 °C, появляется головная боль, апатия, боли в суставах, ломота в мышцах. Обычно возникает сразу после ангин, обострений тонзиллитов, фарингитов, а также вирусных и других инфекций. Узлы обычно исчезают полностью через 3-4 недели. |
| Подострое (мигрирующее) | Клиническая картина менее выражена по сравнению с острым течением. Характерно более продолжительное течение (до нескольких месяцев). На коже могут образовываться единичные мелкие узелки. |
| Хроническое | Узлы периодически появляются и исчезают. Характерно упорное течение заболевания (может длиться месяцами). Организм активно реагирует на провоцирующие факторы. Обычно у таких пациентов снижен иммунитет и любые изменения могут вызывать обострение заболевания. Обычно имеется основное заболевание, например опухоли, туберкулёз и др. Узлы менее болезненны, чем при остром течении. |
Заболевание проходит три стадии:
- Стадия созревания — это первые проявления узлов. Они возникают в первые 3-7 дней, выглядят как неоформленные припухшие образования розового цвета, умеренно болезненные.
- Зрелая стадия — 8-12 день заболевания. Узлы приобретают чёткие границы, цвет становится ярко-красным или красно-багровым, вокруг сохраняется отёк. При дотрагивании также болезненные.
- Стадия разрешения — 10-14 день. Узел становится меньше, отёк спадает, цвет меняется на сине-желтый (цвет синяка) и процесс разрешается [7].
Осложнения узловатой эритемы
Осложнения узловатой эритемы напрямую связаны с основным заболеванием. Нужно отметить, что и сама узловатая эритема является следствием запущенного процесса в организме.
Опасность острой узловатой эритемы заключается в её переходе в хроническую форму, так как при рецидивирующем характере заболевания возможно тяжёлое течение.
В единичных случаях осложнением патологии у детей может быть поражения глаз. В основном речь идёт о патологии переднего отрезка глаза: эписклерит (воспаление соединительного слоя между склерой и конъюнктивой), пигментная эпителиопатия (снижение остроты зрения вследствие появления множественных очагов сероватого или беловатого цвета) [9].
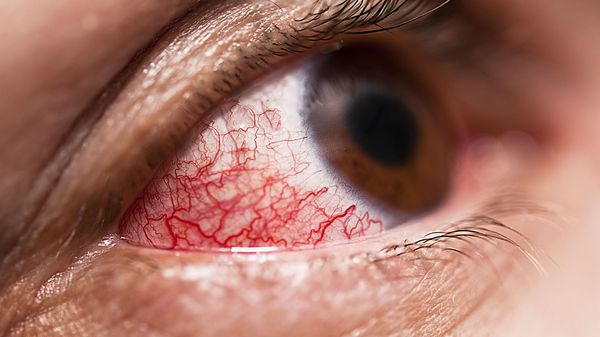
Диагностика узловатой эритемы
Диагностика узловатой эритемы начинается со сбора анамнеза. При этом необходимо учитывать:
- чем болел пациент в последнее время, не было ли заболевания, которое могло спровоцировать узловатую эритему.
- приём лекарственных препаратов;
- наследственность;
- заболевания печени, поджелудочной железы;
- поездки в другие страны, смена климата и т. д.
Минимальный перечень лабораторных исследований:
- Общий анализ крови. Как правило, показывает повышение скорости оседания эритроцитов (СОЭ), что отображает картину воспаления. Лейкоциты чаще остаются в пределах нормы.
- Биохимический анализ крови: печёночные ферменты (АЛТ, АСТ), амилаза, липаза, трипсин, ферритин. Печень является индикатором очищения организма, изменения показателей печени показывают нарушение процессов в организме.
- Иммунологическое обследование:
- С-реактивный белок (СРБ) — белок острой фазы воспаления, повышается при развитии узловатой эритемы и при некоторых других заболеваниях. Одним из первых повышается в крови, говорит об общем процессе воспаления, не является специфичным, а лишь направляет врача в диагностике заболевания.
- Антистрептолизин О (АСЛ-О). Повышение этого показателя говорит о наличии стрептококковой инфекции в организме, в частности гемолитического стрептококка, который вызывает ангины, тонзиллит, фарингит и другие инфекции, которые могут спровоцировать развитие узловатой эритемы. Увеличение АСЛ-О в крови можно увидеть через неделю от начала заболевания (например ангины). Для достоверности анализ сдают двукратно, с интервалом 2-4 недели. Если уровень значительно повышен, это подтверждает причину возникновения узловатой эритемы
Для исключения воспалительного процесса в организме выполняют следующие исследования:
- Внутрикожный туберкулиновый тест. Реакция манту выполняется всем для исключения туберкулёза [7].
- Рентгенограмма или компьютерная томография органов грудной клетки. Данное обследование зависит от жалоб, от клиники, оснащения больницы др. В некоторых случаях могут провести рентгенограмму, а затем при необходимости компьютерную томографию. В других случаях сразу выполняют КТ внутренних органов для исключения иили выявления саркоидоза [8].
- Биопсия узла (редко). Гистологический анализ показывает наличие или отсутствие характерных клеток для узловатой эритемы в материале [7].
Дифференциальная диагностика проводится со следующими заболеваниями:
- кольцевидная эритема;
- клещевая мигрирующая эритема;
- эритема Базена;
- гранулематозный саркоидоз;
- ревматологические заболевания;
- рожа;
- узелковый полиартериит;
- спонтанный панникулит;
- синдром Свита [7].
Лечение узловатой эритемы
Как будет проходить лечение, амбулаторно или стационарно, зависит от жалоб пациента, клинической картины и тяжести заболевания.
Показания к госпитализации:
- Неэффективное амбулаторное лечение.
- Ухудшение клинической картины, распространённость кожного процесса, его усиление.
- Наличие основного заболевания, которое обострилось и ухудшает самочувствие пациента [7].
В остальных случаях лечение и необходимое дообследование проводят в амбулаторных условиях.
Лечение включает в себя:
- Постельный режим. Он необходим, так как долгое хождение или сидение вызывает у пациента выраженную отёчность ног, которая усиливается, при этом нарастает боль в ногах. В связи с этим рекомендуется по возможности держать ноги в приподнятом положении, а при значительном дискомфорте бинтовать их обычными или эластическими бинтами или носить эластические чулки [8].
- Лекарственная терапия. Обычно проводится симптоматическое лечение, либо лечение, зависящее от основного заболевания, при его выявлении. Может включать:
- Для обезболивания — НПВС (нестероидные противовоспалительные средства).
- Одновременно назначаются сосудистые препараты (пентоксифиллин) для улучшения микроциркуляции, что способствует более быстрому разрешению процесса.
- В случаях с выраженным отёчным синдромом к лечению добавляют мочегонные препараты.
- При необходимости назначают антибактериальные, противовирусные препараты [7].
- В условиях стационара включают инфузионную терапию.
- Назначаются витамины, препараты кальция для поддержания иммунитета и снижения реактивности организма.
- Местно на узлы применяют:
- раствор диметилсульфоксида 33 % (аппликации);
- НПВС мази и гели;
- клобетазола дипропионат 0,05 % (мазь);
- ангиопротекторы для улучшения микроциркуляции («Троксевазин»).
- Физиотерапевтические методы: электрофорез, фонофорез с гидрокортизоном 1 % (мазь) на узлы [7].
При хроническом течении терапия направлена большей частью на лечение основного заболевания. Оно проводится по клиническим общепринятым рекомендациям. Следует разобраться в причине возникновения узловатой эритемы, выявить возбудителя, тогда врач сможет назначить лечение, которое будет направлено на профилактику рецидивов. В следующие 2-3 месяца после окончания терапии пациентам нужно беречь своё здоровье, так как процесс снова может активироваться.
Учитывая инфекционную природу заболевания, важным направлением в исследованиях, посвящённых узловатой эритеме, является разработка различных схем и методов антиинфекционной терапии в комплексном лечении рассматриваемой патологии [10].
Прогноз. Профилактика
Прогноз для жизни при узловатой эритеме в большинстве случаев благоприятный. Как правило, при остром течении заболевание резко возникает и так же резко исчезает без последствий для организма. Рецидивы заболевания возникают редко. Иногда они наблюдаются при узловатой эритеме, связанной со стрептококковыми или нестрептококковыми инфекциями верхнего респираторного тракта. В некоторых случаях хроническое течение возможно у пациентов с заболеваниями сердечно-сосудистой системы [8]. В этом случае прогноз полностью зависит от особенностей заболевания, сил организма и эффективности лечения.
С целью профилактики узловатой эритемы при возникновении ангин, гайморитов и герпетических инфекций нужно обязательно обращаться к врачу, делать анализы для выявления возбудителя, проходить терапию, специфичную для данного возбудителя. Так можно обезопасить себя от возникновения узловатой эритемы и многих других процессов.
Профилактика рецидивов в первую очередь направлена на полноценное лечение основного заболевания, также важно избегать провоцирующих факторов. После основного лечения следует наблюдаться у дерматолога и необходимых специалистов, продолжать лечение с профилактической целью и проходить полное клиническое обследование до нормализации показателей анализов.
Рекомендуется защищаться от простудных заболеваний, повышать иммунитет, для этого сбалансированно питаться, заниматься физической активностью, особенно в течение года после болезни. При плохом самочувствии или ОРВИ обращаться к своему лечащему врачу для предотвращения рецидива. Врачам следует аккуратно назначать вакцинации и новые лекарственные средства [3].
Источник
