Ультрафиолет для лечения кожи головы

Ультрафиолетовое излучение (УФ) — один из наиболее агрессивных физических факторов внешней среды. Многое известно о влиянии ультрафиолета на кожу — сегодня именно его считают основным виновником ее преждевременного старения. Кроме того, он ослабляет ее иммунные функции, может провоцировать воспалительные процессы, и, конечно, воздействие УФ-излучения является фактором риска рака кожи. Однако ультрафиолет влияет не только на саму кожу, но также на волосы: как волосяные фолликулы, так и волосяные стержни. Именно покрывающие голову волосы принимают основной ультрафиолетовый удар, ведь они «ближе всего к солнцу».
Опасность представляют оба типа ультрафиолетового излучения, достигающего поверхности Земли — УФ-А и УФ-В (УФ-С полностью задерживается озоновым слоем), однако их физические характеристики и эффекты будут отличаться.
УФ-B (280–320 нм) — жесткий (разрушительный) ультрафиолет, который, однако поглощается преимущественно поверхностными слоями кожи (эпидермисом кожи и кутикулой волос), УФ-A (320–400 нм) — излучение более мягкое, чем УФ-В, но способное проникать глубже — в дерму и кортекс волоса.
Механизм их негативного действия связан в первую очередь с повреждением ДНК:
- прямым в случае УФ-В излучения — за счет непосредственного поглощения фотонов данных спектров молекулами ДНК и образованием специфических мутаций (циклобутан-пиримидиновых димеров (CPD) или пиримидин-(6,4)-пиримидиновых (6-4PP) фотопродуктов);
- косвенным — в случае УФ-А. Под действием УФ-А в коже образуются активные формы кислорода (АФК) — супероксид-анион, перекись водорода, гидроксильный радикал, синглетный кислород. Их взаимодействие с молекулами ДНК ведет к образованию 8-оксо-2′-дезоксигуанозина (8-oxo-dG, маркер окислительного стресса), одноцепочечных разрывов ДНК и формированию сшивок ДНК-белок.
Но кроме повреждения ДНК, АФК, образующиеся под действием УФ-А, вызывают повреждение и других структур — белков, жиров и т.д. Более того, повреждать структуры волоса может не только ультрафиолет, но и видимый свет.
Первыми «под удар» солнца попадают волосы головы. Фотоповреждение волосяных стержней считается одной из основных причин ухудшения состояния волос. Сюда вносят вклад целый ряд параллельных процессов, которые приводят к химическим и физическим изменениям волокон.
Фотохимические изменения включают разрушение дисульфидных мостиков, которые формируют молекулы цистеина между кератиновыми нитями, образующими микро- и макроструктурные единицы волосяных стержней. Взамен разрушенных образуются новые «хаотичные» внутри- и межмолекулярные поперечные связи, что обусловливает постепенную потерю изначальной формы волосяных стержней и увеличению ломкости волос. Также под действием солнечного света происходит разрушение и других аминокислот (триптофана, тирозина и др.), образующих кератин, что приводит к нарушению структуры и ослаблению волос. Кроме этого, фотодеградация аминокислот обусловливает пожелтение волос (особенно светлых) под действием солнечного света.
Но белки — не единственная «мишень» солнца. Образующиеся в результате действия ультрафиолета и видимого света АФК запускают процесс перекисного окисления липидов, в результате чего ослабляется прочность «цементирующего» белковые структуры волоса комплекса клеточных мембран.
Сильно страдает кутикула, поскольку это самый наружный слой волоса, и она принимает на себя максимум энергии — практически весь УФ-В и частично УФ-А, и при этом цистеин в ней присутствует в самой высокой концентрации. Более того, в кутикуле нет меланина, он находится в кортексе волосяного стержня и обеспечивает защиту внутренним слоям волоса.
Меланин поглощает ультрафиолетовое излучение и рассеивает избыток энергии в виде тепла. Однако сам при этом постепенно разрушается. И если в коже происходит постоянное обновление пигментной защиты за счет его поставки меланоцитами живым клеткам эпидермиса, то в волосяной стержень новый меланин не приходит. Поэтому еще одним значимым признаком фотоповреждения является постепенное обесцвечивание волос, «выгорание».
Темные волосы более устойчивы к фотодеградации, чем светлые, из-за более высокой фотостабильности эумеланина по сравнению с феомеланином, поэтому выгорают преимущественно светлые волосы. Однако степень повреждения волос будет зависеть не только от типов меланина в волосах, но и их общего количества.
Поскольку волосяные стержни содержат меланин, то волосяной покров может защищать кожу скальпа от действия ультрафиолета, однако не полностью. Более того, в области пробора кожа скальпа менее защищена, также снижается защита при развитии различного вида алопеций.
В итоге в коже скальпа наблюдаются все те же изменения, что и в других частях тела: формируется актинический кератит, фотодерматиты, обостряются хронические дерматозы (особенно чувствительны люди с атопическим и себорейным дерматитом скальпа).
Кроме того, примерно через 3-4 месяца после интенсивного солнечного воздействия (например, отдыха в жарких регионах) может наблюдаться массивная потеря волос по типу телогеновой алопеции. Предполагается, что волосяные стержни могут выполнять роль световодов и облегчать проникновение УФ-квантов в глубокие слои кожи к волосяным фолликулам. Гистологически определяются явления солнечного эластоза, а также воспалительных изменений и фиброза — изменений, вовлеченных в развитие разных видов алопеций.
Таким образом, под воздействием солнца страдает как внешний вид волос, так и ухудшается их рост. В итоге имеющиеся волосы становятся более ломкими, жесткими, сухими и менее яркими, а скорость отрастания новых волос, как и их качество, тоже постепенно снижается. Лучшая защита волос от солнца — головные уборы и качественный уход, с созданием солнцезащитных средств для волос существуют определенные трудности. Какие именно, и как можно поддержать здоровье волос в целом, мы расскажем вам в следующей книге серии «Моя специальность — косметолог». Следите за нашими обновлениями!
Источник
Алопеция (alopecia) – патологическое выпадение волос, чаще всего на волосистой части головы, реже в области лица (ресницы, брови, борода), туловища, конечностей, развивающееся в результате поражения волосяных фолликулов. Этиология заболевания неизвестна, хотя многие авторы придают значение генетическим факторам, эндокринным и иммунным нарушениям, наличию жидкой себореи, тяжелым кожным или другим системным заболеваниям, токсическим инфекционно-аллергическим влияниям. Алопецию разделяют на две клинические формы: нерубцовую и рубцовую, которые характеризуются отсутствием или на-личием рубца в очаге облысения.
Применение УФ-излучения наиболее эффективно при нерубцовой алопеции, которая проявляется очаговой, диффузной, себорейной и андрогенетической ее разновидностями. В области волосистой части головы появляются одиночные или множественные очаги облысения круглой формы. В некоторых случаях они уве-личиваются в размерах и, сливаясь друг с другом, приводят к суб- или тотальной алопеции. В последние годы появился термин «андрогенетическая» алопеция, которая характеризуется наличием очагов облысения в лобной и теменной областях преимущественно у мужчин.
Одним из основных составляющих комплексного лечения очаговой (гнездной) алопеции является местное УФ облучение очагов облысения. Обычно используют УФ облучатели, дающие интегральное излучение (400–180 нм) с максимумом спектра в области «В» («ОРК-21 М», «ОКН-11»).
При единичных очагах алопеции раздвигают волосы и облучают лишь участки облысения. При наличии множественных очагов или при диффузной алопеции бреют голову и облучают всю ее волосистую часть, разделив на 4 поля: 2 височных (левое и правое), теменное, начиная с линии роста волос на лбу, и затылочное. Ежедневно облучают 2 поля, не превышающих по площади 300–400см2. Обычно применяют эритемные дозы УФ-излучения (2–3 биодозы), увеличивая дозу при каждом последующем облучении на 25–50%. Каждый пораженный участок головы облучают 3–4 раза с интервалами между процедурами в 2–3 дня. Эритемотерапия расширяет сосуды, улучшает регионарное кровообращение, стимулирует рост волос, снижает избыточную секрецию сальных желез, снимает зуд в области волосистой части головы, нормализует нервную и сосудистую трофику, витаминный и минеральный обмен веществ, оказывает общее стимулирующее действие. При облучениях головы необходимо закрывать кожу лица, шеи, груди и спины, а глаза защищать темными очками.
Результаты лечения значительно улучшаются при воздействии излучения от УФ-облучателей селективного спектра в области А (400–320нм) в сочетании с наружным применением фотосенсибилизирующих средств в виде мазей (0,1% 8-метоксипсораленовой, 0,1% пувалена и др.), эмульсий или спиртовых растворов псоралена (0,1%) и бероксана (0,5%), бергамотового масла (10%), меладинина и др. В качестве ДУФ-облучателей используют отечественные модели для облучения головы «ОУГ-1», портативные приборы «ОУН-1» или любые импортные установки для локального загарного действия. При отсутствии ДУФ-облучателей можно применять источники комбинированного селективного спектра (ДУФ + СУФ) или любые приборы, дающие интегральное УФ-излучение («ОКН-11 М»).
Фотосенсибилизирующие средства наносят тонким слоем на очаги облысения за 30мин. или 1ч до облучения, которое осуществляют с расстояния 15–20см (иногда 50см) от облучателя.
Учитывая применение лекарственных препаратов, повышающих чувствительность кожи к УФ-излучению, облучение ДУФ-источниками начинают с небольших субэритемных доз (½ биодозы или меньше) с их постепенным увеличением через 1–2 дня, доходя в конце курса лечения до 4–5 биодоз. При этом обязательно определение индивидуальной биодозы.
Наиболее осторожное дозирование рекомендуется при использовании УФ-облучателей интегрального или комбинированного селективного (ДУФ + СУФ) спектра. В последних случаях ФХТ проводят с назначением минимальных субэритемных доз (1/8–1/4 биодозы), с постепенным их увеличением через 1–2 дня на первоначальную дозу, доходя до 3–4 биодоз. Необходимо учесть, что интегральное УФ-излучение оказывает на кожу более мощное действие, которое проявляется выраженной эритемной реакцией и даже явлениями дерматита. Во избежание этих осложнений интегральное УФ-облучение в сочетании с фотосенсибилизирующими средствами целесообразно проводить в осенний или ранний зимний период, когда сезонная чувствительность кожи к УФ-лучам значительно снижена.
При ФХТ дозирование облучений может осуществляться по интенсивности энергии. Первоначальные воздействия рекомендуется проводить дозами 15–25кДж/м2, увеличивая их через каждые 2–3 процедуры на 15кДж/м2 и доходя в конце курсового применения до 100–150кДж/м2. При использовании ряда УФ-облучателей для проведения ФХТ интенсивность энергии пересчитана на время воздействия и дана в минутах. Курс лечения при ФХТ составляет 15–20–25 процедур. При очаговой (гнездной) алопеции достаточно проведения 1–2 курсов лечения. При обширных повреждениях, субтотальном или тотальном облысении необходимо назначение 4–6 курсов. Повторные курсы облучений проводят не ранее чем через 1,5–2мес. Лечебный эффект нередко наблюдается после первого или в начале второго курса лечения, когда в очагах облысения появляются пушковые волосы или отдельные длинные волосы темного цвета. Если после 2 курсов ФХТ никаких изменений в области очагов облысения не отмечается, то данное лечение следует прекратить из-за его неэффективности.
В интервалах между локальными курсовыми воздействиями целесообразно проведение общих УФ-облучений по общей схеме, оказывающих общеукрепляющее, закаливающее действие, улучшающих витаминный баланс, обмен веществ и процессы иммунитета. Повышение терапевтического эффекта достигается также облучением воротниковой зоны (сегменты С4-Тh2) минимальными, постепенно возрастающими эритемными дозами: 1–1,5 биодозы + ½–¾ биодозы до 2–3 биодоз.
Обычно воздействуют на 4 зоны: 2 поля сзади в надлопаточной области с правой и левой стороны от позвоночника и 2 поля справа и слева в над- и подключичной зоне. Поочередно каждый день облучают по одному полю указанными дозами. Курс лечения составляет 8–12 облучений. Облучение воротниковой зоны оказывает выраженное нервно-рефлекторное действие на кожно-мышечные структуры головы. Интенсификация обменных процессов и кровообращения в этой зоне улучшает сосудистую и нервную трофику волосяных фолликулов, активизируя митотическую активность клеток их матрикса и нормализуя фазы роста волос.
Источник
Красивые, густые волосы – вот о чем мечтают многие жители планеты. К сожалению, есть болезни, причины которых до сих пор не выявлены. Одна из таких – гнездовая алопеция. Люди, страдающие этим недугом, зачастую вынуждены носить парик либо прибегнуть к всевозможным способам скрыть участки облысения.
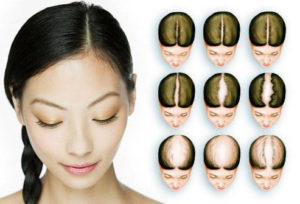 Почему участки? спросите вы. Ответ на этот вопрос таков: гнездовая алопеция – это потеря густоты волос, с последующим частичным облысением. То есть, волосы выпадают не по всей голове, а локально.
Почему участки? спросите вы. Ответ на этот вопрос таков: гнездовая алопеция – это потеря густоты волос, с последующим частичным облысением. То есть, волосы выпадают не по всей голове, а локально.
Заболевание очень часто встречается у представителей мужского пола, реже – у женщин. Но бывают случаи, когда болезнь поражает детей.
Как говорилось выше, этиология недуга до этого времени не установлена. Есть только предположения, и выглядят они вот так: гнездовую алопецию провоцирует аутоимунное нарушение волосяной луковицы, что влечет за собой повреждение рецепции сосочка фолликула.
На сегодняшний день, специалистами в области медицины проверено много средств, против этой весьма негативной проблемы. Мало какие из них являются высокоэффективными. В данной статье мы поговорим об одном способе лечения алопеции, который отличается хорошей результативностью – это ультрафиолет.
Применение ультрафиолета при гнездовой алопеции
Комплексное лечение описываемой болезни подразумевает местное ультрафиолетовое облучение всех существующих очагов облысени.
Самыми распространенными для таких целей приборами являются УФ облучатели, которые могут оказывать интегральное излучение (от 400 до 180 нм).
Особенности лечения ультрафиолетом
Процедуры выполняются в зависимости от состояния и стадии болезни:
- Если очаги гнездовой алопеции единичны. Облучение осуществляется только на тех участках, где есть лысины. Делается это методом раздвигания волос и направления облучателя на участок;
- Если участков с облысениями достаточно много. Все волосы сбриваются. Область головы, где предусмотрен рост волос, делится на 4 части: височные (2 части), теменная, затылочная. Каждый день следует проводить процедуру на 2-х полях. При этом они не должны превышать площадь – более чем на 400 сантиметров квадратных;
Лечение с применением ультрафиолетового облучателя по-другому называют как эритемотерапия.
Положительное действие эритемотерапии при облысении данного типа:
— Расширяет сосуды;
— Влияет на нормализацию кровообращения в области роста волос;
— Оказывает стимулирующее действие, вызывающее рост волос;
— Действует на выработку сальных желез, уменьшая их выделение;
— Избавляет от неприятного зуда в той области, где еще остались волосы;
— Приводит в норму нервную систему и благотворно действует на сосудистую трофику;
— Налаживает обмены веществ: витаминный и минеральный.
Наибольшая эффективность зафиксирована при сочетании двух лечебных средств: УФ облучатель селективного спектра в области А и наружное применение фотосенсибилизирующих мазей. Кроме мазей можно использовать спиртовые растворы псоралена и бероксана, бергамотовое масло, и других эмульсий.
Способ применения фотосенсибилизирующих средств:
Если применяются мази, то наносить их следует очень тонким слоем на места облысений. Делать это необходимо, соблюдая интервал времени между нанесением и предполагаемым облучением (около часа).
Предполагаемый курс лечения УФ равен 25 процедурам. Опять же зависит от состояния больного и тяжести самого заболевания. Если облысение очаговое – необходимо пройти как минимум 2 курса, делая между ними перерыв в один месяц.
Когда и каким образом становится заметен эффект от лечения УФ
В большинстве случаев, люди, прошедшие всего один курс терапии замечают результат. Пусть не большой, зато видимый.
Первый признак наступившего эффекта – появление пушкового волоса на частях облысения. У некоторых людей, страдающих этим недугом, вырастают длинные волосы, следует отметить – одиночные, которые обладают темным оттенком. Их трудно не заметить.
В интервалах, которые соблюдаются между курсами локального лечения болезни, будет целесообразным осуществление процедур по облучению в общем виде. Что это значит? УФ облучение по общей схеме. Когда в терапии участвует не только зона головы, но и другие: воротниковая зона, надлопаточная область, подключичная зона.
Как это действует?
Эффект от этого только усиливается. Процедуры оказывают общеукрепляющее действие на весь организм, подверженный гнездовой алопеции, а также происходит укрепление иммунитета.
В основном, воздействие оказывают на 4 зоны: 2 части в области под лопатками (сзади), в области позвоночника справа и слева и 2 части в подключичной зоне, также справа и слева.
Облучение необходимо делать ежедневно, задействуя по одной зоне. Рекомендованный курс такого лечения – от 8 до 12 облучений.

Получается, что решение такой проблемы, как частичное облысение есть! А это значит, что современная медицина и технологии создают возможности быть здоровыми и красивыми! Главное – не упускать возможность, а действовать правильно и целенаправленно, следуя всем рекомендациям и наставлениям своего лечащего врача.
Источник
Себорея (seborrhea) характеризуется повышенным выделением кожного сала, которое, как правило, имеет измененный по сравнению с нормой химический состав.
Заболевание связано с гиперфункцией сальных желез, обусловленной различными факторами – нарушением функционирования ряда желез внутренней секреции (гипофиза, щитовидной железы, коры надпочечников и др.), вегетативных отделов нервной системы, органов пищеварения. Важную роль в этиопатегенезе себореи играет дисфункция эндокринно-полового аппарата с выделением чрезмерного количества андрогенов. Заболевание часто возникает в период полового созревания.
Различают сухую и жирную себорею. При сухой себорее кожное сало отличается тугоплавкостью, в связи с чем на волосистой части головы появляются сухие чешуйки в виде перхоти, а кожа лица становится сухой, легко шелушится. При жирной себорее выделяется большое количество кожного сала жидкой или густой консистенции. При этой форме заболевания устья сальных желез и волосяных фолликулов расширены, поверхность кожи приобретает маслянистый вид из-за растекающегося жидкого сала, волосы на голове становятся сальными, склеиваются и редеют. В устье волоса и выходного отверстия сальной железы образуются сальные пробки – комедоны, имеющие из-за роговых чешуек и пыли вид черных точек. При жирной себорее, особенно в области лица, кожа становится шероховатой, эритематозной, с расширенными порами, напоминая апельсиновую корку.
В качестве осложнения при жирной себорее на коже лица, шеи, верхних частях спины и груди, богатой сальными железами, образуются обыкновенные угри (acne vulgaris) – воспалительные узелки с гнойничком в центре, возникающие вокруг комедонов. При их вскрытии выделяется гной, затем образуется корка – инфильтрат – рубец. Образование большого количества угрей, ощелачивание кожной поверхности приводит к размножению гнойной микрофлоры, фолликулярному гиперкератозу, что является причиной возникновения угревой сыпи и воспалительных инфильтратов, которые сливаются друг с другом, уплотняются, превращаясь в индуративные или абсцедирующие образования.
УФ-облучение применяют при жирной себорее, угревой сыпи и воспалительных инфильтратах. При сухой себорее УФ-излучение не дает достаточно выраженного терапевтического эффекта. При жирной себорее назначают методику общего или местного УФ-облучения в зависимости от клинической картины заболевания.
Обязательно определение индивидуальной биодозы.
При жирной себорее, а также при угревой сыпи, поражающей значительные площади кожной поверхности, большое значение имеет применение общего УФ-облучения с использованием источников, дающих интегральный или комбинированный селективный (ДУФ + СУФ) спектры излучения.
Чаще всего применяют основную схему общего УФ-облучения, начиная их с ‘¼ биодозы и прибавляя по ¼ биодозы, доходя в конце курса лечения до 3,0–3,5 биодоз. Курс лечения составляет 19–20 ежедневных сеансов облучения. У относительно крепких, молодых людей можно использовать ускоренную схему общего УФ-облучения, при которой воздействия начинают с ½ биодозы, прибавляя в последующем ту же дозу и доходя в конце лечения до 4,0–4,5биодоз. При этом курс лечения укорачивается, составляя 14–15 дней.
При себорее и угревой сыпи, поражающих преимущественно верхнюю часть груди и спины, переднюю и заднюю поверхность шеи, облучают интегральным или ДУФ+СУФ-излучением верхнюю половину туловища. Учитывая различную регио-нарную чувствительность к УФ-излучению этих участков тела, переднюю поверх-ность шеи и груди облучают, начиная с ¼ биодозы и доходя до 3,0 биодоз. Менее чувствительные области спины и задней поверхности шеи подвергаются воздействию большей дозы излучения – с ½ биодозы до 4,0–4,5 биодоз. Курс лечения составляет 8–10–12 сеансов облучения.
При наличии угревой сыпи, осложненной стафилококковой инфекцией и воспалительным инфильтратом на ограниченном участке кожи, эффективно при-менение местного УФ-излучения (источники «ОКН-11 М», «ЭОД-10» и др.) на очаг поражения эритемной дозой 2–3 биодозы. Место заболевания облучают 3–4 раза с интервалом в 2–3 дня с увеличением на 50% дозы каждого последующего облучения. Указанная методика оказывает выраженное рассасывающее, бактерио-статическое, кератолитическое действие. При наличии очага поражения на одной половине лица облучают той же дозой и вторую (непораженную) половину, исходя из косметических соображений.
При систематическом многолетнем появлении угревой сыпи, воспалитель-ных инфильтратов, нагноений применение обычной методики УФ-облучения может быть неэффективным. В подобных случаях целесообразно использовать фотохимиотерапию (ФХТ) сенсибилизирующими лекарственными веществами: 0,1–1% раствором пувалена; 0,1% раствором псоралена или 0,5% раствором бероксана, которые наносят тонким слоем на очаг поражения за 20–30мин. или за 1 ч до облучения. Смазанные фотосенсибилизирующими лекарственными препаратами пораженные участки кожи облучают селективным ДУФ-излучением (ПУВА-терапия). При угревой сыпи и ее осложнениях, поражающих большие площади тела, можно использовать установки для ПУВА-терапии, в том числе отечественные облучатели «УУД-1-А» для общих облучений. Первое облучение проводят в течение 30 секунд, увеличивая через 2 процедуры дозу на 30 секунд и доводя ее в конце лечения до 4–5 мин. Курс лечения состоит из достаточно большого количества процедур (10–15), проводимых через день.
Если угри, инфильтраты занимают небольшие участки тела, целесообразно применять ДУФ-облучатели для местных воздействий: модели «ОУН-1», «ОУГ-1», «ОУК-1» или любой импортный облучатель, предназначенный для загара лица, шеи, зоны декольте. Участки кожи, смазанные фотосенсибилизирующими мазями или растворами, облучают с помощью указанных ДУФ-облучателей с расстояния чаще всего в 50см.
Дозируют облучение с помощью биодозиметра, начиная с 0,5 биодозы (0,5Дж/см2), постепенно увеличивая интенсивность воздействия до 4–5 биодоз.
Источник
