У ребенка температура и желтизна кожи

В медицинской практике нередко пациент обращается с жалобой на специфический цвет кожных покровов. Особенно часто паникуют родители, когда наблюдают желтый цвет кожи у годовалого ребенка.
На самом деле изменение пигментации может указывать на различные явные и скрытые заболевания внутренних органов, опасные для здоровья и жизни, поэтому важно своевременно обратиться за помощью к семейному врачу или функциональному диагносту.
Причины патологии и симптомы
Чаще всего такая клиническая картина отмечается при нарушении работы печени – недостаточность, желтуха, острая алкогольная или лекарственная интоксикация, цирроз, гепатит С в острой и хронической форме и т. д. Также желтеет эпидермис и в случае появления доброкачественных (кисты, аденомы) или злокачественных (карциномы и т. д.) опухолей органа. Симптом отмечается при паразитарной инвазии печени, синдроме Жильбера и т. д.
К другим причинам патологии относят следующие.
- Заболевания или непроходимость желчевыводящих путей.
- Нарушения работы кровеносной системы, гемостаза. Массовые кровоизлияния (внутренние и внешние), необходимость переливания крови.
-
 Тяжелые внутренние повреждения органов в результате травм или сдавливания, других механических повреждений.
Тяжелые внутренние повреждения органов в результате травм или сдавливания, других механических повреждений. - Нарушение обмена жиров. Об изменении концентрации холестерина в организме свидетельствует бледный желтый цвет кожи вокруг глаз, а также отметины на радужке.
- Недавно проведенные серьезные операции.
- Массовые ожоги.
- Наличие вредных привычек (продолжительное курение или жевание табака, алкоголизм, токсикомания).
- Работа на вредном производстве (преимущественно в закрытых химических лабораториях без свободного доступа воздуха).
- Неграмотный рацион, что приводит к нарушению усвояемости некоторых продуктов в организме. Избыток в недельном меню сладких продуктов, простых углеводов, сухой пищи, каротинсодержащих ингредиентов (морковь, апельсины и т. д.). Приправы вроде тмина, а также пищевые кислоты (уксус) могут привести к скоплению паров желчи в кровяном русле.
- Онкологические процессы (во время рака желтизна на лице сопровождается «восковой» структурой).
- Повышенное производство йодированных гормонов щитовидки, что приводит к насыщенному оранжевому оттенку эпидермиса. Процесс сопровождает накопление бета-каротина в слое подкожной жировой клетчатки.
- Физиологическая желтуха. Как правило, характерна для новорожденных на первых неделях жизни. Если желтый цвет кожи у месячного ребенка не бледнеет, то необходимо срочно обратиться к педиатру.
Основные признаки
 Итак, пожелтение эпидермиса связано с синтезом особого пигмента плазмы – билирубина. Он высвобождается в процессе распада гемоглобина эритроцитов и в норме выводится вместе с калом. Если по причине патологий (болезни печени, желчного пузыря, онкологии и т. д.) пигмент начинает накапливаться, то желтеют определенные участки тела: кутикулы вокруг ногтей, веки под глазами, конечности. При серьезных осложнениях (например, недостаточность или отказ почки) желтушность распространяется на белки глазного яблока, язык, ладони. Урина у пациента также начинает темнеть (оттенок нефильтрованного пива).
Итак, пожелтение эпидермиса связано с синтезом особого пигмента плазмы – билирубина. Он высвобождается в процессе распада гемоглобина эритроцитов и в норме выводится вместе с калом. Если по причине патологий (болезни печени, желчного пузыря, онкологии и т. д.) пигмент начинает накапливаться, то желтеют определенные участки тела: кутикулы вокруг ногтей, веки под глазами, конечности. При серьезных осложнениях (например, недостаточность или отказ почки) желтушность распространяется на белки глазного яблока, язык, ладони. Урина у пациента также начинает темнеть (оттенок нефильтрованного пива).
Желтизна кожных поверхностей может быть связана с повышенным каротином. При этом начинают желтеть руки, зона век и вокруг рта. Такое нередко наблюдается у пациентов после апельсиновой или морковной диеты, а также после приема некоторых препаратов с побочным эффектом.
Что делать?
Терапия желтого цвета кожи начинается с достоверного определения причины патологии. Для постановки диагноза терапевт распределит вас к эндокринологу, гематологу, гепатологу, онкологу или гастроэнтерологу.
 При заболеваниях печени или желчного пузыря назначается комплексная консервативная терапия согласно симптоматике. Она направлена на поддержание нормального функционирования органов. Может включать применение НПВС, стероидов, гистаминов, антибиотиков, противовирусных лекарств, гепатопротекторов и т. д. Физиотерапевт также может назначить фототерапию, плазмаферез. Механическую желтуху лечат хирургически – эндоскопической папиллосфинктеротомией. При онкологии проводят паллиативные манипуляцию, снижающие уровень холестаза.
При заболеваниях печени или желчного пузыря назначается комплексная консервативная терапия согласно симптоматике. Она направлена на поддержание нормального функционирования органов. Может включать применение НПВС, стероидов, гистаминов, антибиотиков, противовирусных лекарств, гепатопротекторов и т. д. Физиотерапевт также может назначить фототерапию, плазмаферез. Механическую желтуху лечат хирургически – эндоскопической папиллосфинктеротомией. При онкологии проводят паллиативные манипуляцию, снижающие уровень холестаза.
Физиологическое пожелтение эпидермиса у новорожденных лечится с помощью фототерапии – флюоресцентная лампа разрушает пигмент билирубин и способствует его выведению из организма.
При нарушении работы других внутренних органов (кроветворных, эндокринных и т. д.) применяется симптоматическое лечение согласно клинической картине.
Желтуха – явление нешуточное, которое может свидетельствовать о крайне опасных состояниях для организма и привести к необходимости трансплантации печени. Важно обратиться в больницу сразу после того, как обнаружили изменение оттенка кожных покровов.
Источник
Одним из важных показателей здоровья ребенка является его кожа и ее цвет, здоровая кожа имеет равномерную окраску, бледно-розовый цвет и, в зависимости от температуры, за счет расширения кожных покровов, может менять свою окраску от бледной до достаточно яркой, почти красной. Цвет кожи у детей зависит от многих внешних и внутренних факторов, и зачастую очень сильно зависит от состояния здоровья. Опытный врач и наблюдательная мама по цвету кожи малыша могу заподозрить многие заболевания и проблемы в самочувствии. Поэтому, на цвет кожных покровов при осмотре обращают внимание прежде всего, и затем это отмечают в карточке. Но какие изменения цвета кожи должны вас беспокоить более всего? На что нужно обращать внимание?
Если кожа бледная?
Цвет кожи существенно зависит от того, насколько активно кожа кровоснабжается благодаря сети мелких сосудов (капилляров). Цвет в нормальных условиях зависит от строения кожи у каждого малыша, а также от физической нагрузки и температуры окружающей среды. В условия жаркой погоды кожа может краснеть за счет расширения кожных покровов, а при прохладной погоде может быть централизация кровообращения в область внутренних органов. Кроме того, кожа обычно бледнеет при понижении давления крови и уменьшения ее количества в области мелких кожных капилляров.
Зачастую достаточно выраженная бледность кожи возникает у детей при железодефицитной и других видах анемии, при отеках кожи и при нарушении кровообращения с проблемами кровенаполнения мелких кожных сосудов. Нарушение микроциркуляции крови в мелких сосудах может возникать при сердечной недостаточности или повреждении сердца такими болезнями как дифтерия, пневмония, при пороках сердца или при поражении самого сердца инфекциями (эндокардит или миокардит). Также бледность кожи может возникать при болезнях почек, например, гломерулонефрите, а также при шоке и коллапсе (резкое падение давления почти до нуля), при сильном страхе, боли или замерзании.
Распространённая на все тело бледность кожных покровов может указать на анемию (пониженный гемоглобин крови), что может быть из-за нарушений в образовании эритроцитов из-за дефицита железа или других веществ, из-за нарушения синтеза эритроцитов костным мозгом (апластическая форма анемии), при избыточном разрушении эритроцитов из-за гемолиза, при остром кровотечении или при хронических небольших потерях крови, при пороках развития со стороны самого гемоглобина. При такой анемии кожа восковой бледности, с легкой желтизной, могут быть и другие признаки дефицита гемоглобина, проблемы с ногтями и волосами.
Кожа ребенка может быть бледной из-за утолщения ее верхних слоев, что не дает просвечивать капиллярам. Такое состояние может возникнуть при отеках с резким снижением количества белков во время гломерулонефрита, при нефротическом синдроме, при поражении кишечника и нарушении всасывания им питательных веществ, при сильных ожогах. Также бледность кожи из-за отечности может проявиться при гипотиреозе, пониженной функции щитовидной железы или при дефиците витамина А. В редких случаях бледность кожи обусловлена наследственным утолщением кожи или ожирением. Важно уметь отличить бледность на коже при анемиях (из-за снижения уровня гемоглобина или эритроцитов) от бледности, которая возникает при спазмах сосудов. В этом случае нужно посмотреть на область слизистых оболочек – десен или щек. При анемии они тоже очень бледные, при спазме сосудов – розовые.
В особых случаях бледность может иметь специфические оттенки – желтоватый при гемолизе, разрушении кровяных клеток, восковидный при нарушении синтеза клеток крови в костном мозге, при инфекциях и поражении сердца бледность может иметь оттенок кожи «кофе с молоком», при гнойном поражении органов бледность может быть от землисто-серой до зеленоватой при обезвоживании и токсикозе. Особенная форма бледности может возникать при дефиците в коже пигмента меланина при особом заболевании – фенилкетонурии или при альбинизме, тогда у ребенка будут еще и бесцветными ногти, волосы и брови с ресницами.
Если кожа имеет желтый оттенок?
Иногда цвет кожи ребенка приобретает различные оттенки желтого – от почти оранжевого, охряного до желто-зеленого, оливкового. Не всегда желтизна кожи означает то, что у ребенка желтуха, желтизна может возникать даже у здоровых детей – это так называемая «каротиновая желтуха», при употреблении большого количества продуктов желтого цвета (морковь, тыква). Тогда прокрашиваются кончик носа, стопы, ладошки, но это не опасно и лечения не требует. Но часто желтушная кожа – это признак серьезных патологий – так, при гемолитических процессах, когда эритроциты активно разрушаются в кровяном русле, возникает желтизна лимонного цвета, при желтухе, вызванной нарушением оттока желчи из печени (механические желтухи), кожа становится светло-оливкового цвета. При инфекционных и токсических желтухах с поражением самой ткани печени и накоплением в коже гемоглобина, возникает оранжево-желтый оттенок кожи. При этом желтизна будет не только на коже, но и на слизистых рта, в области склер глаз, а также наблюдаются проявления со стороны внутренних органов.
Если кожа синеет?
Синева кожи или цианоз, это окраска кожи от голубоватого до сливового и почти темно-вишневого цветов, при этом могут синеть как кожа, так и слизистые оболочки. При цианозе происходит застой крови в области венозной сети с затруднением оттока ее от периферических сосудов. Цианоз кожи видно на глаз, если количество кислорода в крови снижается ниже, чем на 15% от необходимого. Выраженность синюшности зависит от количества капилляров под кожей, от толщины кожи и количества пигмента в коже (степени загорелости). У детей синюшность может быть двух видов – локальный (регионарный), на отдельных участках тела и тотальный.
При локальном или регионаром цианозе синева может быть периоральной, расположенной вокруг рта, около носогубного треугольника, а также на кончике носа, в области мочек ушей, на губах, на языке, в области стоп или кистей ребенка. Обычно цианоз выявляется у детей с проблемами дыхания и сердца с сосудами. Если проблемы связаны с легкими, цианоз может возникать в результате того, что кровь плохо насыщается кислородом при прохождении через дыхательную систему. Это заболевание часто бывает при врожденных пороках сердца – тогда кровь венозная и артериальная частично смешивается в сердце, и в таком виде попадает в сосуды.
Синюшность в области лица, рук и ног может возникать в результате застоя крови в области вен из-за низкого давления, а также из-за недостатка кислорода в воздухе. Тогда венозная кровь застаивается в области конечностей и мелких сосудов кожи, насыщается углекислотой и приобретает темный цвет, она просвечивает через кожу и дает синеватый оттенок. По виду цианоза можно определить заболевание, особенно если это пороки сердца, обычно из-за особенностей кровообращения синева возникает в определенных отделах тела.
Также цианоз может возникать в результате нарушения оттока крови от конечностей при наложении тугих повязок – тогда венозная кровь плохо оттекает от конечности и возникает отечность и синева. Это бывает при гипсовании, при наложении давящих повязок.
Если кожа пятнистая, мраморная?
Отдельным вариантом нарушения кровообращения в коже может быть мраморность – чередование участков бледности с участками легкого посинения кожи. Это возникает в результате сбоев в работе нервной системы, регулирующей сосудистый тонус капилляров. При этом часть капилляров остается открытыми и даже расширенными, а часть – спазмируется, и отсюда на коже возникает подобный оттенок. Бывает у детей с поражениями нервной системы в родах и гипоксией, при явлениях вегетативной дисфункции, при эндокринных нарушениях. Чаще всего сочетается с гипергидрозом (повышенной потливостью) и похолоданием участков кожи. Для младенцев первых двух-трех месяцев жизни является вариантом нормы при условии того, что никаких других отклонений в здоровье нет, по мере адаптации к внеутробной жизни мраморность постепенно исчезает.
Если кожа краснеет?
Краснота кожи или ее гиперемия, как это называют врачи, может быть физиологической и патологической. Обычно кожа краснеет от повышения температуры, при понижении температуры, при активных физических нагрузках, возбуждении ребенка, плаче и крике. Кожа может краснеть в местах трения и раздражения, носит быстропроходящий характер и не приносит вреда. Патологическая краснота возникает при лихорадке, при увеличении количества эритроцитов в крови при ее сгущении, при отравлениях спиртом или медикаментами, при аллергии и токсическом раздражении кожи, при ожогах в первой стадии.
Участки ограниченной красноты на лице могут быть признаком инфекционных заболеваний (скарлатина), системной волчанки, при воспалении в результате воздействия солнца или других веществ. Обычно краснота кожи сопровождает воспалительные процессы, раны или формирующиеся абсцессы.
Источник
Желтуха у детей — это не обособленное заболевание, а тревожный сигнал о сбое в работе детского организма. Чтобы понимать, как действовать при желтушном синдроме, стоит разобраться в причинах, симптомах проявления желтухи и формах её патологии.

Заболевание может развиться как у новорожденных детей, так и у ребенка в 7, 10 и даже 15 лет. Именно поэтому родителям важно знать об особенностях данного заболевания.
Что такое желтуха
Проявление желтушного синдрома обусловлено повышенным содержанием в крови билирубина — пигмента желчи, образованного в процессе распада гемоглобина. Когда ребёнок здоров, «жёлтые» клетки накапливаются в его пищеварительном тракте и постепенно выводятся из организма.
Однако сбои в функционировании некоторых систем провоцируют избыточное разрушение гемоглобина, замедленную переработку и вывод билирубина, как результат — пожелтение кожных покровов, склер глаз.
Формы и причины появления желтухи у детей
Выделяют 2 вида проявления желтушного синдрома: физиологический и патологический. Первый вид характерен исключительно для новорожденных. Спустя 2-4 дня после рождения кожа малыша приобретает желтоватый оттенок, который может сохраняться до двух недель.

Причина появления неонатальной желтухи: незрелость систем, отвечающих за обменные процессы в организме ребёнка. При внутриутробном развитии расщеплять билирубин помогал материнский организм. «Обезвреживание» желчного пигмента усложняется большой выработкой эритроцитов при развитии плода.
Активному проявлению физиологической желтухи способствуют следующие факторы:
- Неправильное питание беременной женщины;
- Курение будущей матери;
- Сахарный диабет, недостаток йода у беременной;
- Приём лекарственных препаратов.
Максимальный срок желтушного синдрома новорожденных — 3 недели. Если кожа за это время не приобрела естественную окраску, требуется врачебная помощь.

В любом другом возрасте желтизна тела считается патологией. В зависимости от причин развития синдрома различают три формы: надпечёночную, печёночную, подпечёночную. Название определяет точку сбоя в цепочке «выработка — распад — выведение билирубина».
Надпечёночная (гемолитическая). Причина появления — усиленное расщепление гемоглобина с выбросом в кровоток большого объёма билирубина. Желтушный синдром провоцируют сбои в кровеносной системе. Массовое преобразование эритроцитов наблюдается при токсическом воздействии лекарств, отравлении организма ребёнка свинцом, мышьяком, сероводородом или змеиным ядом.
Иногда такая желтуха развивается при малярии, сепсисе, эндокардите, злокачественных образованиях кроветворной системы, несовместимости донорского продукта или при заражении организма гельминтами.
Печёночная (паренхиматозная) желтуха — результат заболевания печени. Возможны различные поражения печёночных тканей:
- Вирусные гепатиты;
- Осложнение после мононуклеоза;
- Билиарный цирроз печени;
- Синдромы Криглера-Найяра, диагноз Жильбера-Мейленграхта;
- Непереносимость лекарств, токсическое воздействие химических соединений.
Деструктивное действие токсинов, вирусов приводит к разрушению клеток печени. Желчные пигменты из распавшихся гепатоцитов поступают в кровеносные и лимфатические сосуды.
Подпечёночная (механическая) желтуха. Возникает из-за частичной/полной закупорки желчных путей, которая осложняет отток билирубина. Механическим фактором являются: кисты, опухоли, абсцессы, камни. Интенсивность желтушного проявления определяется степенью обструкции.
В ситуациях, когда новообразование или камни полностью перекрывают проток, блокируется проходимость желчи к кишечнику. В желчевыводящих проходах наблюдается повышенное давление: продукты распада начинают просачиваться в кровь, окрашивая слизистые и кожу.
Существует так называемая каротиновая или «ложная желтуха». Изменение оттенка кожи наблюдается при употреблении большого количества оранжевых продуктов (морковь, тыква, апельсин), медикаментов или добавок, богатых каротином. Такая реакция организма нормальна и не требует лечения.

Симптомы желтухи у детей
Клиническая картина зависит от формы желтухи. Общий симптом для всех типов патологии — окрашивание слизистых, кожи в разные тона жёлтого цвета. Поражение самой печени дает жёлто-красный оттенок, гемолитическая желтуха сопровождается лимонным цветом тела, а при механическом сбое наблюдается жёлто-зелёная окраска.
Для желтухи у детей характерны и другие отклонения:
- Цвет кала. Печёночное поражение осветляет каловые массы; при гемолитической желтухе, наоборот, происходит окрашивание экскрементов в тёмно-бурый цвет. Затруднённый отток желчи при подпечёночной желтухе сопровождается полным обесцвечиванием кала.
- Изменение цвета мочи. Моча становится тёмно-коричневой. При заболевании печени цвет мочи напоминает пиво.
- Кожный зуд. Интенсивность зависит от типа поражения. Наиболее выражен при закупорке желчных путей — из-за сильного зуда у ребёнка появляется бессонница, без своевременного лечения возможно нервное истощение. При остальных формах кожный зуд умеренный.
- Отклонения в анализе крови. Картина меняется в зависимости от разновидности синдрома: печёночная недостаточность — снижение СОЭ, лейкоцитов; механическая желтуха — повышение СОЭ; лейкоцитоз, гемолитическая патология — ретикулоцитоз, анемия, увеличение СОЭ.
К перечисленным симптомам добавляются признаки главного заболевания. Вирусный гепатит проявляется тошнотой, асцитом, рвотой. Клиническая картина при камнях, новообразованиях в желчных протоках — быстрая потеря веса, ощущение колик, острых болей в подреберье справа.
Появление первых симптомов и жалоб — повод для незамедлительного обращения за помощью врача. Доктор осматривает ребёнка, выдаёт направление на анализы, для уточнения диагноза проводят УЗИ.
Желтуха у подростков
Вышеперечисленные симптомы могут встречаться и у подростков. В подростковом периоде могут встречаться гепатит типа А, типа В и гепатиты, не связанные с вирусной инфекцией типа А и типа В. Инфекционный мононуклеоз и вирусная цитомегалия также могут протекать с синдромом гепатита и повышением концентраций прямого и непрямого билирубина.
Подростков, у которых отмечается желтуха и гепатитоподобный синдром, необходимо обследовать на наличие болезни Вильсона, которую по клиническому течению очень трудно отличить от вирусного гепатита. Необходимые методы исследования включают в себя определение содержания в сыворотке крови церулоплазмина и меди в моче, вслед за которыми при наличии показаний производят биопсию печени для определения содержания в тканях меди.
Болезнь Вильсона, хотя она и редко встречается, следует всегда иметь в виду, поскольку она является угрожающим жизни состоянием, которое, однако, поддается лечению. У подростков, чаще девочек, внепеченочная обструкция желчных путей и желтуха могут возникать в результате образования кисты общего желчного протока.
Лечение желтухи у ребенка
Самостоятельное лечение желтушного синдрома недопустимо. Первый (основной) этап медпомощи оказывается в стационаре. Лечение направлено на устранение первичной болезни, повлекшей изменения в работе организма. Методика и выбор лекарств зависят от причины появления «желтизны».
Если основа патологического состояния — вирусный гепатит, то необходим приём противовирусных препаратов и лекарств, активизирующих иммунную систему. Механическая желтуха устраняется исключительно хирургическим путём.
Важно! При паренхиматозной желтухе существует вероятность кровотечения. Медлить с визитом к врачу опасно!

Маленьким пациентам в обязательном порядке приписывают ферменты и жирорастворимые витамины. Всем без исключения показана строгая диета с минимальным содержанием жиров. Из детского рациона на лечебный период и время восстановления необходимо исключить: соленья, шоколад, колбасные деликатесы, кислые ягоды, сдобу, яйца, мороженое, грибы.
Родители должны контролировать строгую диету ребёнка ещё 2-3 недели после проведения медикаментозной терапии. Жареное, жирная пища запрещены ещё 2 месяца.
Ежедневное меню малыша надо составить из низкокалорийных молочных продуктов, различных каш, овощей на пару, отварного мяса. Допустимы макаронные изделия, некрепкий чай и сок слабой концентрации.
Профилактика желтухи у детей
Распространённая причина желтухи в детском возрасте — заболевание малыша гепатитом. Своевременная вакцинация способна существенно снизить вероятность заражения и облегчить течение заболевания. Прививки против гепатита типа А и В включены в обязательный график вакцинации.
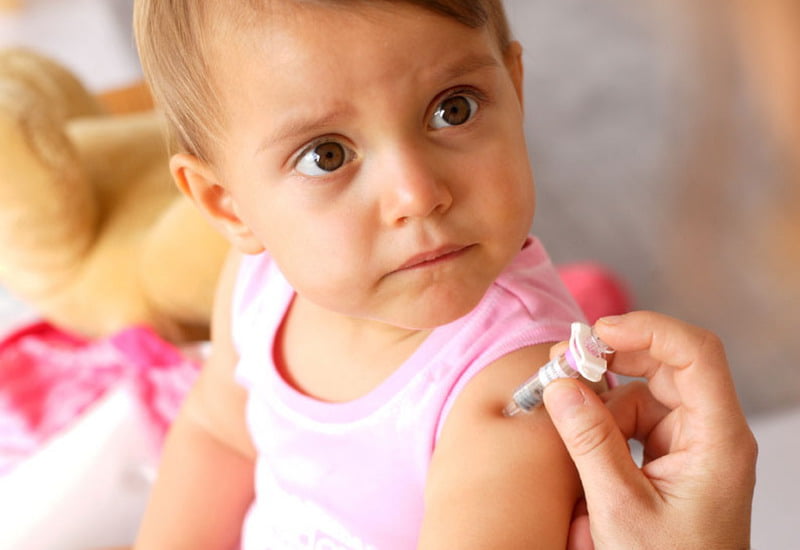
Гепатит А распространяется бытовым путём, и обычно проходит без тяжёлых осложнений. Заражение гепатитом В происходит через кровь, вирусная атака является причиной развития цирроза. Вакцинацию против вируса типа В проводят в роддоме.
Уменьшить риск заражения помогут обязательные меры, нацеленные на соблюдение личной гигиены. Ребенок должен пользоваться собственным полотенцем, зубной щёткой, обязательно мыть руки после туалета и перед приемом пищи. Овощи и фрукты всегда необходимо мыть.
Стоит скрупулезно относиться к выбору детского стоматолога, парикмахера и прочих специалистов, выполняющих манипуляции, связанные с телесным контактом. Обязательно следует исключать общение ребёнка с носителем заболевания.
Для повышения стойкости организма рекомендовано соблюдать дневной распорядок, организовать полноценный сон ребёнку, частые прогулки, обеспечить сбалансированный рацион питания.
Заболевания, сопровождающиеся пожелтением кожи, встречаются у детей разного возраста. В реальных причинах патологии поможет разобраться доктор. Поэтому не стоит заниматься самолечением и рисковать здоровьем малыша — при первых же симптомах желтухи надо обращаться в больницу.
Автор статьи врач-инфекционист, гепатолог
© 2019 – 2020. Все права защищены.
Источник
