Сосудистые образования кожи у ребенка
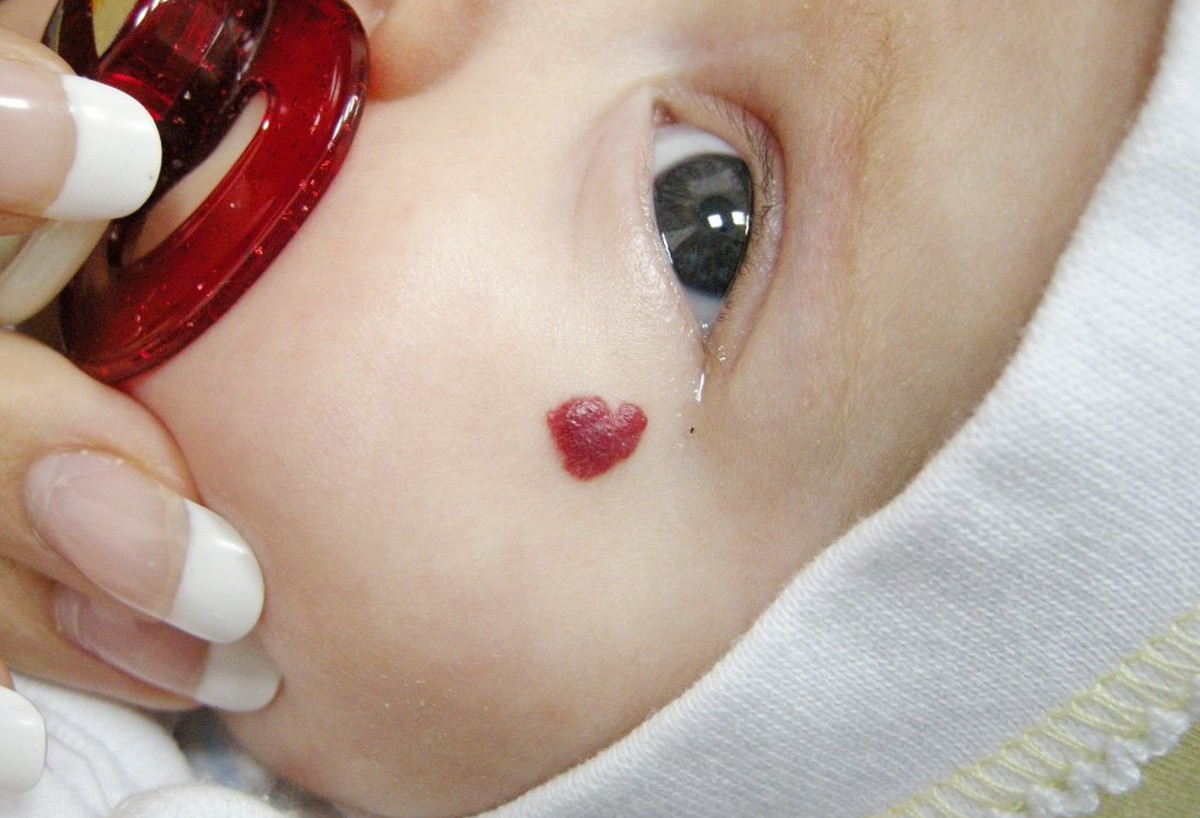

ÐожнÑе ÑоÑÑдиÑÑÑе обÑÐ°Ð·Ð¾Ð²Ð°Ð½Ð¸Ñ Ñ Ð´ÐµÑей можно ÑазделиÑÑ Ð½Ð° гемангиомÑ, вÑождÑннÑе опÑÑ Ð¾Ð»Ð¸, иÑÑиннÑе ÑоÑÑдиÑÑÑе опÑÑ Ð¾Ð»Ð¸ и ÑоÑÑдиÑÑÑе малÑÑоÑмаÑии — поÑоки ÑазвиÑÐ¸Ñ ÑоÑÑдов, коÑоÑÑе ÑаÑÐ¿Ð¾Ð»Ð¾Ð¶ÐµÐ½Ñ Ð² повеÑÑ Ð½Ð¾ÑÑнÑÑ ÑлоÑÑ ÐºÐ¾Ð¶Ð¸. СоÑÑдиÑÑÑе поÑÐ°Ð¶ÐµÐ½Ð¸Ñ ÐºÐ¾Ð¶Ð¸ Ð¿Ð¾Ñ Ð¾Ð¶Ð¸ клиниÑеÑки, но имеÑÑ ÑазнÑй Ñ Ð°ÑакÑÐµÑ ÑазвиÑиÑ, ÑоÑÑа и влиÑÐ½Ð¸Ñ Ð½Ð° Ñкани.
Ðожно вÑделиÑÑ Ð¸Ð½ÑанÑилÑнÑÑ Ð³ÐµÐ¼Ð°Ð½Ð³Ð¸Ð¾Ð¼Ñ, или Ð³ÐµÐ¼Ð°Ð½Ð³Ð¸Ð¾Ð¼Ñ Ð¼Ð»Ð°Ð´ÐµÐ½Ñев, и обÑазованиÑ, коÑоÑÑе ÑвлÑÑÑÑÑ Ð¿Ð¾Ñоком ÑазвиÑÐ¸Ñ ÑоÑÑдов вÑождÑнного Ñ Ð°ÑакÑеÑа, возникаÑÑие на ÑÑÐ°Ð¿Ð°Ñ Ð·Ð°ÐºÐ»Ð°Ð´ÐºÐ¸ Ð¼ÐµÐ·ÐµÐ½Ñ Ð¸Ð¼Ñ, когда пÑоиÑÑ Ð¾Ð´Ð¸Ñ Ð·Ð°ÐºÐ»Ð°Ð´ÐºÐ° ÑоÑÑдиÑÑой ÑиÑÑÐµÐ¼Ñ ÑебÑнка. ÐоÑледние ÑаÑпÑоÑÑÑаненÑ, но вÑÑÑеÑаÑÑÑÑ Ñеже, Ñем гемангиомÑ.
Ðемангиома опаÑна поÑенÑиалом ÑазвиÑÐ¸Ñ ÐºÐ°Ðº вÑиÑÑ, Ñак и вглÑбÑ. Ðногда она Ð¼Ð¾Ð¶ÐµÑ Ð²ÑаÑÑаÑÑ Ð² окÑÑжаÑÑие Ñкани.
Ðднако пÑи ÑоÑÑдиÑÑÑÑ Ð¼Ð°Ð»ÑÑоÑмаÑиÑÑ , коÑоÑÑе возникаÑÑ Ð»Ð¾ÐºÐ°Ð»Ñно на коже и ÑазвиваÑÑÑÑ Ð¿ÑопоÑÑионалÑно ÑоÑÑÑ ÑебÑнка, имееÑÑÑ ÑÑд ÑиндÑомов, ÑвÑзаннÑÑ Ñ Ð¿Ð¾Ñажением оÑганов и ÑиÑÑем, коÑоÑÑе аÑÑоÑииÑÐ¾Ð²Ð°Ð½Ñ Ñ ÑÑими обÑазованиÑми. ÐоÑÑÐ¾Ð¼Ñ Ð¾Ð½Ð¸ ÑÑебÑÑÑ Ð±Ð¾Ð»ÑÑего вниманиÑ. ÐÑли ÑоÑÑ Ð³ÐµÐ¼Ð°Ð½Ð³Ð¸Ð¾Ð¼Ñ Ð² ÑлÑÑае его акÑиваÑии можно оÑÑановиÑÑ, воздейÑÑвÑÑ Ð½Ð° нее и Ñем ÑамÑм пÑедоÑвÑаÑÐ°Ñ Ð´Ð°Ð»ÑнейÑее ÑазвиÑие, Ñо пÑи ÑоÑÑдиÑÑÑÑ Ð¼Ð°Ð»ÑÑоÑмаÑиÑÑ , ÑаÑположеннÑÑ Ð½Ð° оÑкÑÑÑом или закÑÑÑом ÑÑаÑÑке Ñела, они ÑдалÑÑÑÑÑ.
ÐÑедпоÑÑлки Ð²Ð¾Ð·Ð½Ð¸ÐºÐ½Ð¾Ð²ÐµÐ½Ð¸Ñ Ð³ÐµÐ¼Ð°Ð½Ð³Ð¸Ð¾Ð¼ и ÑоÑÑдиÑÑÑÑ Ð¼Ð°Ð»ÑÑоÑмаÑий
ÐÑÑÐ»ÐµÐ´Ð¾Ð²Ð°Ð½Ð¸Ñ Ð¿Ð¾Ð´ÑвеÑдили, ÑÑо гемангиома акÑивно ÑазвиваеÑÑÑ Ñ Ð½ÐµÐ·ÑелÑÑ Ð´ÐµÑей, Ñ ÐºÐ¾ÑоÑÑÑ Ð¿ÑиÑÑÑÑÑвÑÐµÑ Ð³Ð¸Ð¿Ð¾ÐºÑÐ¸Ñ Ð¿Ð»Ð¾Ð´Ð°. Ð ÑÑÐ¸Ñ ÑÑловиÑÑ Ð¿Ð¾ÑвлÑеÑÑÑ ÐºÐ¾Ð¼Ð¿ÐµÐ½ÑаÑоÑÐ½Ð°Ñ ÑеакÑÐ¸Ñ Ð¾Ñганизма Ñ Ð½Ð°ÑÑÑением кÑовоÑÐ½Ð°Ð±Ð¶ÐµÐ½Ð¸Ñ ÑÐµÑ Ð¸Ð»Ð¸ инÑÑ Ð¾Ñганов и Ñканей.
Ð Ñд иÑÑледоваÑелей ÑÑиÑаеÑ, ÑÑо ÑазвиÑие гемангиом ÑвÑзано Ñ Ð¾Ð¿ÑеделÑннÑм клÑÑевÑм геном.
ÐÑÑÑ ÑоÑÑдиÑÑÑй ÑакÑоÑа ÑоÑÑа, оÑвеÑÑÑвеннÑй за пÑолиÑеÑаÑÐ¸Ñ — Ñазмножение ÑÑÐ¸Ñ ÐºÑовеноÑнÑÑ ÑоÑÑдов. Также ÑÑа пÑоблема Ð¼Ð¾Ð¶ÐµÑ Ð±ÑÑÑ ÑвÑзана Ñ ÑеÑменÑом наÑÑÑÐµÐ½Ð¸Ñ Ð³Ð»Ñкозой.
Ð¤Ð°Ð·Ñ ÑазвиÑÐ¸Ñ Ð²ÑожденнÑÑ (инÑанÑилÑнÑÑ ) гемангиом
ÐÑÑÑ Ñаза пÑолиÑеÑаÑии, когда гемангиома бÑÑно ÑаÑÑÑÑ, и ÑоÑÑ Ð³ÐµÐ¼Ð°Ð½Ð³Ð¸Ð¾Ð¼Ñ Ð¾Ð¿ÐµÑÐµÐ¶Ð°ÐµÑ ÑоÑÑ ÑебÑнка.
ÐÑÑÑ Ñаза медленного ÑоÑÑа, пеÑÑиÑÑенÑии. Ð ÑÑÐ¾Ñ Ð¼Ð¾Ð¼ÐµÐ½Ñ Ð³ÐµÐ¼Ð°Ð½Ð³Ð¸Ð¾Ð¼Ð° ÑвелиÑиваеÑÑÑ Ð¿ÑопоÑÑионалÑно ÑоÑÑÑ ÑебÑнка.
СÑÑеÑÑвÑÐµÑ ÑпонÑÐ°Ð½Ð½Ð°Ñ Ð¸Ð½Ð²Ð¾Ð»ÑÑиÑ, ÑегÑеÑÑ, Ñо еÑÑÑ ÑÑÑеÑÑвÑÐµÑ ÑÑд Ñаз, пÑи коÑоÑÑÑ ÑпонÑанно, без вÑаÑебнÑÑ ÑÑилий, она иÑÑезаеÑ. Ðо на ÑегоднÑÑний Ð´ÐµÐ½Ñ Ð¿ÑогнозиÑоваÑÑ ÐµÐµ далÑнейÑее ÑазвиÑие невозможно.
ÐÑедÑаÑположенноÑÑÑ Ðº гемангиоме
Ðемангиома — ÑÐ°Ð¼Ð°Ñ ÑаÑпÑоÑÑÑанÑÐ½Ð½Ð°Ñ Ð¾Ð¿ÑÑ Ð¾Ð»Ñ Ñ Ð´ÐµÑей пеÑвого года жизни. ÐекоÑоÑÑе иÑÑледоваÑели назÑваÑÑ Ð³ÐµÐ¼Ð°Ð½Ð³Ð¸Ð¾Ð¼Ñ Ð¾Ð¿ÑÑ Ð¾Ð»ÑÑ, а некоÑоÑÑе ÑÑиÑаÑÑ, ÑÑо ÑÑо гипеÑплазиÑ, Ñо еÑÑÑ ÑазÑаÑÑание ÑоÑÑдов. Ðемангиома — ÑаÑÑÐ°Ñ Ð¿Ð°ÑологиÑ, ÑоÑÑавлÑÐµÑ Ð¾ÐºÐ¾Ð»Ð¾ 7-8 % в ÑÑÑÑкÑÑÑе заболеваемоÑÑи.
Ðна Ð²Ð¾Ð·Ð½Ð¸ÐºÐ°ÐµÑ ÑÑÐ°Ð·Ñ Ð»Ð¸Ð±Ð¾ ÑеÑез две-ÑÑи недели поÑле ÑождениÑ.
ÐевоÑки в 2,5-3 Ñаза болÑÑе подвеÑÐ¶ÐµÐ½Ñ ÑÑÐ¾Ð¼Ñ Ð·Ð°Ð±Ð¾Ð»ÐµÐ²Ð°Ð½Ð¸Ñ, Ñем малÑÑики. ÐÑÑÑ Ð¿Ð¾Ð´ÑвеÑждение Ñого ÑакÑа, ÑÑо гемангиома ÑаÑпÑоÑÑÑанена Ñ Ð»Ð¸Ñ Ð¾Ð¿ÑеделÑннÑÑ Ð½Ð°ÑионалÑноÑÑей.
ÐокализаÑÐ¸Ñ Ð³ÐµÐ¼Ð°Ð½Ð³Ð¸Ð¾Ð¼
РазлиÑаÑÑ Ð¿Ð¾Ð²ÐµÑÑ Ð½Ð¾ÑÑнÑе гемангиомÑ, коÑоÑÑе ÑаÑположена на повеÑÑ Ð½Ð¾ÑÑи кожи, глÑбокие гемангиомÑ, коÑоÑÑе имеÑÑ ÐºÐ¾Ð¶Ð½ÑÑ Ð¸ подкожнÑÑ ÑаÑÑÑ, гемангиомÑ, коÑоÑÑе Ð½Ð°Ñ Ð¾Ð´ÑÑÑÑ Ð¿Ð¾Ð´ покÑовом кожи и гемангиомÑ, ÑаÑположеннÑе во внÑÑÑÐµÐ½Ð½Ð¸Ñ Ð¾ÑÐ³Ð°Ð½Ð°Ñ .
Ðо колиÑеÑÑÐ²Ñ ÑазлиÑаÑÑ ÐµÐ´Ð¸Ð½Ð¸ÑнÑе, множеÑÑвеннÑе, ÑегменÑаÑнÑе.
Ðаиболее ÑаÑÑÑе локализаÑии — облаÑÑи наиболÑÑего кÑовоÑнабжениÑ. ÐÑо голова, ÑеÑ, пÑомежноÑÑÑ. Реже, но вÑÑÑеÑаÑÑÑÑ Ð½Ð° закÑÑÑÑÑ ÑÑаÑÑÐºÐ°Ñ Ñела, где обÑÐ°Ð·Ð¾Ð²Ð°Ð½Ð¸Ñ Ð¿Ð¾Ð´Ð²ÐµÑÐ¶ÐµÐ½Ñ ÑамопÑоизволÑной ÑпонÑанной инволÑÑии.
ÐÑÑаÑи, гемангиома, коÑоÑÐ°Ñ Ð½Ð°Ñ Ð¾Ð´Ð¸ÑÑÑ Ð½Ð° лиÑе, ÑелÑÑÑной, околоÑÑной облаÑÑÑÑ , Ð¸Ð¼ÐµÐµÑ ÑенденÑÐ¸Ñ Ð±ÑÑÑÑого ÑоÑÑа.
СопÑÑÑÑвÑÑÑие пÑоблемÑ
ÐÑли обÑÐ°Ð·Ð¾Ð²Ð°Ð½Ð¸Ñ Ð»Ð¾ÐºÐ°Ð»Ð¸Ð·ÑÑÑÑÑ Ð² облаÑÑи века, можно полÑÑиÑÑ Ð¾ÑÑалÑмологиÑеÑкие пÑоблемÑ, поÑÐ¾Ð¼Ñ ÑÑо пÑоиÑÑ Ð¾Ð´Ð¸Ñ Ð¼ÐµÑ Ð°Ð½Ð¸ÑеÑкое давление веÑÑ Ð½ÐµÐ³Ð¾ или нижнего века. ÐÑли локализаÑÐ¸Ñ Ð² облаÑÑи наÑÑжного ÑÑ Ð°, возможно ÑÑнкÑионалÑное наÑÑÑение ÑлÑÑ Ð°. ÐÑи локализаÑии в ÑоÑовой полоÑÑи Ñакже могÑÑ Ð²Ð¾Ð·Ð½Ð¸ÐºÐ½ÑÑÑ Ð¿ÑоблемÑ.
ÐиагноÑÑика ÑоÑÑдиÑÑÑÑ Ð¸Ð·Ð¼ÐµÐ½ÐµÐ½Ð¸Ð¹ кожи Ñ Ð´ÐµÑей
ÐÑи налиÑии множеÑÑвеннÑÑ Ð¸Ð·Ð¾Ð»Ð¸ÑованнÑÑ Ð¸Ð»Ð¸ ÑегменÑаÑнÑÑ Ð³ÐµÐ¼Ð°Ð½Ð³Ð¸Ð¾Ð¼ Ð½ÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼Ð¾ пÑовеÑÑи ÑкÑининговое ÑлÑÑÑазвÑковое иÑÑледование внÑÑÑÐµÐ½Ð½Ð¸Ñ Ð¾Ñганов, Ñак как еÑÑÑ ÑиÑк поÑÐ°Ð¶ÐµÐ½Ð¸Ñ Ð²Ð½ÑÑÑÐµÐ½Ð½Ð¸Ñ Ð¾Ñганов. ÐогÑÑ Ð±ÑÑÑ Ð¿Ð¾ÑÐ°Ð¶ÐµÐ½Ñ Ð¿ÐµÑенÑ, ÑелезÑнка, киÑеÑник и Ñак далее.
ÐÑли гемангиома ÑаÑположена в облаÑÑи лиÑа, Ð½ÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼Ð¾ иÑклÑÑиÑÑ ÑиндÑом паÑологии задней ÑеÑепной Ñмки мозолиÑÑого Ñела, пеÑекÑÑÑÑнÑÑ Ð·ÑиÑелÑнÑÑ Ð½ÐµÑвов, Ñо еÑÑÑ Ð¿ÑовеÑÑи иÑÑледование на ÑопÑÑÑÑвÑÑÑие поÑоки. ÐÑли гемангиома ÑаÑположена в лÑмбоÑакÑалÑной облаÑÑи, или облаÑÑи поÑÑниÑÑ Ð½ÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼Ð¾, иÑклÑÑиÑÑ Ð¿Ð¾Ñоки Ñо ÑÑоÑÐ¾Ð½Ñ Ð¾Ñделов Ñпинного мозга. ÐезÑÑловно, Ð½ÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼Ð¾ пÑовеÑÑи опÑеделÑннÑй ÐºÐ¾Ð¼Ð¿Ð»ÐµÐºÑ Ð´Ð¸Ð°Ð³Ð½Ð¾ÑÑиÑеÑÐºÐ¸Ñ Ð¸ÑÑледований.
ÐÑжен клиниÑеÑкий оÑмоÑÑ Ð¸ ÑоÑодокÑменÑаÑÐ¸Ñ Ð²ÑÑвленнÑÑ Ð¾Ð±Ñазований Ð´Ð»Ñ Ñого, ÑÑÐ¾Ð±Ñ ÑÑавниваÑÑ Ð½Ð° ÑÑÐ°Ð¿Ð°Ñ Ð»ÐµÑениÑ. ÐÑи помоÑи видео — ÑлÑÑÑазвÑковой диагноÑÑики Ñ Ð´Ð¾Ð¿Ð¿Ð»ÐµÑогÑаÑией Ð½ÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼Ð¾ опÑеделиÑÑ, какой кÑовоÑок пÑеобладаеÑ, наÑколÑко глÑбоко Ð·Ð°Ð»ÐµÐ³Ð°ÐµÑ Ð¾Ð¿ÑÑ Ð¾Ð»Ñ. Ð ÑÑде ÑлÑÑаев Ð´Ð»Ñ Ð²ÑÑÑÐ½ÐµÐ½Ð¸Ñ Ð¿Ð¾ÑÐ°Ð¶ÐµÐ½Ð¸Ñ Ð²Ð½ÑÑÑÐµÐ½Ð½Ð¸Ñ Ð¾Ñганов ÑÑебÑеÑÑÑ Ð¿Ñоведение ÐРТ, ÐТ.
ÐеÑение гемангиом
ÐÑли гемангиома Ð¸Ð¼ÐµÐµÑ Ð¿Ð¾ÑенÑиал акÑиваÑии ÑоÑÑа, Ñо лÑÑÑе оÑÑановиÑÑ ÑÑÐ¾Ñ ÑоÑÑ Ð¸ ÑазÑÑÑиÑÑ Ð¾Ð±Ñазование в ÑÐ¾Ñ Ð¼Ð¾Ð¼ÐµÐ½Ñ, когда она ÑолÑко поÑвилаÑÑ.
ÐÑÑÑ ÑоÑка зÑениÑ, ÑÑо, еÑли ÑÑÑеÑÑвÑÐµÑ Ð±Ð¾Ð»ÑÑой пÑоÑÐµÐ½Ñ ÑпонÑанной ÑегÑеÑÑии, Ñо еÑÑÑ ÑамопÑоизволÑного иÑÑезновениÑ, можно ее оÑÑавиÑÑ Ð¸ подождаÑÑ. Ðднако ÑÑо Ð¼Ð¾Ð¶ÐµÑ Ð¿ÑивеÑÑи к Ð½ÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼Ð¾ÑÑи пÑÐ¸Ð¼ÐµÐ½ÐµÐ½Ð¸Ñ Ð±Ð¾Ð»ÑÑего колиÑеÑÑво ÑÑилий Ð´Ð»Ñ Ñого, ÑÑÐ¾Ð±Ñ Ð¾ÑÑановиÑÑ ÑоÑÑ, а Ñакже к ÑÑÐ´Ñ Ð¾Ñложнений, ÑÐ°ÐºÐ¸Ñ ÐºÐ°Ðº изÑÑзвление, кÑовоÑеÑение и липодиÑÑÑоÑиÑ. ÐоÑÑÐ¾Ð¼Ñ Ð»ÑÑÑе вÑего пÑовеÑÑи воздейÑÑвие на Ñанней ÑÑадии.
ÐеÑение можно наÑинаÑÑ Ð¿Ñи оÑÑÑÑÑÑвии пÑоÑивопоказаний и ÑдовлеÑвоÑиÑелÑном ÑоÑÑоÑнии Ñебенка.
ÐедикаменÑознÑй меÑод леÑÐµÐ½Ð¸Ñ – беÑа-блокаÑоÑом «ÐÑопÑанолол». ÐÑи иÑполÑзовании беÑа-блокаÑоÑа гемангиома Ð±Ð»ÐµÐ´Ð½ÐµÐµÑ Ð¸ поÑÑепенно иÑÑезаеÑ. ÐазнаÑаÑÑ Ð¿ÑопÑанолол и его локалÑнÑе аналоги в виде мазей. ÐÐ»Ñ Ñого ÑÑÐ¾Ð±Ñ Ð¿Ð¾Ð´Ð¾Ð±ÑаÑÑ Ð´Ð¾Ð·Ñ Ð¿ÑопÑанолол-ÑеÑапии, Ð½ÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼Ð¾ гоÑпиÑализиÑоваÑÑ Ñебенка, Ñак как имееÑÑÑ ÑÑд побоÑнÑÑ ÑÑÑекÑов.
ÐÑи вÑÑвлении неболÑÑой Ð³ÐµÐ¼Ð°Ð½Ð³Ð¸Ð¾Ð¼Ñ Ð¿ÑедпоÑÑиÑелÑно ее ÑдалиÑÑ Ð¼ÐµÑÑнÑм меÑодом воздейÑÑвиÑ, напÑимеÑ, лазеÑом. ÐÑиодеÑÑÑÑкÑÐ¸Ñ Ñ Ð¸ÑполÑзование Ñадио-волновÑÑ Ð¼ÐµÑодов леÑениÑ, ÑклеÑозиÑÑÑÑÐ°Ñ ÑеÑÐ°Ð¿Ð¸Ñ ÑÑ Ð¾Ð´ÑÑ Ð½Ð° вÑоÑой план.
ÐÑи опÑеделеннÑÑ ÑиндÑÐ¾Ð¼Ð°Ñ , ÑвÑзаннÑÑ Ñ Ð³ÐµÐ¼Ð°Ð½Ð³Ð¸Ð¾Ð¼Ð¾Ð¹, напÑимеÑ, пÑи ÑÑомбоÑиÑопении, ÑиндÑоме ÐÐ°Ð·Ð°Ð±Ð°Ñ Ð° — ÐеÑÑиÑа, назнаÑаÑÑ ÐµÑÑ Ð¿Ñеднизолон-ÑеÑапиÑ.
ÐобоÑнÑе ÑÑÑекÑÑ Ð¿Ñи леÑении гемангиом
ÐÑопÑанолол Ð¼Ð¾Ð¶ÐµÑ Ð²ÑзваÑÑ Ð±ÑÐ¾Ð½Ñ Ð¾Ñпазм, гипогликемиÑ, Ñнижение ÑÑÐ¾Ð²Ð½Ñ Ð³Ð»ÑÐºÐ¾Ð·Ñ Ð² кÑови, бÑадикаÑдиÑ, поÑÑÐ¾Ð¼Ñ Ð½ÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼Ð¾ его пÑинимаÑÑ Ð¿Ð¾Ð´ конÑÑолем ÑпеÑиалиÑÑа в ÑÑловиÑÑ ÑÑаÑионаÑа.
ÐÑи лазеÑном воздейÑÑвии возможно поÑвление в ÑканÑÑ ÐºÐ¾Ð¶Ð¸ ожога, однако побоÑнÑй ÑÑÑÐµÐºÑ Ð¾Ñ Ð½ÐµÐ³Ð¾ по ÑÑÐ°Ð²Ð½ÐµÐ½Ð¸Ñ Ñ ÐºÑиодеÑÑÑÑкÑией, ÑклеÑозиÑÑÑÑей ÑеÑапией и ÑÑÑгиÑÑон-ÑеÑапией менÑÑе.
ХиÑÑÑгиÑеÑкий меÑод пÑименÑеÑÑÑ Ñедко, ÑолÑко в ÑÐµÑ ÑлÑÑаÑÑ , когда гемангиома ÑаÑÑÐµÑ Ð½Ð° оÑкÑÑÑÑÑ ÑаÑÑÑÑ Ñела, пÑоÑаÑÑÐ°Ñ Ð² окÑÑжаÑÑие Ñкани.
ÐÑÑÑ Ð»Ð¸ ÑиÑк возвÑаÑа заболеваниÑ?
Ðе лиÑним бÑÐ´ÐµÑ Ð¿ÐµÑиодиÑеÑкое наблÑдение Ñ ÑпеÑиалиÑÑа, Ñак как возможно возобновление ÑоÑÑа на ÑÑовне клеÑки. ÐÑи ÑамопÑоизволÑном иÑÑезновении гемангиом возможно наÑÑÑпление ÑÐ°Ð·Ñ Ð°ÐºÑиваÑии.
Ð ÑлÑÑае поÑвлений ÑÐµÑ Ð¸Ð»Ð¸ инÑÑ Ð¸Ð·Ð¼ÐµÐ½ÐµÐ½Ð¸Ð¹ кожи Ð½ÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼Ð¾ обÑаÑиÑÑÑÑ Ðº вÑаÑÑ.
Ðо маÑеÑиалам пÑогÑÐ°Ð¼Ð¼Ñ «ÐдоÑовое деÑÑÑво» на Радио ÐедиамеÑÑикÑ.
ÐÑиглаÑÑннÑй ÑкÑпеÑÑ — ÐлекÑей ÐаÑков, ÑоÑÑдиÑÑÑй Ñ Ð¸ÑÑÑг, заведÑÑÑий Ñ Ð¸ÑÑÑгиÑеÑким оÑделением ÐÐÐ «ÐедÑи II», к.м.н.
Источник
Сосудистые образования кожи у ребенка, детей, гемангиомы
Наиболее распространенными сосудистыми образованиями кожи у детей являются гемангиомы, среди которых различаются поверхностные и глубоко расположенные, подвергающиеся обратному развитию и прогрессирующие.
Консультация детский дерматолог Москва — поликлиника «Маркушка».
Плоские гемангиомы у ребенка, детей
Плоские гемангиомы — плоские поверхностные разной формы и величины пятна, образовавшиеся при слиянии телеангиэктазий, красного цвета, иногда с синюшным оттенком. Располагаются на уровне окружающей здоровой кожи или слегка возвышаются над ней. Сосудистые невусы представляют собой поверхностные, хорошо васкуляризированные образования, которые можно пальпировать. У подавляющего числа детей они со временем редуцируются.
Капиллярные гемангиомы у ребенка, детей
Капиллярные гемангиомы («пылающие» невусы, «лососевые» пятна) — плоские сосудистые мальформации, изменяющиеся со временем. «Пылающий» невус (пятно цвета портвейна, «винное» пятно) является вариантом плоской гемангиомы с более выраженным расширением сосудов. «Винные» пятна состоят из зрелых расширенных капилляров и представляют собой постоянный порок развития, располагаются асимметрично на одной половине лица или грудной клетки, иногда на слизистых оболочках полости рта. Излюбленная локализация — задняя поверхность шеи (невус Унны). Пятна синюшно-красного или пунцового цвета, имеют четкие границы, широко варьирующие по размеру. По мере созревания пятна могут возвышаться и приобретать плотную консистенцию. Более светлые элементы могут с течением времени значительно побледнеть.
Звездчатая гемангиома имеет вид узелков величиной с булавочную головку, темно-красного цвета, от которых в виде лучей распространяются расширенные кровеносные сосуды. Они обнаруживаются у 15 % здоровых дошкольников и примерно у 45 % детей школьного возраста. Излюбленная их локализация — на предплечьях, тыльных поверхностях кистей, лице и ушных раковинах. Наблюдаются сразу после рождения и самопроизвольно исчезают после года, или их удаляют с помощью аппликации жидкого азота или электрокоагуляции.
Туберозно-кавернозная гемангиома у ребенка, детей
Туберозно-кавернозная гемангиома имеет вид опухолевидных, возвышающихся над поверхностью кожи сосудистых образований. Локализуется чаще на лице, волосистой части головы, реже — на конечностях и ягодицах, иногда на слизистой оболочке полости рта. Поверхность гемангиомы бугристая из-за выбухания стенок варикозно расширенных полостей, мягкой консистенции, синюшно-красного цвета с буроватым оттенком.
Гемангиомы различной величины, одиночные или множественные, иногда сочетаются с лимфангиомами, плоскими гемангиомами. Кавернозные ангиомы проходят фазы роста, стационарного периода и периода инволюции. Исход невозможно предсказать по размеру и локализации образования.
Гемангиомы кожи и слизистых оболочек у ребенка, детей могут быть симптомом некоторых синдромов
Гемангиомы кожи и слизистых оболочек могут быть симптомом некоторых ангиоматозных синдромов у ребенка, детей: Казабаха-Мерритт, Клиппеля-Треноне-Вебера, Стерджа-Вебера-Краббе, болезни Гиппеля-Линдау, болезни Ослера-Рандю и др.
Синдром Казабаха-Мерритт возникает после рождения или в первые недели жизни и проявляется гемангиомой, тромбоцитопенией и анемией. В типичных случаях гемангиомы одиночные и крупные. Сосудистые поражения обычно расположены на коже и редко — во внутренних органах. Тромбоцитопения обусловлена секвестрацией или усиленным разрушением тромбоцитов в гемангиоме. Сопутствующая тромбоцитопения может привести к обильному кровотечению, связанному с экхимозами, петехиями и быстро увеличивающейся гемангиомой. Может развиться анемия. Относительно постоянными признаками являются гипофибриногенемия и снижение уровня факторов свертывания крови.
Синдром Клиппеля-Треноне-Вебера проявляется пятнистым сосудистым невусом (пятна цвета портвейна) в комбинации с гипертрофией мягких и костных тканей (консультация детский ортопед-травматолог — поликлиника «Маркушка») и варикозным расширением вен, что составляет триаду симптомов этого наследуемого аутосомно-доминантно состояния. Аномалия может ограничиться увеличением (макромелией) одной руки или ноги, или в процесс вовлекаются обе конечности, а также часть туловища. Макромелия проявляется гипертрофией в длину и меньше в ширину костей и мягких тканей конечности на стороне, пораженной ангиоматозом. Синдром может сочетаться с ангиоматозом кишок, мочевого пузыря, почек. К осложнениям синдрома относятся тромбофлебиты, застойная сердечная недостаточность, гангрены пораженной конечности, болезни легких, гематурия.
Болезнь Ослера-Рандю (телеангиэктазия наследственная геморрагическая) — наследуемое аутосомно-доминантно заболевание, для которого характерна триада симптомов: телеангиэктазии кожи и слизистых оболочек, склонность к кровотечениям, передача этих свойств по наследству. До появления типичных изменений на коже и слизистых оболочках у ребенка рецидивируют носовые кровотечения. Телеангиэктазии в виде точек, линейных и звездчатых пятен локализуются на лице (щеки, лоб, подбородок, крылья носа, ушные раковины) и на отдельных участках туловища. Они бывают на слизистых оболочках рта, носа, бронхов, в мозге, желудочно-кишечном тракте и мочевыводящих путях. Массивные кровотечения представляют наиболее серьезное осложнение и могут привести к выраженной анемии, спленомегалии.
Синдром Стерджа-Вебера-Краббе (ангиоматоз энцефалотригеминальный) характеризуется сочетанием одностороннего кожного, глазного и мозгового ангиоматоза. Обнаруживается с рождения в виде «пылающего» невуса, расположенного по ходу ветвей тройничного нерва. Иногда ангиоматоз распространяется на шею, грудную клетку и живот, реже поражаются слизистые оболочки десен, носа, губы. Односторонний ангиоматоз мозга проявляется эпилептиформными припадками, гемипарезами, олигофренией. Поражения глаз (консультация детского офтальмолога в поликлинике «Маркушка») могут быть в виде врожденной глаукомы, ангиомы конъюнктивы, ангиомы сосудистой оболочки глаза. Прогноз при данном синдроме неблагоприятный.
Болезнь Гиппеля-Линдау (ангиоматоз церебро-ретинальный) характеризуется сочетанием гемангиом кожи, сетчатки глаз, мозжечка, продолговатого и спинного мозга, почек, поджелудочной железы. Наблюдаются многочисленные туберозно-кавернозные гемангиомы кожи, расположенные на лице, иногда на конечностях, животе, груди. Синдром выявляется в грудном возрасте, чаще у мальчиков, наследуется аутосомно-доминантно. Прогноз неблагоприятный: спустя несколько месяцев или лет возникают симптомы, свойственные опухоли мозга.
Синдром Луи-Бар (атаксия-телеангиэктазия) характеризуется телеангиэктазией, мозжечковой атаксией и нарушением иммунитета (иммунолог детский консультация — поликлиника «Маркушка»), наследуется аутосомно-рецессивно. Телеангиэктазии появляются на конъюнктиве, затем на носовой перегородке, на ушных раковинах, твердом нёбе, верхней части грудной клетки, конечностях в возрасте 3 лет.
Болезнь Фабри — почечно-кожный синдром (диффузная ангиокератома), характеризуется сочетанным поражением кожи, почек, легких и сердца. Тип наследования — рецессивный. Болеют лица обоего пола. Первые признаки болезни появляются в возрасте 6-7 лет. В начале заболевания отмечаются характерные изменения кожи в виде ангиокератом, располагающихся в области локтей, коленей, бедер, живота, поясницы, мошонки. Диффузная макуло-папулезная сыпь красного цвета может быть также на слизистых оболочках полости рта, желудочно-кишечного тракта. У больных возникают вазомоторные расстройства со снижением чувствительности к низкой и повышением — к высокой температуре окружающего воздуха, нарушается потоотделение, появляются парестезии. Больные жалуются на боли в суставах, пояснице, животе, периодическое повышение температуры. К концу пубертатного периода поражаются сердце (кардиомегалия, порок клапанов аорты, повышение АД), легкие (эмфизема, легочное кровотечение), желудочно-кишечный тракт (гепатоспленомегалия, кишечные кровотечения), нервная система (парезы, параличи, реже эпилептические судороги), почки, поражение последних приводит к развитию уремии. Диагноз ставится на основании изменений кожи, обнаружения в моче дигексилцерамида, выявления характерных изменений глазного дна — расширений в извилистых венах в виде четок.
Источник
