Складчатая кожа головы что это

Под термином «пахидермия» подразумевается патология, которой присуще наслоение эпидермиса на коже и слизистых оболочках. Новообразования провоцируются усиленным разрастанием клеток с нарушенной морфологией.
Что такое пахидермия волосистой части головы
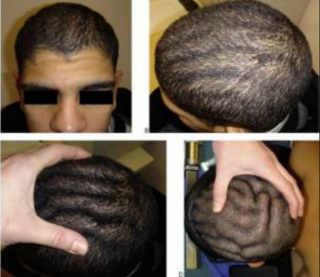
При пахидермии формируются складчатые борозды
Cкладчатая пахидермия известна как трихологическое заболевание. В зоне волосистой части головы формируются кожные новообразования в виде утолщенных борозд. Внешне они похожи на извилины головного мозга. Складки на голове сзади на черепе приподнимаются над поверхностью кожи примерно на 1—2 см. Их ширина достигает 2 см, а длина — 15 см.
Различается первичная и вторичная формы патологии. Первая разновидность имеет наследственную этиологию, а вторая приобретается. Генетическое заболевание, как правило, диагностируется у мальчиков. Обычно складки на затылке проявляются в младенчестве или в период полового созревания. Приобретенная форма отмечается у мужчин старше 50 лет. У женщин заболевание диагностируется значительно реже.
Причины появления
В большинстве случаев новообразования локализуются в области фронтоокципитальной оси. Складки на затылке у мужчин не поддаются расправлению. С косметической целью прибегают к хирургическому методу иссечения.
Заболеванию может предшествовать деструкция лимфоузлов шеи и головы
Пахидермия головы провоцируется следующими факторами:
- воспалительный процесс кожного покрова головы, не проходящий длительное время (запущенные микозы, дерматиты, рецидивы рожистого воспаления);
- застойные процессы в лимфатических узлах;
- нарушения аутоиммунного характера;
- наличие вредных привычек;
- поражение организма токсичными веществами;
- деструкция лимфатических узлов;
- пренебрежение гигиеническими правилами.
Складки кожи на голове в затылочной зоне при первичной форме заболевания могут выступать в качестве признака синдрома Роя или пахидермопериостоза. Вторичное развитие обычно провоцируется воспалительными процессами хронического характера, сопровождающимися лимфостазом, акромегалией и невусами.
Для болезни характерно медленное течение. Патология оказывает различное воздействие на рост волос. В некоторых случаях на месте складок наблюдается их отсутствие. Иногда волосяная часть сохранена. В большинстве случаев складчатая пахидермия головы провоцирует утолщение структуры волос и ускорение их роста.
Начальная стадия заболевания развивается в пубертатном периоде. Отмечается формирование извилистостей. Полная клиническая картина проявляется у парней к 20—30 годам или в зрелом возрасте. На позднем этапе новообразования сопровождаются болевыми ощущениями и воспалительным процессом.
Симптомы и диагностика
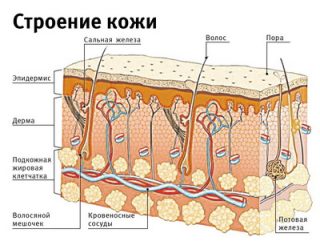
Нормальное строение кожи. При пахидермии слой эпидермиса утолщается
Важна дифференциация патологии от таких заболеваний, как цилиндрома и нейрофиброма. Для выяснения патогенеза новообразований рекомендовано гистоморфологическое и эндокринологическое обследование.
О наличии пахидермии свидетельствуют следующие симптомы:
- головная боль;
- утолщение эпидермиса;
- формирование пигментных пятен;
- утрата кожным покровом эластичности;
- расширение лимфатических узлов;
- сгущение волос в области складок;
- формирование родинок.
При диагностике отмечается гипертрофия сальных желез, волокон с коллагеном, фолликулов волос и мышц, регулирующих поднятия волос. При развитии невусных клеток показан гистологический анализ.
Лечение пахидермии головы

В лечении пахидермии помогает физиотерапия — улучшается обмен веществ в тканях
Успешность лечения находится в зависимости от степени развития патологии, а также первопричины ее развития. На данный момент эффективного лекарственного средства не существует, но специалистами рекомендуется ряд препаратов, которые значительно улучшают трофику кожного покрова. Чем раньше пациент обратиться за помощью к врачу, тем выше вероятность успешного купирования признаков заболевания.
Обычно патологию рекомендуется лечить:
- кортикостероидами;
- физиотерапевтическими процедурами;
- препаратами для оптимизации трофики пораженных зон.
При вторичной форме заболевания важно устранение первопричины, приведшей к гипертрофическим изменениям кожного покрова. Назначение лекарственных средств осуществляется с учетом характера поражения и провокаторов патологии.
Лечение лекарственными препаратами

Венотоники для улучшения венозного оттока
Показан прием ангиопротекторов. Они способствуют укреплению стенок сосудов, оптимизации микроциркуляции крови и снижению отечности. Назначается Троксерутин, Веноплант, Детралекс.
Рекомендуются подкожные инъекции экстракта алоэ. Также применяется препарат Лидаза. Средства являются биологическими стимуляторами, способствующими смягчению плотной соединительной ткани и рассасыванию кожных утолщений.
Необходим прием антигистаминных препаратов Кетотифен, Супрастин, Аллертек. Они устраняют аллергические реакции и разрастание тканей.
Важен прием витаминов. Прописывается ретинола ацетат, витамин С, токоферол, витамины группы В и рыбий жир. Препараты оптимизируют питание эпидермиса.
Физиотерапевтические процедуры
Физиотерапия назначается при диагностировании доброкачественной природы новообразований.
- Электрофорез с ферментами. Способствует устранению застойных явлений и оптимизирует кровообращение.
- Магнитотерапия. Устраняет отечность и воспаление.
- Фонофорез с карипаином, лонгидазой, стрептокиназой. Вызывает растворение фибрина и препятствует уплотнению тканей.
- Лазерная терапия. Улучшает микроциркуляцию в сосудах. Устраняет отеки.
- Амплипульстерапия. Оптимизирует трофику пораженных тканей.
Из дополнительных методов лечения следует отметить бальнеологическую терапию. Обычно применяются сульфидные или углекислые ванны. Хорошо себя зарекомендовала гидротерапия.
Оперативное вмешательство
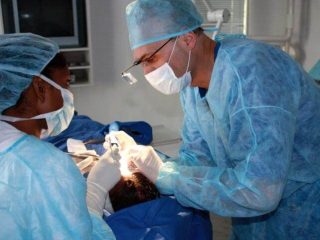
Если лекарства не помогают и складки увеличиваются, проводится операция по удалению избытка кожи
Складки на черепе могут быть устранены посредством пластической хирургии. Оперативное вмешательство может оптимизировать состояние больного и приостановить развитие патологии.
Основные показания к такому лечению:
- застойное явление жидкости в тканях;
- развитие бугристых кожных извилистостей;
- наличие болезненных ощущений.
К числу противопоказаний следует отнести:
- состояние декомпенсации;
- пожилой возраст;
- болезни кроветворных органов;
- реологические изменения крови.
Оперативное вмешательство предполагает применение различных методов в зависимости от характера и степени патологического процесса.
К основным видам следует отнести:
- хирургическую реконструкцию нормального тока лимфы и крови;
- прокладывание сосудистых анастомозов для оптимального питания тканей;
- иссечение разросшейся ткани подкожной жировой клетчатки и фасций.
Приостановить патологический процесс возможно при своевременном проведении терапии. Лечение должно быть комплексным. Заболевание обнаруживает себя уже на первой стадии.
Народные средства

Рекомендуется смазывать складки маслом расторопши ежедневно
Складчатая пахидермия головы поддается лечению народными средствами. Они выступают в качестве дополнения к основной медикаментозной терапии.
Убрать бороздки на голове можно при помощи следующих рецептов:
- Заварить 30 г сухих ореховых листьев 500 мл кипятка. Настоять смесь 2 часа. Принимать по 100 мл 4 раза в день ежедневно.
- Взять 1 ст. л. листьев брусники и заварить 250 мл кипятка. Настоять в течение 1 часа. В лечебный чай можно добавить мед.
- Взять 20 г сухих каштанов и в том же количестве березовую и дубовую кору. Добавить к смеси 30 г астрагала и бессмертника. Две ложки смеси залить 500 мл кипятка и настоять в термосе на протяжении 2-х часов. Настой процедить и принимать по 100 мл 4 раза в день.
- Измельчить чеснок и смешать его с медом в пропорции 1:1. Поместить смесь в стеклянную тару и выдержать в прохладном месте на протяжении 7 дней. Принимать по 1 ст. л. за час до еды. Продолжительность лечения составляет 2 месяца.
Борозды на голове рекомендуется утром и вечером обрабатывать маслом расторопши. Оно обладает противовоспалительным эффектом. Обычный чай может быть заменен настоем шиповника. Положительным эффектом обладает клюквенный компот.
Рекомендуется использование сырой глины. Она смешивается с водой до тестообразной консистенции. Из нее формируется лепешка, которая прикладывается к складкам на всю ночь. Процедура проводится ежедневно. Также на ночь делаются компрессы из березовых и мятных листьев.
Возможные последствия и осложнения
 Если на голове появились бороздки, при натяжении кожного покрова они не распрямляются.
Если на голове появились бороздки, при натяжении кожного покрова они не распрямляются.
Пахидермия может вызвать умственную отсталость и снижение качества зрения. Иногда заболевание сопровождается судорожными припадками.
Из-за неэстетичного вида больной испытывает психологический дискомфорт. Такое состояние может вызвать невротическое расстройство или депрессию.
Источник
Складчатая пахидермия (cutis verticis gyrata) или складчатая пахидермия кожи волосистой части головы является редким и прогрессирующим заболеванием кожи волосистой части головы и/или лица. Для этой болезни характерны гипертрофия и гиперэластичность кожи, которые приводят к образованию складок, напоминающих извилины мозга. Эти складки могут причинять эстетические, социальные и функциональные неудобства (мацерация, инфекция). Эта патология была впервые описана Алибертом в 1837 году, который использовал термин «cutis sulcata». В 1907 году Унна присвоил этому заболеванию название «складчатая пахидермия (cutis verticis gyrata)», получившее с тех пор широкое признание. Это заболевание требует проведения клинических и параклинических обследований с целью исключения вторичных и симптоматических первичных форм. Лечение осуществляется хирургическим путем при помощи иссечения участков кожи с наибольшим числом складок и восстановления натяжения кожи головы в продольном и поперечном направлении. Хирургическое лечение проводится по просьбе пациента.
Причины развития складчатой пахидермии
Вторичная складчатая пахидермия развивается на фоне хронических заболеваний обмена веществ, воспалительных заболеваний, болезней дыхательных путей и сердечно-сосудистой системы, эндокринных нарушений, болезней печени и желчных путей или паранеопластического синдрома. Ятрогенная форма складчатой пахидермии может развиться после лечения препаратом миноксидил. Складчатая пахидермия также наблюдается при пахидермопериостозе (или хроническом гипертрофическом остеоартрите). Хроническое растягивание кожи головы также было описано в качестве причины развития складчатой пахидермии. Данная форма заболевания является наиболее распространенной, чаще всего она затрагивает лицо и кожу волосистой части головы. Она наблюдается преимущественно у мужчин, соотношение больных среди мужчин и женщин составляет 5:1.
Первичная складчатая пахидермия является более редкой формой наследственного заболевания с неопределенным типом наследования. Она может быть идиопатической и симптоматической:
симптоматическая форма связана с неврологическими и/или офтальмологическими нарушениями (умственная отсталость, эпилепсия, врожденная катаракта, микроцефалия, энцефалопатия и другие неврологические патологии).
Первичная идиопатическая форма встречается чаще всего у мужчин, при этом первые признаки заболевания развиваются в конце подросткового периода.
ГИСТОЛОГИЯ ПОРАЖЕННОЙ КОЖИ ВОЛОСИСТОЙ ЧАСТИ ГОЛОВЫ
Для пораженной кожи волосистой части головы обычно характерны гиперплазия подкожной жировой ткани, фиброзное утолщение междольковых перегородок, анормальное утолщение дермы, отложения муцина и гиперплазия сальных желез.
ЛЕЧЕНИЕ СКЛАДЧАТОЙ ПАХИДЕРМИИ
Для лечения этого заболевания было апробировано несколько решений: медикаментозное лечение препаратом изотретиноин, игольная фасциотомия/пункция и восстановление натяжения кожи головы за счет лифтинга кожи головы. Только лифтинг кожи головы зарекомендовал себя в качестве эффективного метода лечения.
Хирургическое вмешательство является предпочтительным методом лечения складчатой пахидермии, который, к сожалению, не предотвращает непрерывное прогрессирование заболевания. Хирургическое лечение проводится по просьбе пациента, который испытывает эстетические, психологические или функциональные неудобства (мацерация, инфекция). План иссечения учитывает четыре основных фактора: расположение шрамов должно принимать во внимание прогрессирующий характер заболевания и возможные иссечения в будущем; план иссечения должен обеспечить удаление излишка кожи в обоих направлениях; план должен предусматривать удаление излишка кожи со всей головы (лобная, теменно-височная и затылочная область) во время первой и последующей операции; разрезы должны привести к созданию участков кожи с надежным кровоснабжением.
Предлагаемый нами план иссечения в виде «Т» соответствует вышеперечисленным условиям и позволяет при необходимости улучшить внешний вид узкого лба. Однако в большинстве случаев и особенно у мужчин, существует риск того, что шов станет заметным при появлении залысин, поскольку продольный разрез проходит непосредственно через темя. Поэтому мы считаем важным проверить у пациента наличие признаков преждевременного облысения или наличие в семейном анамнезе пациента случаев облысения (когда сам пациент не подвержен облысению), чтобы выбрать наиболее оптимальное расположение швов.
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Пахидермопериостоз (греч. pachus — толстый, плотный; derma — кожа и periostosis — невоспалительное изменение надкостницы) — заболевание, ведущим признаком которого является массивное утолщение кожи лица, черепа, кистей рук, стоп и дистальных отделов длинных трубчатых костей. В 1935 г. французские врачи Н. Touraine, G. Solente и L. Gole впервые выделили пахидермопериостоз в качестве самостоятельной нозологической единицы.
Причины пахидермопериостоза
Причины и патогенез пахидермопериостоза в настоящее время мало изучены. Известно, что пахидермопериостоз — наследственное заболевание с аутосомно-доминантным типом наследования с вариабельной экспрессивностью, обычно проявляющееся в постпубертатном периоде. Описаны и семейные формы. Соотношение больных среди мужчин и женщин составляет 8:1. Пахидермопериостоз — редкое наследственное заболевание. Первые признаки заболевания появляются в период полового созревания, а полный симптомокомплекс формируется к 20-30 годам.
[1]
Патогенез
Морфологически заболевание характеризуется прежде всего массивным разрастанием волокнистых структур дермы и подкожной клетчатки с выраженным врастанием фиброзной соединительной ткани в подлежащие, что и обусловливает интимную спаянность кожи с ними. Фиброзная гиперплазия имеет место и в стенке кровеносных и лимфатических сосудов дермы; просветы таких сосудов обычно «зияют»; часть из них тромбирована. Наблюдается значительное увеличение числа зрелых потовых и сальных желез, иногда гиперплазия и/или гипертрофия формирующих их железистых клеток. В коже встречаются и хронические воспалительные инфильтраты, наблюдаются также вторичный гиперкератоз, акантоз. Явления фиброза наблюдаются и в апоневрозе, и в фасциях.
В костях скелета, особенно трубчатых, больших и малых, имеет место периостальное окостенение — диффузное наслоение остеоидной ткани на корковое вещество. Оно может достигать 2 см и более в толщину или ограничено в виде остеомы. Распространяется этот процесс как эндостально, так и периостально. Иногда наблюдается фиброзное утолщение надкостницы, нарушение архитектоники кости. Нередко обнаруживается незрелое костное вещество. Отмечается запустевание сосудов, питающих костную ткань. В суставах — гиперплазия покровных синовиальных клеток и выраженное утолщение стенок мелких субсиновиальных кровеносных сосудов за счет фиброза. Фиброзирование стенок сосудов, особенно кровеносных, может произойти и во внутренних органах.
Эпидермис мало изменен, дерма утолщена за счет увеличения количества коллагеновых и эластических волокон, отмечаются пролиферация фибробластов, небольшие периваскулярные и перифолликулярные лимфогистиоцитарные инфильтраты, расширение устьев волосяных фолликулов со скоплением в них роговых масс, гиперплазия сальных, иногда одновременно и потовых желез.
[2]
Симптомы пахидермопериостоза
Это заболевание встречается относительно редко. Его клиника, диагностика и лечение мало знакомы широкому кругу эндокринологов. Значительной части больных пахидермопериостозом ошибочно ставят диагноз акромегалии, что приводит к применению неадекватных лечебных мероприятий. В связи с этим целесообразно представить клинику, современные методы диагностики и лечения пахидермопериостоза.
Клинические симптомы у женщин выражены значительно меньше, однако встречаются больные с полной формой и тяжелым течением пахидермопериостоза. Начало заболевания постепенное. Клиническая картина завершает свое развитие через 7-10 лет (активная стадия), после чего остается в стабильном состоянии (неактивная стадия). Характерными жалобами при пахидермопериостозе являются выраженное изменение внешности, повышение сальности и потливости кожи, резкое утолщение дистальных отделов конечностей, увеличение размеров пальцев кистей и стоп. Внешность меняется из-за уродливого утолщения и сморщивания кожи лица. Выраженные горизонтальные складки на лбу, глубокие борозды между ними, увеличение толщины век придают лицу «старческое выражение». Характерна складчатая пахидермия волосистой части головы с образованием в теменно-затылочной области умеренно болезненных, грубых кожных складок, напоминающих мозговые извилины — cutis verticis gyrata. Кожа стоп и кистей рук также утолщена, грубая на ощупь, спаяна с подлежащими тканями, не поддается смещению и сдавлению.
Продукция пота и кожного сала значительно повышается, особенно на лице, ладонях и подошвенной поверхности стоп. Она носит постоянный характер, что связано с увеличением числа потовых и сальных желез. При гистологическом исследовании кожи выявляется ее хроническая воспалительная инфильтрация.
При пахидермопериостозе скелет изменен. Из-за наслоения остеоидной ткани на корковое вещество диафизов длинных трубчатых костей, особенно дистальных отделов, предплечья и голени больных увеличены в объеме и имеют цилиндрическую форму. Аналогичный симметричный гиперостоз в метакарпальной и метатарзальной областях, фалангах пальцев рук и ног приводит к их росту, причем пальцы кистей и стоп булавовидно утолщены, деформированы по типу «барабанных палочек». Ногтевые пластинки имеют форму «часовых стекол».
У значительной части больных отмечаются артралгии, оссалгии, тазобедренные, коленные, реже голеностопные и лучезапястные артриты. Суставной синдром связан с умеренной гиперплазией покровных синовиальных клеток и сильным утолщением мелких субсиновиальных кровеносных сосудов и их фиброзом. Он не отличается тяжестью, редко прогрессирует и ограничивает трудоспособность больных только при выраженном суставном синдроме, что бывает нечасто.
В 1971 г. J. В. Harbison и С. М. Nice выделили 3 формы пахидермопериостоза: полную, неполную и усеченную. При полной форме выражены все основные признаки заболевания. У больных с неполной формой нет кожных проявлений, усеченной — симметричного периостального окостенения.
Гротескный вид, постоянные потливость и сальность кожи отрицательно сказываются на психическом статусе больных. Они замкнуты, сосредоточены на своих ощущениях, уединяются от окружающих.
Диагностика пахидермопериостоза
При диагностике пахидермопериостоза необходимо учитывать форму и стадию патологического процесса. Наряду с характерными жалобами и внешним видом больных наиболее информативным является рентгенологическое исследование. На рентгенограммах диафизов и метафизов трубчатых костей выявляются ассимилированные гиперостозы, достигающие 2 см и более. Наружная поверхность гиперостозов имеет бахромчатый или игольчатый характер. Структура костей черепа не изменена. Турецкое седло не увеличено.
Сцинтисканирование костей метилен-дифосфонатом 99Тс выявляет линейную перикортикальную концентрацию радионуклида вдоль больше- и малоберцовых, лучевых и локтевых костей, а также в метакарпальной и метатарзальной областях, фалангах пальцев кистей и стоп.
Результаты термографии, плетизмографии и капилляроскопии свидетельствуют об увеличении скорости кровотока и извилистости капиллярной сети, повышении температуры в утолщенных концевых фалангах пальцев. Сходство клинических проявлений и анатомических находок при пахидермопериостозе и синдроме Бамбергера-Мари предполагает общий патогенетический механизм. В ранней (активной) стадии пахидермопериостоза васкуляризация и температура дистальных отделов пальцев повышены, т. е. имеет место локальная активация метаболизма. Его аналогичное повышение отмечено при синдроме Бамбергера — Мари в тех областях, где происходит видимый глазом избыточный тканевой рост. В поздней (неактивной) стадии выявляются обструкция и недостаточность капиллярной сети, неравномерность контуров капиллярных петель, что приводит к снижению скорости кровотока в концевых фалангах пальцев и прекращению их дальнейшего увеличения. Сходные изменения происходят и в периосте: максимальная васкуляризация в ранней стадии заболевания и относительная деваскуляризация — в поздней.
Общие анализы крови, мочи, основные биохимические показатели у больных пахидермопериостозом в пределах нормы. Уровень тропных гормонов гипофиза, кортизола, тиреоидных и половых гормонов не изменен. Реакция соматотропного гормона на нагрузку глюкозой и внутривенное введение тиролиберина отсутствуют. В некоторых работах упоминается о повышении в моче больных содержания эстрогенов, что, по мнению авторов, связано с нарушением их метаболизма.
[3]
Какие анализы необходимы?
Дифференциальная диагностика
Пахидермопериостоз следует дифференцировать от акромегалии, синдрома Бамбергера-Мари и болезни Педжета. При болезни Педжета (деформирующей остеодистрофии) избирательно утолщаются и деформируются проксимальные отделы трубчатых костей с грубой трабекулярнои перестройкой кости. Для заболевания характерно уменьшение лицевого скелета и значительное увеличение лобных и теменных костей, формирующих «башенный» череп. Размеры турецкого седла не изменены, отсутствует разрастание и утолщение мягких тканей.
Наибольшую актуальность представляет дифференциальная диагностика пахидермопериостоза и акромегалии, поскольку при ошибочной постановке диагноза акромегалии облучение интактной межуточно-гипофизарной области приводит к выпадению ряда тропных функций аденогипофиза и еще более усугубляет течение пахидермопериостоза.
[4], [5], [6], [7]
Лечение пахидермопериостоза
Этиопатогенетическое лечение пахидермопериостоза не разработано. Косметические пластические операции позволяют заметно улучшить внешний вид больных и тем самым их психический статус. В некоторых случаях хороший эффект наблюдается при местном (фоно- или электрофорезе на поврежденную кожу) и парентеральном применении кортикостероидов. В комплексную терапию необходимо включать препараты, улучшающие трофику тканей (андекалин, компламин). В последние годы для лечения успешно применяют лазертерапию. При наличии артритов высокоэффективны нестероидные противовоспалительные препараты: индометацин, бруфен, вольтарен. Лучевая терапия на межуточно-гипофизарную область больным пахидермопериостозом противопоказана.
Прогноз
Прогноз в отношении выздоровления больных пахидермопериостозом неблагоприятный. При рациональном лечении больные длительное время могут сохранять трудоспособность и дожить до старости. В некоторых случаях из-за тяжести суставного синдрома наступает стойкая утрата трудоспособности. Специальные методы профилактики пахидермопериостоза отсутствуют. Их заменяет тщательное медико-генетическое консультирование семей больных.
[8]
Источник
