Шелушение кожи на плече у ребенка
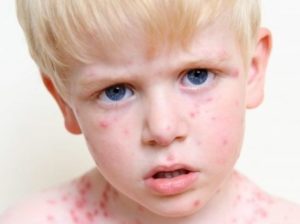
Атопический дерматит у детей, лечение. Кожа ребенка: зуд, раздражение — как успокоить?
(90 оценок)
Содержание:
- Причины возникновения
- Атопический дерматит у детей до года
- Правила ухода за кожей младенцев как профилактика дерматита
- Лечение атопического дерматита и смягчающая терапия
- Лето — без дерматита
Атопический дерматит — одно из самых распространенных кожных заболеваний у детей, им сегодня страдают более 20% малышей в России. Лечение дерматита — это всегда сложный многоэтапный процесс. Профессор Санкт-Петербургского педиатрического медицинского университета, д.м.н. Заславский Денис Владимирович и медицинский эксперт марки La Roche-Posay Наталия Медведева — о причинах возникновения атопического дерматита у детей, его симптомах и правилах ухода за кожей с атопией.
Заболеваемость атопическим дерматитом за последние 16 лет возросла в 2,1 раза, причем именно у маленьких детей: сейчас болен каждый пятый ребенок. Среди взрослого населения больных атопическим дерматитом намного меньше — 1–3%, признаки аллергического дерматита обычно исчезают перед половым созреванием.
Симптомы атопического дерматита:
- видимые — красные пятна, сухость кожи, шелушение
- проявления — зуд, воспаление, высыпания
Причины возникновения
Основная предпосылка атопии — это генетика: 80% детей с родителями-атопиками также страдают от атопического дерматита. Вторая частая причина — экология: жизнь в больших городах с загазованным воздухом плохо отражается на самых чувствительных организмах — детских. Заболеваемость атопическим дерматитом растет в промышленно развитых странах.
Атопический дерматит у детей до года
Кожа новорожденного занимает около 13% общего веса. Она очень тонка — в 1,5-3 раза меньше, чем кожа взрослого. Недостаточно развития эластичность, слабая связь между клетками рогового слоя, недостаточно развитая гидролипидная мантия, низкий уровень меланина и высокая проницаемость делают ее очень и очень уязвимой для любого вторжения извне.
У новорожденных экзема чаще всего возникает на лице. У детей постарше чаще всего появляется в складках кожи вокруг колен и локтей. Во время приступа кожа становится красной и сухой, а иногда сочится выделениями. Она также очень зудит и на инфицированных участках становится плотнее. Зуд может приводить к нарушениям сна. В целом, кожа становится сухой. Эта исключительная сухость, вызванная генетическими изменениями защитной функции кожи, ведет к зуду.
Правила ухода за кожей младенцев как профилактика дерматита
- Купать не меньше 2-3 раз в неделю (идеальная температура — 37 °C, продолжительность 15 мин);
- Наносить увлажняющий крем после купания;
- Внимательно осматривать зону за ушами и складки кожи (локтевые, коленки, паховые): там могут быть покраснения или шелушения;
- При каждой смене подгузника (каждые 2-3 часа) защищать кожу кремом;
- Использовать косметические средства, разрешенные для применения у детей.
Атопический дерматит — мультифакторное воспалительное заболевание кожи, характеризующееся зудом, хроническим рецидивирующим течением и возрастными особенностями локализации и морфологии очагов поражения.
Во время приступа дерматологи советуют использовать кремы или мази с дермокортикоидами, они помогают устранить симптомы болезни. Как только симптомы исчезают — смягчающие кремы, они восстанавливают влажность очень сухой кожи. Это также помогает предотвратить новые приступы. Кремы для склонной к аллергии кожи нужно наносить на все тело раз или два раза в день.
Внимание: местные кортикостероиды нельзя намазывать под подгузник новорожденным и грудничкам, чтобы не допустить первичного пеленочного дерматита — детской ягодичной гранулемы.
Чтобы уменьшить количество приступов, врачи рекомендуют:
- принимать вместо ванной душ
- использовать мягкие очищающие средства без отдушек и мыла
- носить хлопчатобумажную одежду, а не шерстяную и синтетическую.
- поддерживать низкую температуру в помещении.
Лечение атопического дерматита и смягчающая терапия
Основа лечения — это постоянное увлажнение сухой, поврежденной кожи и предотвращение провоцирующих факторов.
Перед купанием кожу ребенка нужно очистить от корочек водными растворами и синдетами (заменители мыла, очищающие средства без добавления щелочи), т.к. антисептики действуют короткое время. В последние 2 минуты купания — добавить в воду смягчающее масло. Врачи рекомендуют добавлять гипохлорит натрия — чтобы уменьшить зуд и затормозить размножение бактерий.
Хорошо поглощаются кожей средства с эмолентами — это жировые компоненты косметики. Эмоленты назначают в дозе не менее 150-200 граммов в неделю у детей раннего возраста и до 500 г у взрослых. Крем с эмолентами наносится сразу после ванны, в течение 2-3 минут. В зимнее время назначаются эмоленты с большим количеством липидов. Глицерин в основе эмолентов лучше переносится, чем мочевина.
Необходимо постоянно, часто и в больших количествах использовать увлажняющие и смягчающие средства (не менее 3-4 раз в день) как самостоятельно, так и после водных процедур по принципу «намочить-намазать».
После водных процедур кожу необходимо вытирать промокательными движениями, избегая трения.
Применять корнеопротекторы (средства, защищающие роговой слой) нужно на непораженную кожу.
Лето — без дерматита
Врачам и мамам, сталкивавшимся с дерматитом, известно, что летом коже всегда легче: 74,4% пациентов с легкой и средней формой дерматита во время летних каникул полностью избавлялись от напасти. 16,3% подтверждали улучшение состояния кожи, и только 9,3% поражений оставались без динамики.
Дело в том, что ультрафиолетовые лучи убивают микробов, уменьшая колонизацию золотистого стафилококка и координируя регуляцию антимикробных пептидов — кожный барьер восстанавливается, корочки разглаживаются, заживают. Две недели, проведенные на солнце, значительно улучшают баланс витамина Д за счет увеличения в сыворотке кальцидиола.
Статья подготовлена по материалам марки La Roche-Posay
Информация на сайте имеет справочный характер и не является рекомендацией для самостоятельной постановки диагноза и назначения лечения. По медицинским вопросам обязательно проконсультируйтесь с врачом.
Хорошие результаты по нейродермиту и псориазу дает коллоидный кремний silica,много хороших отзывов, особенно из Европы. Рекомендуют пропить 3-4 месяца.Укрепляет иммунитет, улучшается состояние волос, ногтей. пишите мне на почту, вышлю фото до и после. Выпускается в Германии и в России.
2019-01-29, ik-70
Хочу обратиться к тем, кто пользовался кремом и мылом Акрустал. Слышала от многих людей, что этот негормональный препарат при длительном использовании дает стойкую ремиссию. Поделитесь пожалуйста впечатлениями, если применяли эту мазь.
2018-08-28, Кракова
Девчонки, если есть у кого-то опыт борьбы с дерматитом, посоветуйте какое-либо отечественное средство vita1970@moitabletki.ru Очень надо. Желательно для детского сада.
2016-03-07, Morr Tomas
Всего 3 отзыва Прочитать все отзывы.
Источник
Шелушение кожи – процесс массового отделения клеток верхнего слоя эпидермиса, который возникает в 90% случаев у детей. Связано это явление с нарушениями здоровья ребенка. Так при каких же заболеваниях может шелушиться кожа у новорожденного и у детей старшего возраста?
Шелушится кожа у ребёнка: описание проблемы и причины возникновения
 Периодическое обновление верхнего слоя эпидермиса – это нормальное явление, которое поможет коже ребёнка остаться мягкой и эластичной. Но при нарушении здорового состояния или изменении условий окружающей среды, этот процесс становится ненормированным. Появляются большие участки шелушения и воспаления.
Периодическое обновление верхнего слоя эпидермиса – это нормальное явление, которое поможет коже ребёнка остаться мягкой и эластичной. Но при нарушении здорового состояния или изменении условий окружающей среды, этот процесс становится ненормированным. Появляются большие участки шелушения и воспаления.
Почему может шелушиться кожа на теле у новорожденного:
- Смена условий среды. В утробе матери кожа малыша защищается специальной смазкой, которая не позволяет ей потерять влагу. После рождения эпидермис ребёнка приспосабливается к новому климату. Поэтому поначалу она становится сухой и начинает шелушиться из-за воздействия воды и температуры. Если не наблюдаются зоны воспаления, то не стоит беспокоиться – со временем восстановиться её нормальное состояние.
- Низкая влажность воздуха. В хорошо отапливаемых помещениях возможно проявление этого процесса. Связан он с недостаточной насыщенностью воздуха водяными парами в комнате.
В помещении, где ребенок проводит большую часть времени, влажность воздуха должна быть в пределах 60-65%. Если существуют отклонения от нормы, то лучше приобрести увлажнитель воздуха, либо накрыть обогревательные приборы влажной тканью и регулярно проводить влажную уборку.
- Частое использование раствора перманганата калия. Марганцовка пересушивает кожные покровы, поэтому не стоит использовать её при каждом купании.
- Частое использование шампуней, мыла и кремов. Не все линейки детских шампуней подойдут ребёнку. При появлении аллергических реакций возникают сухость кожи и появляются раздраженные участки. Поэтому желательно ограничить применение этих средств, а для ежедневного мытья использовать только кипяченую воду.
- Длительное пребывание на солнце. Прямые солнечные лучи негативно влияют на эпидермис малыша. Рекомендуемое время нахождения на солнце – 30 минут.
- Недостаток витаминов в организме. При нехватке минеральных веществ кожа мгновенно реагирует на произошедшие изменения и подаёт сигнал в виде шелушения.
- Аллергия на одежду малыша, а точнее на её материал. Синтетические ткани, искусственные красители могут негативно повлиять на его здоровье. Поэтому желательно приобретать вещи из 100% хлопка и с минимальным процентным содержанием синтетических веществ.
Возможные заболевания: симптоматика, лечение
Причиной излишнего шелушения могут стать следующие заболевания:

- Чесотка, вызванная чесоточными клещами. Она проявляется покраснениями, очагами шелушения на руках: в локтевой зоне и зоне кистей, а также в области живота. У ребёнка появляется сильный кожный зуд, усиливающийся в ночное время. Устраняется с помощью применения мазей, в состав которых входит сера, обработкой личной одежды и пастельного белья.
- Инфекции грибкового происхождения. В случае поражения наблюдаются характерные высыпания в области паховых складок и подмышек, на стопах и руках. Появляется шелушение, отёчность и сильное жжение, на коже выступают пузырьки. Ногти приобретают желтоватый оттенок. В качестве лечения здесь уместно использование противогрибковых мазей и поддержание личной гигиены.
- Лишай, в народе называемый «солнечным грибком». Сопровождается возникновением тёмных участков, покрытых мелкими чешуйками. Для устранения этого заболевания применяются противогрибковые препараты, как для наружного, так и для внутреннего применения. От недуга поможет мазь Флуцинар.
- Псориаз кожи. Характеризуется появлением шелушащихся участков в виде пятен. Распространяется по всему телу. Лечение зависит от причины заболевания. Могут быть прописаны средства, уменьшающие площадь покраснения. Если болезнь развилась на фоне нервного стресса, то назначаются лекарственные средства седативного действия. Обязательно нужно бороться с сухостью кожи рук.
- Ихтиоз или «рыбья болезнь». На верхнем слое эпидермиса образуются «рыбные» чешуйки темно-серого цвета. Места поражения: локти, кожа рук, ног. Это заболевание носит наследственный характер, которое проявляется до двух лет жизни. Лечение специфическое, назначается врачом и длится в течение всей жизни больного.
- Атопический дерматит. Особенность – массовые кожные высыпания, чаще по всему телу, которые сопровождаются зудом. Кожа трескается и сильно шелушится, вследствие чего возникают очаговые воспаления эпидермиса. Из-за того, что частая причина атопического дерматита – диатез, то первым пунктом в процессе восстановления является изоляция от источника аллергии и сопровождается приёмом антигистаминных средств.
- Контактный дерматит. Характеризуется излишней сухостью кожных покровов в области локтей и кистей. Причиной может стать как аллергическая реакция на моющие и косметические средства, так и на сухой воздух. Для устранения этой проблемы стоит предостеречь ребёнка от воздействия на него сухого и морозного воздуха, носить шарф и перчатки в холодный период и реже контактировать с шампунями и иными косметическими средствами.
- Аллергия на лекарственные препараты, продукты питания. Проявляется сильной сухостью и шелушением кожи. В этом случае достаточно оградить малыша от источников аллергической реакции.
- Экзема. Проявляется большими участками покраснения кожи по всему телу с образованием плотных чешуек и мелких пузырьков. Сопровождается зудом, общим недомоганием в виде снижения аппетита и раздраженностью. Чтобы избавиться от этой болезни, применяются успокаивающие ванночки, примочки, крема.
Важно знать: для устранения симптомов экземы обязательно следует изолировать ребёнка от источников аллергии.
- Красная волчанка. Можно обнаружить по ярким высыпаниям в шейной зоне, в области переносицы и шелушению. Назначается курс приёма препаратов на основе гормонов.
- Розовый лишай Жибера. Пятна от светло-коричневого до розового оттенка с чётко выделенными границами и выступающими чешуйками в зоне туловища, спины и ног – это признаки инфекционно-аллергического заболевания. Для восстановления потребуется курс противоаллергических препаратов.
- «Стригущий» лишай или микроспория. Имеет характерные области облысения на коже лица и шеи, воспаленные участки овальной формы, граница которых покрыта мелкими пузырьками и отшелушенными частицами темного цвета. Назначаются противогрибковые средства в форме кремов, лосьонов и мазей.
Шелушение кожи головы у новорождённого и взрослого ребенка
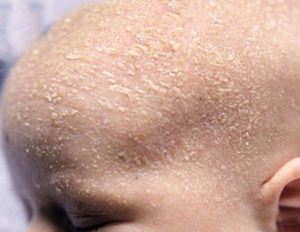 Частой причиной этой проблемы является себорейный дерматит. Возникают значительные области шелушения в зоне роста волос из-за чрезмерной выработки секрета сальными железами. Если шелушится кожа на голове у грудничка до 1 года жизни, то это естественный процесс, который со временем проходит без каких-либо вмешательств.
Частой причиной этой проблемы является себорейный дерматит. Возникают значительные области шелушения в зоне роста волос из-за чрезмерной выработки секрета сальными железами. Если шелушится кожа на голове у грудничка до 1 года жизни, то это естественный процесс, который со временем проходит без каких-либо вмешательств.
Внимание: Ни в коем случае нельзя трогать образовавшие чешуйки, а тем более пытаться избавиться от них. Это может негативно сказаться на здоровье кожи малыша. Иногда их смазывают небольшим количеством масла для лучшего отхождения. При мытье ребенка желательно использовать специальные детские шампуни.
Если же себорейный дерматит наблюдается у взрослого ребёнка (старше 5 лет), то этот процесс может быть связан со следующими причинами:
- гормональные нарушения;
- проблемы с функционированием желудочно-кишечного тракта;
- нехватка витаминов;
- сбой в работе щитовидной железы;
- неправильное питание;
- резкая смена климата.
В таких случаях симптомами являются не только вышеперечисленные признаки, но также выпадение волос, перхоть, обильное потоотделение. Требуется серьёзное лечение, в течение которого необходимо соблюдать несколько правил:
- правильно питаться;
- принимать витамины различных групп;
- пить достаточное количество воды.
Что касается перечня лекарственных препаратов, то он выписывается строго дерматологом после сдачи необходимых анализов и проведения обследований.
Неизбежные травмы: как вытащить занозу из-под ногтя и из пальца без помощи врача.
Почему появляется тошнота, и как быстро вылечить ее узнайте тут.
Причины и лечение «косточек» на ногах: https://clever-lady.ru/health/disease/kostochki-na-nogah.html.
Почему у детей шелушится кожа на лице
- Основной причиной, когда шелушится кожа на лице у новорожденного, является адаптация к новым условиям среды. Главное наблюдать за тем, чтобы не появлялись припухлости и воспаления. Если этого не происходит, то не стоит беспокоиться – это пройдет по истечении 3 недель.
- Избыточная выработка гормонов тоже проявляется шелушением кожи на щеках ребенка. В этом случае следует просто подождать 3-4 месяца, после чего уровень гормонов придёт в норму.
- Недостаточная влажность воздуха.
- Недостаточное количество потребляемой воды. Малыш должен получать достаточную норму питья, которую можно дополнить супами и морсами.
- Частое использование шампуней и мыла. Для ежедневного мытья желательно использовать обычную воду, а также линейку моющих средств, разработанных специально для детей.
- Всевозможные заболевания аллергического происхождения.
- Недостаток в рационе витаминов. В меню должны присутствовать овощи, фрукты, а также рыбные и мясные продукты (в зависимости от возраста ребёнка).
Шелушится кожа на ногах ребенка: причины
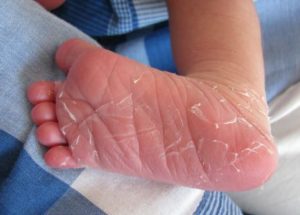 Причины шелушения кожи на ногах ребенка следующие:
Причины шелушения кожи на ногах ребенка следующие:
- Хлорированная вода.
- Неудобная обувь.
- Аллергические реакции на мыло, стиральные порошки. Заболевания кожи грибкового происхождения.
- Авитаминоз.
- Заболевания желудочно-кишечного тракта.
- Заболевания бактериального происхождения.
- Васкулит – поражение стенок артериальных сосудов нижних конечностей.
Способы борьбы с шелушением кожи
Способы борьбы с проблемой напрямую зависит от её причины. Применяется:
- медикаментозный способ;
- косметологический способ.
К медикаментозному методу можно отнести приём противоаллергических, противогрибковых препаратов, а также нанесение мазей восстанавливающего действия. Принесут пользу ванночки с календулой и чередой, втирание касторового масла, примочки из настоя цветков ромашки. К косметическим методам относится применение различных кремов жирной консистенции для нанесения на поражённые участки кожи. Но лучше уделить внимание детской линейки косметики, которая не только восстанавливает, но и увлажняют кожу малыша и не вызывает аллергических реакций.
В деталях об одной из причин шелушений кожи у ребенка на видео:
Источник
Беременность и роды сложные периоды в жизни, но вопросы не заканчиваются, а тревог становиться все больше.
Постараемся разобраться в одном из них.
Кожа новорожденных и грудничков крайне нежная и ранимая, поэтому у малышей часто возникают покраснения, появления высыпаний и шелушение кожи.
Именно с этими жалобами чаще всего родители обращаются на прием к педиатру в период адаптации крохи к новым условиям жизни (первый месяц после выписки из роддома) и на протяжении всего грудничкового периода.
Почему может появляться шелушение кожи у грудничка
До рождения малыш постоянно находится в водной среде, а все его тело покрыто первородной смазкой. Она представляет собой вязкий сероватый секрет.
Это вещество надежно защищает нежную и ранимую кожу крохи от любых раздражителей и одновременно облегчает прохождение новорожденного по родовым путям.
Сразу после рождения тельце новорожденного ребенка полностью покрыто первородной смазкой. Раньше сразу после рождения акушерка обтирала кроху, удаляя этот секрет.
На сегодняшний день отношение к этому «защитному слою слизи» изменилось — считается, что нельзя намеренно удалять смазку в связи с тем, что она обеспечивает адаптацию кожи новорожденного младенца от «водной» среды к «воздушным» условиям жизни, что предупреждает пересыхание кожи.
В течение первых двух — трех дней жизни отмечается полное впитывание первородной смазки в кожу малыша.
На третий день после родов остатки смазки нежно удаляют в складочках или за ушками обычным растительным маслом, прокипяченным на водяной бане и слегка подогретым перед применением.
Если все сделано правильно и первородная смазка не удалена, а впиталась в кожу, все же достаточно часто отмечается шелушение кожи или ее пересыхание, иногда и отслаивание поверхностного эпителия (кожа «облазит»). Это вариант нормы и не стоит тревожиться, постепенно все нормализуется.
Но при этом нужно внимательно наблюдать за реакцией кожи новорожденного или грудничка после купания.
Причинами шелушения кожи у новорожденного могут быть:
- физиологическая адаптация;
- сухой воздух;
- неправильный уход за кожей малыша;
- реакция кожных покровов на различные отрицательные факторы.
Физиологическая адаптация к новым условиям жизни
Новорожденный после длительного времени нахождения в комфортном «водном» микроклимате внутриутробной жизни вдруг внезапно оказывается в новой среде, и к этим условиям нужно приспосабливаться организму, а кожа самой первой соприкасается:
- с воздухом;
- с подгузниками и разными типами одежды;
- с новыми средствами;
- с бытовой химией (даже если это детский стиральный порошок или кондиционер).
Поэтому если кожные покровы малыша имеют здоровый вид:
- без припухлостей;
- без покраснений;
- без отечности);
- кроха не чувствует дискомфорта и спокоен.
На все эти виды шелушений не стоит обращать особого внимания, обеспечивать уход за кожей новорожденного, но при необходимости обратить на это внимание участкового педиатра.
Со временем постепенно все придет в норму.
Сухой воздух
Уровень влажности воздуха в комнате, где постоянно находится ребенок, имеет большое значение.
В норме эти показатели составляют от 55 до 70%.
При этих условиях новорожденный ребенок не будет чувствовать дискомфорта – кожа кроха будет страдать от сухости кожи, малыш испытывать жажду.
Для проверки уровня влаги в воздухе используют специальные приборы – гидрометры. Его располагают недалеко от детской кроватки — постоянного места нахождения ребенка. Низкий уровень влажности в квартире вызывает:
- стойкое шелушение кожи, иногда можно наблюдать значительное отслоение эпидермиса, что значительно увеличивает риск присоединения патогенной микрофлоры при механических повреждениях (опрелостях, дерматитах, царапинах);
- кожа и слизистые оболочки носоглотки становятся более восприимчивыми к воздействию вирусов;
- из-за жажды отмечается нарушения сна и режима питания.
Если показатели влажности низкие необходимо использовать различные увлажнители воздуха:
- специальные увлажнители;
- емкости с водой в комнате;
- развешанные влажные пеленки.
Но в данном случае обязательно проводят контроль влажности – высокая влажность может неблагоприятно сказаться на здоровье крохи.
Неправильный уход за кожей новорожденного ребенка
При повышенной сухости кожи самой распространенной ошибкой родителей считается купание новорожденных в воде со слабым раствором марганцовки.
Раньше такие рекомендации давали специалисты, чтобы происходило активное заживление пупочной ранки и для профилактики вторичного инфицирования кожи и развития омфалита.
На сегодняшний день это признано ошибочным — раствор марганцовки обладает сильным подсушивающим эффектом и часто вызывает усугубление сухости кожи и дискомфорта у малыша.
Пользоваться детским мылом также рекомендуется пользоваться чаще одного раза в неделю в связи подсушивающим эффектом.
Самый правильный выбор — купание грудничка в кипяченой отстоянной воде без всяких добавок (трав или ароматических смесей).
После адаптации кожи новорожденного ребенка допускается использование слабых отваров или настоев лекарственных трав (при отсутствии непереносимости и аллергических реакций).
Нужно внимательно следить за реакцией кожных покровов крохи после купания — при появлении покраснения и/или обильном шелушении лучше заменить мыло и/или шампунь.
Также с особой осторожностью нужно выбирать одежду — из натуральных тканей льна и хлопка (без добавления синтетики) и стиральные средства (порошок и кондиционер).
Реакция на природные и другие отрицательные факторы
Кожные покровы новорожденного крайне ранимы в первые месяцы жизни и не имеют активных защитных функций. Поэтому как кожа, так и слизистые малыша подвергается воздействию разных внешних (природных) раздражителей.
Покраснение и шелушение кожи может появиться после первой прогулки – в тот момент, когда малыш впервые сталкивается с прямым воздействием:
- солнечных лучей;
- ветра;
- холодного воздуха.
Кожу ребенка необходимо в полной мере защитить от этих природных факторов — козырьком коляски, одеждой или полупрозрачной накидкой на коляску до полной адаптации к новым условиям.
У грудничка шелушится кожа на теле
Кожа малыша – это индикатор его здоровья и любые отрицательные проявления, в том числе и шелушения, имеют свои причины (функциональные или органические).
Если это патология – нужно диагностировать и лечить заболевание.
Наиболее часто причиной длительного шелушения и стойкого покраснения кожи являются:
- различные виды диатеза;
- проблемы с кишечником (стафилококковый дисбиоз, дисбактериоз);
- аллергическая реакция на порошок, синтетическую одежду и постельное белье, смеси для купания и масла для обтирания;
- грибковые, вирусные и бактериальные инфекции;
- обменные нарушения;
- эндокринная патология;
- заболевания почек и печени;
- другие болезни.
Поэтому при появлении и усугублении шелушения и покраснения кожи нужно обратиться к специалисту для диагностики и назначения своевременного лечения ребенка.
Шелушится кожа на голове у грудничка
Самой частой причиной шелушения кожи на голове головы у грудничков считается себорейный дерматит.
Себорейный дерматит у грудничков связан с незрелостью потовых и других желез, при этом отмечается чрезмерное выделение кожного жира, который вызывает шелушение кожи.
Эта патология развивается в двух или трехмесячном возрасте и самостоятельно проходит к году.
Если признаки себорейного дерматита сохраняются более длительное время – это свидетельствует о патологии потовых и жировых желез:
- при их недоразвитии;
- при воспалении кожи;
- при эндокринных или обменных заболеваниях.
Поэтому родителям необходимо обратиться к специалисту для уточнения диагноза и лечения болезни.
Шелушится кожа у малыша, что делать
Для выявления главной причины покраснения и шелушения кожи у грудничка нужно проанализировать ситуацию:
- определить время и длительность шелушения кожи на лице малыша;
- сравнить ее с введением новой смеси, блюда прикорма, приема лекарства, замены стирального порошка, новой одежды.
При определении причины шелушения самостоятельно нужно:
- скорректировать меню или отменить лекарственное средство или заменить его альтернативным вариантом (после консультации специалиста).
- правильно ухаживать за кожей новорожденного, всегда насухо вытирать кожные покровы малыша после купания и регулярно менять подгузники.
- использовать увлажняющие детские кремы или косметические масла (после купания и/или перед прогулкой на свежем воздухе), чтобы защитить малыша от воздействия агрессивных природных факторов;
- заменить все детские косметические средства на стерилизованное на водяной бане оливковое или рафинированное подсолнечное масло.
- использовать специальные солнцезащитные средства для новорожденных во время прогулок в открытой коляске;
- изменить график прогулок на свежем воздухе – после 16 часов и обязательно приобрести одежду для малыша с длинными рукавами из натуральных тканей;
- в жаркое время года или в отопительный период нужно предлагать ребенку пить больше жидкости (кипяченая водичка, специальный чай для новорожденных).
Шелушения и небольшие покраснения в период до года проявляются почти у всех грудничков, и у большинства детей почти не требуют лечения.
Но при этом все же нужно в каждом конкретном случае разбираться в причинах их возникновения и как можно скорее устранить их.
врач — педиатр Сазонова Ольга Ивановна
Источник

