Рецидивы рака кожи на лице

 Афанасьев Максим Станиславович.
Афанасьев Максим Станиславович.
Д.м.н., профессор Сеченовского университета, онколог, хирург, онкогинеколог, гинеколог-иммунолог, эксперт по лечению рецидивов базалиомы.
«Мне 51 год. 4 года назад удалили базалиому лазером на лице. Год назад появилась снова, на том же месте. Опять вырезать очень не хочется, шрам очень заметный, на щеке около носа. Размер около 1 см. Работаю каждый день, постоянное общение с людьми, нужно удалить желательно наименее травматично».
Ко мне все чаще обращаются пациенты с повторными базалиомами после их удаления. Действительно, это огромная проблема, которая год за годом становится все острее.
Помимо того, что заболеваемость базалиомой растет, чаще всего эта опухоль возникает на лице, на шее или на голове, где повторное применение любого радикального метода лечения связано с потерей органа или его части. По этой причине лечение рецидива традиционными способами зачастую попросту невозможно.

Зона роста ресниц — одна из самых сложных. Рецидив базалиомы в этой области поставит очень серьезные вопросы перед пациентом и его хирургом. Источник: www.tabanmd.com
В своей практике для лечения рецидивов после облучения или рецидивов после операции я использую фотодинамическую терапию.
Она прицельно устраняет измененные раковые клетки и не воздействует на здоровые ткани. Даже на фоне значительного дефицита тканей в зоне рецидива, это позволяет проводить почти неинвазивные и максимально эстетические вмешательства.
В этой статье я разберу причины возникновения рецидивов. Дам статистику эффективности разных методов лечения и расскажу, как спасти положение при повторном развитии базалиомы.

Базалиома подбородка после иссечения и заживления. Источник: metro.co.uk
Риски рецидива базалиомы – какова вероятность снова столкнуться с ней после удаления?
Базалиома кожи, или базальноклеточная карцинома кожи, или БКРК, – это рак кожи. Он крайне редко дает метастазы, но отличаются высокой склонностью к рецидиву.
По разным данным, частота возникновения рецидивов в течение 3-12 месяцев после лечения составляет 21 %. А на отрезке 10 лет опухоль рецидивирует в 40-46% случаев.
К сожалению, принимая решение об удалении базалиомы (и поступая вполне себе правильно), мало кто из врачей и пациентов планирует тактику вмешательства с учетом возможного рецидива.
Соглашаясь на тот или иной метод лечения базалиомы, вам нужно принимать во внимание один факт, который хорошо известно врачам: любое лечение – это провоцирующий фактор. Само лечебное воздействие на опухоль стимулирует ее активность и рост, если вмешательство окажется недостаточно радикальным.
Такой подход приводит к тому, что лечение рецидива базалиомы в дальнейшем либо оказывается невозможным, либо сопряжено с калечащей и обезображивающей потерей части носа, щеки, глаза, уха… И такие случаи многолетнего неэффективного лечения базалиомы совсем нередки. Посмотрите сами.

Фото выполнено сразу после удаления базалиомы и после заживления. Источник: todddunn.files.wordpress.com
Поэтому при принятии решении о выборе метода лечения базалиомы имеет смысл учитывать несколько факторов:
- Метод гарантирует высокую степень радикальности лечения – позволяет полностью удалить все опухолевые клетки, включая «корень» базалиомы.
- Сохраняет целостность органа – глаза, носа, уха, губ и т.д.
- Обеспечивает минимальный косметический дефект (например, все хирургические методы требуют иссечения дополнительных 2-5 мм тканей от границы опухоли).
- Отсутствуют отдаленные осложнения от применения самого метода (считается, что через несколько лет после лучевой терапии облученные клетки иногда перерождаются в раковые).
Именно такими свойствами обладает метод фотодинамической терапии (ФДТ). Он позволяет прицельно устранить все опухолевые клетки без воздействия на здоровые ткани, и в подавляющем большинстве случаев получать безрецидивный результат за одну процедуру.
При лечении рецидива ФДТ не требует удаления здоровых тканей и сохраняет целостность органа.
Факторы риска развития рецидива
Высокая частота рецидивирования связана с особенностями опухоли – базалиома не имеет капсулы, ее реальные границы превышают видимые, очень сложно определить глубину инвазии.
Вот далеко не полный список факторов рецидива базалиомы:
- Форма опухоли. Чаще рецидивируют узловая-язвенная форма БКРК.
- Глубина «прорастания» опухоли в ткани. Хирург видит лишь зону поражения на коже, но не понимает, насколько опухоль уходит вглубь. Чаще рецидивируют опухоли с глубокой инвазией. Наилучший прогноз имеют опухоли с внутрикожным распространением.
- Размер опухоли. Рецидивы чаще развиваются после лечения опухолей более 2 см, поэтому не стоить «выращивать» родинки на лице. При этом клетки базалиомы могут быть обнаружены на расстоянии до нескольких сантиметров от очага поражения на здоровой коже.
- Возраст и состояния здоровья. Сопутствующие заболевания могут снижать иммунитет, что усугубляет течение злокачественного процесса.
- «Неудобное» расположение базалиомы в анатомических складках и в непосредственной близости от жизненно важных органов. Это нос, носогубные складки и ушные раковины. Чуть реже рецидивирует опухоль в области вокруг глаз и в зоне роста ресниц. Полноценное радикальное удаление в этих зонах попросту невозможно из-за риска нарушения работы органа или обезображивания лица.
- Разные зоны лица имеют существенно разную толщину кожи и подкожной жировой клетчатки, что тоже отражается на характере опухоли и оказывает большое влияние на выбор метода лечения.
- Неадекватный выбор метода лечения или неоднократное лечение различными методами. Это наиболее важный фактор риска.
Для лечения базалиом применяют много различных методов. К сожалению, ни один из них не дает гарантию 100% излечения. Ниже я привожу почерпнутый из разных источников прогноз развития рецидива в течение 5 лет после лечения:
- Близкофокусное рентгеновское облучение (близкофокусная рентгенотерапия). Рецидив базалиомы после облучения возникает в 46% случаев.
- ФДТ дает рецидив в 6 % случаев.
- Хирургическое иссечение. Рецидив после удаления базалиомы развивается в 30% случаев.
- Криотерапия. Невозможность контролировать глубину воздействия вызывает наибольшее количество рецидивов – 35%.
- Лазерная коагуляция – 31%.
- Микрографическая хирургия по Mohs. Относительно новый метод, который пока еще слабо представлен в России, поэтому частоту рецидивов показать еще сложно.
- После предшествующего комбинированного лечения повторные рецидивы возникают в 47% случаев.
По результатам исследований популярная сегодня вапоризация (метод лечения базалиомы лазером) оказывается одной из наименее эффективных методик. По этому показателю он приближается к криодеструкции.
Самым эффективным методом до сих пор остается хирургическое иссечение базалиомы. Но, как видим, эффективность процедуры сопровождается ощутимой потерей здоровых тканей.
Чем опасны рецидивы базалиомы на лице и голове
Рецидив базалиомы на носу, как и рецидив базалиомы на губе, чреват необходимостью калечащей операцией. Так как любое хирургическое иссечение поводится с обязательным захватом 6 мм здоровых тканей, повторное удаление базалиомы на носу обычно заканчивается удалением части носа и требует сложной пластики носа тканями с других участков тела.

Объем хирургической операции при базалиоме носа. Источник: www.ohniskin.com
Расположение базалиомы в уголках глаза вообще является противопоказанием к операции, так как в большинстве своем заканчивается утратой органа.

Источник: www.tabanmd.com
Хирургическое иссечение базалиомы на лбу и волосистой части головы осложнены отсутствием в этих зонах подкожно-жировой клетчатки. Иссечение базалиомы с захватом здоровых тканей приводит к невозможности ушивания раны и требует наложения кожного лоскута с бедра пациента.
Близкофокусную рентген терапию – БФРТ – нельзя проводить на ухе. Это приводит к перихондриту – болезненному нагноению и отеку уха. Эту же процедуру нельзя выполнять на верхнем и нижнем веке, либо исключительно с использованием специального глазного протеза. Многие пациенты после БФРТ отмечают снижение зрения.
В сухом остатке, как видим, повторное лечение зачастую оказывается попросту невозможным.
Признаки рецидива
80% рецидивов возникают в промежутке 3 месяца – 1 год после лечения. Остальные 20% — в течение 5-10 лет. Поэтому о выздоровлении можно судить не ранее, чем через 5 лет после выполненной процедуры.
Появляется рецидив на том же месте, откуда была удалена первичная базалиома. Так, рецидив базалиомы после иссечения возникает прямо в рубце.
Какие симптомы позволяют заподозрить рецидив? Повторная базалиома выглядит как незаживающая рана или новое образование, аналогичное удаленному ранее.
Если образование появляется на новом участке кожи, это новая базалиома, которая рецидивом не считается.
Лечится ли рецидив?
Базалиома в подавляющем большинстве случаев полностью излечима. Процедура ФДТ позволяет мне проводить эстетическое и безрецидивное лечение базалиомы за одну процедуру.
Лечение рецидивов базалиомы методом ФДТ выполняется с сохранением тканей и почти не имеет риска рецидива.

Я выполняю лечение рецидивов базалиомы методом ФДТ. Основываясь на своем опыте, могу утверждать, что базалиома лечится, и лечится в высшей степени успешно.




Всем своим пациентом я настоятельно рекомендую всегда делать выбор в пользу ФДТ в качестве приоритетного метода лечения. И вот почему:
- Это щадящий, безоперационный и эффективный органосохраняющий метод лечения рецидивов.
- Избирательно разрушает опухоль с сохранением здоровых тканей.
- Не требует госпитализации.
- Хорошо переносится даже пожилыми людьми.
- Практически не имеет противопоказаний для людей с сопутствующими заболеваниями, для которых традиционное лечение сопряжено с развитием осложнений.
- ФДТ – нетоксический метод: фотосенсибилизатор не вызывает значимых изменений показателей крови.
- Не имеет тяжелых осложнений.
- Может применяться многократно.
- Пожалуй, единственный метод лечения больных с часторецидивирующей формой заболевания.
- Один из немногих методов лечения труднодоступных новообразований и опухолей, расположенных в непосредственной близости от жизненно важных органов.
- Разрешен при наличии противопоказаний к другим методикам.
- Авторская разработка позволяет лечить даже сложную локализацию базалиомы на глазах без риска ослабления зрения.
- Низкий риск развития повторного рецидива.
- В подавляющем большинстве случаев для устранения опухоли достаточно одного сеанса ФДТ.
Конечно, фотодинамическую терапию лучше применять в качестве первого метода лечения базалиомы, но и для рецидивирующей формы мои авторские протоколы показывают очень хороший результат. Даже если в рубце нарушен кровоток, фотодинамические реакции имеют запас в плане глубины воздействия: опухоли с рубцом до нескольких миллиметров все равно попадут под фотохимические реакции опосредованно через ишемический некроз вокруг рубца.
Чтобы получить консультацию, показана ли вам фотодинамическая терапия, и рассчитать цену процедуры, высылайте свою историю болезни и анализы на e-mail doctor@drafanasev.com. Или звоните по телефону 8-800-555-77-26 в Москве.
Прием ведет Афанасьев Максим Станиславович – онколог, иммунолог, онкогинеколог, доктор медицинских наук, профессор и член ученого совета Первого МГМУ им. И.М. Сеченова МЗ РФ, эксперт по лечению базалиомы.
Прием проводится в двух клиниках в Москве, а также в Санкт-Петербурге, Махачкале, Курске, Ставрополе, Барнауле, Самаре, Набережных Челнах, Салавате, Челябинске, Сургуте и других регионах России. Уточнить дату, место приема в вашем городе и записаться на консультацию вы можете у администратора по телефону 8-800-555-77-26.
После лечения я поддерживаю обратную связь со всеми пациентами и решаю все возникающие вопросы. Гепатит и положительный ВИЧ статус не является противопоказаниями для лечения методом ФДТ.
Использованная литература:
1. Чупров И.Н. Особенности рецидивирования базальноклеточного рака кожи // Материалы Всероссийской конференции с международным участием: 100-летие Российского общества патологоанатомов. СПб., 2009. С. 345-347.
2. Панова И.Е. Рецидивирование базально-клеточного рака кожи век // РМЖ. Приложение Клиническая офтальмология. 2006. Т. 7, № 1. С.11-14.
3. Савельева А.Е. Факторы риска развития рецидивов базально-клеточного рака кожи: Автореф. дис. … канд. мед. наук. М., 2004. 24 с.
4. Курдина М.И., Тымчишина М.В. Выявление злокачественных опухолей кожи при диспансеризации // Тезисы I съезда онкологов. СПб.; М., 1996. Ч. II. С. 402.
5. Панова И.Е., Усова Р.А., Семенова Л.Е. и др. Тактика лечения различных клинических форм базально-клеточного рака периокулярной локализации // Стандартизация в онкологии. Челябинск, 2002. С. 44–46.
6. Панова И.Е. Рецидивирование базально-клеточного рака кожи век // РМЖ. Приложение Клиническая офтальмология. 2006. Т. 7, № 1. С.11–14.
7. Чупров И.Н. Особенности рецидивирования базальноклеточного рака кожи // Материалы Всероссийской конференции с международным участием: 100-летие Российского обществапатологоанатомов. СПб., 2009. С. 345–347.
8. Матвеева О.В. Результаты фотодинамической терапии базально-клеточного рака кожи с локальным использованием фотосенсибилизатора Радахлорин // Радиация и риск. 2016. Т. 25, № 2. С.79-90.
Обсуждение в настоящее время закрыто, но вы можете послать trackback с Вашего собственного сайта.
Источник
Рецидив рака кожи
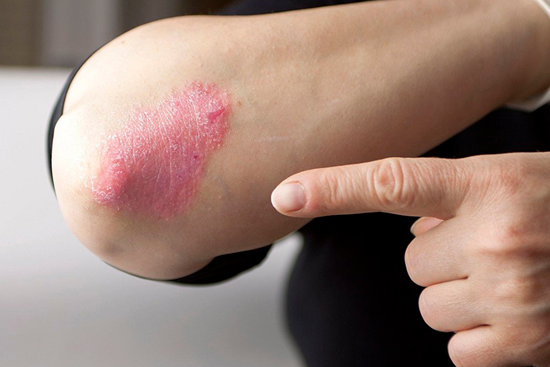
Для большинства злокачественных новообразований характерно рецидивирующее течение. Такая особенность связана не только с недостатками лечения, но и с возможностью быстрого повторного роста опухоли даже из нескольких злокачественных клеток. К сожалению, современные методы терапии не гарантируют полного выздоровления онкологического пациента независимо от стадии рака. Так, рецидив рака кожи может возникать и после хирургического лечения, если злокачественные клетки успели распространиться. Врачебная консультация поможет больному узнать больше о такой патологии, как меланома кожи: рецидивы, риски, негативные последствия, базалиома кожи, рецидив после терапии.
Информация о патологии
Раком кожи называют злокачественное новообразование, формирующееся из различных клеток кожного покрова. Это могут быть чешуйчатые эпителиоциты, элементы базального слоя или меланоциты. Постепенный рост опухоли сопровождается распространением злокачественной ткани в глубокие слои кожи и метастазированием на поздних стадиях. Некоторые виды рака кожи могут формироваться в том числе и в незаметных областях, включая ногтевое ложе и веко. Ранние стадии болезни иногда напоминают родинку неправильной формы. У мужчин меланома чаще всего расположена на спине, а у женщин – на коже нижних конечностей.
Основные разновидности:
- Меланома – злокачественная опухоль, образующаяся из меланоцитарных структур кожи. Это специальные клетки, выделяющие темный пигмент (меланин). Благодаря таким клеткам кожа человека имеет определенный оттенок. Кроме того, меланоциты защищают внутренние слои кожи от избыточного действия солнечных лучей. Меланома является наиболее агрессивной формой рака кожи. Рецидив рака кожи часто связан именно с этим заболеванием.
- Базалиома – новообразование, развивающееся из базальных клеток кожи. Патология часто образуется в области лица. При своевременном лечении прогноз благоприятный, поскольку базалиома, рецидив при которой возникает достаточно редко, не характеризуется агрессивным течением.
- Плоскоклеточный рак кожи – самая редкая форма заболевания.
8 (495) 320-19-03
Круглосуточно без выходных
Морфологические и функциональные признаки злокачественных клеток могут сказать врачу о многом. Во время диагностики онкологи назначают биопсию для уточнения гистологии рака кожи. Это исследование очень важно, поскольку не все формы онкологии имеют одинаковое течение. Определение типа рака помогает оценить прогноз и назначить наиболее эффективное лечение. Кроме того, с помощью гистологического теста врач дифференцирует вторичные и первичные злокачественные опухоли.
Рецидив меланомы и поздняя диагностика первичной опухоли являются актуальными проблемами в онкологической практике. Несмотря на то, что ранние признаки рака кожи пациент может обнаружить самостоятельно, чаще всего онкологи диагностируют поздние стадии болезни. Решением проблемы может быть регулярное обследование пациентов из группы риска.
Этиология
Все виды рака кожи активно изучались для определения основных этиологических факторов. На сегодняшний день онкологам известные различные внешние и внутренние негативные влияния, связанные с онкогенезом. В первую очередь это образ жизни пациента, экологические условия проживания и индивидуальный анамнез. Знание факторов риска помогает проводить обследования для пациентов с предрасположенностью и назначать профилактические мероприятия.
Рецидив рака кожи формируется не так, как первичное новообразование. Изначальные патологические процессы связаны с изменением молекул ДНК в клетках. Поскольку генетическая информация нужна для регуляции роста и деления клеток, нарушение работы ДНК приводит к формированию опухолевого процесса. Сами мутантные гены могут образовываться при длительном воздействии различных негативных факторов, вроде ультрафиолетового облучения кожи.
Известные факторы риска:
- Недостаточное количество меланина в клетках кожи (светлая кожа). Одной из функций темного пигмента является отражение поступающего в кожу ультрафиолетового облучения, поскольку длительное воздействие УФ-лучей может спровоцировать появление мутаций молекул ДНК. У людей со светлой кожей меньше защиты перед таким негативным фактором.
- Постоянное возникновение загара и формирование сильных солнечных ожогов. Такой фактор риска обусловлен поражением тканей.
- Избыточное ультрафиолетовое излучение. УФ-лучи обусловлены воздействием солнечного света, поэтому в определенных географических широтах наблюдается избыточное ультрафиолетовое излучение. Проживание в таких местах может повышать вероятность возникновения меланомы и других типов рака кожи.
- Большое количество крупных родинок на коже. Сами по себе родинки являются доброкачественными структурами, образованными меланоцитами и другими клетками, однако нередко именно в невусах формируются первые злокачественные клетки. Факторы риска связаны с возникновением более 50 родинок на теле, повреждением невусов и формированием выпуклых пигментных пятен.
- Рецидив рака кожи в семейном анамнезе. Обнаружение новообразования кожи у родителей и других родственников пациента увеличивает индивидуальный риск онкогенеза.
- Нарушение работы иммунной системы. Врачам известно, что защитные системы организма иногда могут подавить начальные этапы злокачественного процесса. Расстройство иммунитета повышает риск возникновения опухоли.
- Возраст пациента. Меланомы чаще диагностируют у людей старше 40 лет.
Злокачественные опухоли кожи отлично поддаются профилактике, поэтому очень важно своевременно обнаружить у пациента предрасположенность к такой болезни. Регулярная диагностика после терапии также поможет предотвратить рецидив рака кожи.
Стадии и причины рецидива
Прогрессирующее течение злокачественных новообразований обусловлено постепенным ростом и распространением аномальных клеток в организме. В случае рака кожи злокачественная ткань постепенно поражает более глубокие слои кожного покрова. Чем больше размер патологической области, тем хуже прогноз. Врачи используют стадийную классификацию онкологии для прогнозирования дальнейшего развития рака и подбора необходимо лечения. Первые стадии онкологии лучше всего подходят для хирургического вмешательства, поскольку локализованную опухоль легко удалить.
8 (495) 320-19-03
Круглосуточно без выходных
Этапы развития меланомы:
- Злокачественное новообразование расположено в поверхностных слоях кожи или слизистой оболочки.
- Размер патологической области достигает 2-3 мм в толщину. Рак не распространяется на лимфатические узлы или другие участки кожи.
- Толщина пораженной ткани может достигать 4 мм. Происходит постепенное врастание опухоли в более глубокие слои, однако лимфатическая система все еще не поражена.
- Новообразование распространилось на один или несколько близлежащих лимфатических узлов. Опухоль постепенно поражает все более глубокие слои кожи.
- Появление опухолевых клеток в отдаленных лимфатических узлах. В головном мозге, легких и печени формируются метастазы.
Рецидив рака кожи чаще всего возникает после лечения заболевания на поздних стадиях, когда часть аномальных клеток задерживается в лимфатической системе. На этом этапе хирургические и терапевтические процедуры не всегда позволяют полностью устранить патологию, поэтому в течение длительного времени сохраняется риск повторного роста опухоли.
Диагностика
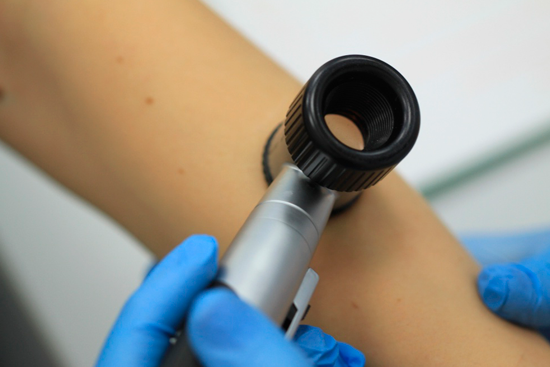
При обнаружении подозрительной родинки или пятна на коже следует обратиться к дерматологу. Специалист спросит пациента о жалобах, изучит анамнестические данные для выявления факторов риска и внимательно изучит кожу. В дальнейшем дерматолог может направить больного к онкологу для исключения наличия злокачественной опухоли. Основным методом окончательной диагностики является проведение инструментальных и лабораторных исследований.
Назначаемые диагностические процедуры:
- Изучение кожного покрова с помощью ручного или цифрового дерматоскопа. Специальный прибор фиксирует изображение пораженного участка кожи и выявляет патологические признаки.
- Удаление пораженного участка кожи с последующей отправкой тканей в лабораторию. Микроскопирование тканей помогает уточнить гистологический тип опухоли, что очень важно для назначения лечения.
- Анализ крови на онкологические маркеры, компоненты крови и другие факторы.
- Компьютерная и магнитно-резонансная томография – получение изображений органов в высоком разрешении для уточнения стадии рака и обнаружения метастазов.
- Эндоскопическое исследование органов для поиска меланомы слизистой оболочки.
После постановки точного диагноза врач может назначить лечение.
Методы лечения
Хирургическое и терапевтическое лечение зависит от стадии заболевания. На поздних стадиях, когда рак кожи распространяется на глубокие слои кожного покрова и дает метастазы, хирургическое лечение может быть затруднено. Чаще всего терапия проводится уже после операции для предотвращения рецидива.
Основные методы:
- Хирургическое удаление опухоли.
- Введение цитотоксических и цитостатических противоопухолевых средств.
- Радиационная терапия.
- Таргетная терапия.
Консультация онколога поможет узнать больше о такой болезни, как меланома: рецидив после удаления, профилактика и паллиативная помощь. Важно своевременно записаться на прием к врачу при обнаружении подозрительной родинки.
8 (495) 320-19-03
Круглосуточно без выходных
Источник
