Пузырек на коже у ребенка на лице

Начиная с периода новорожденности, кожа служит барьером от агрессивного внешнего воздействия, помогает осуществлять обмен веществ и терморегуляцию. Детская дерма более тонкая и легкопроникаемая, быстрее подвергается воздействию возбудителей болезней. Поэтому частой кожной реакцией бывает сыпь с пузырьками у ребенка разного вида и локализации.
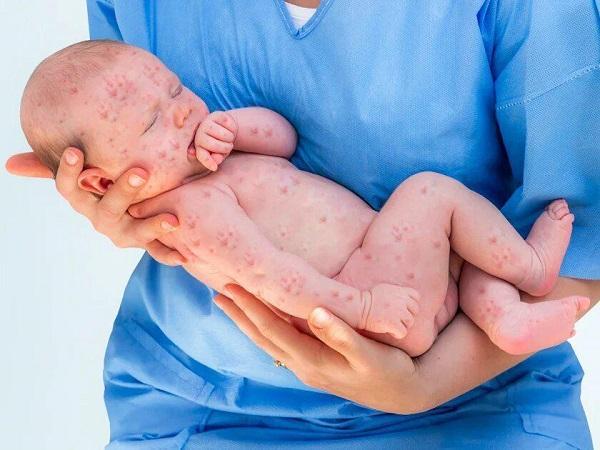
Пузырчатая сыпь у ребенка – довольно частая проблема
Болезни, которые сопровождаются высыпаниями на коже
Высыпание на коже малыша прыщей с водяным содержимым может сопутствовать многим заболеваниям.
Грибковая инфекция
Довольно часто сыпь с пузырьками может появляться в результате грибкового поражения. Она очень заразна и вызывает постоянный зуд. Грибковые споры предпочитают теплоту и влажность, поэтому активнее всего размножаются на участках тела с такой средой. Наиболее распространенным грибковым заболеванием считается микроспория – высыпания на гладких участках кожи из пузырьков, корочек, узелков или везикул.
Вирусная инфекция
Пузырчатые высыпания при вирусных поражениях сопровождаются высокой температурой, недомоганием, проблемами в ЖКТ и лимфатической системе. Примером вирусной инфекции, вызывающей водянистые пузырьки на коже у ребенка, служит крапивница, характеризующаяся розовыми зудящими высыпаниями, похожими на ожоги от крапивы.
Краснуха протекает с небольшой температурой и мелкой сыпью красного цвета, которая, появившись на лице, за несколько дней распространяется по всему телу.
Вирусная пузырчатка («рука – нога – рот»), называемая еще Коксаки, вызывает повышение температуры и пятнистую красную сыпь сначала во рту, потом волдыри появляются на руках и стопах у ребенка, иногда достигая попы.
Самым страшным заболеванием, сопровождающимся пузырчатыми высыпаниями, является корь. Мелкие папулы внутри красных пятен появляются на 2-3 день и быстро сливаются.
Бактериальная инфекция
Дерматологические проявления несут с собой и различные бактериальные инфекции, прежде всего, стрептококки и стафилококки, которые могут долго сохраняться в пище. Ярким представителем такого заболевания является импетиго, при котором образуются гнойничковые пузырьки на теле у ребенка.
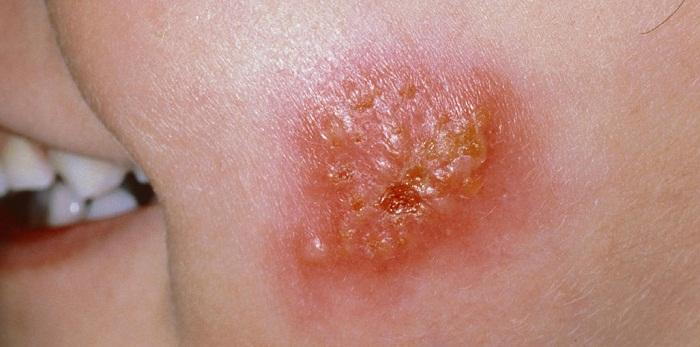
Импетиго у малыша
Болезнь развивается после травмы кожи (царапины, укуса, ранки), где от стафилококка появляются пузырьки с прозрачным жидким содержимым. Они лопаются, распространяя бактерию далее по телу больного и переходя на здоровых людей при контакте.
Аллергическй дерматит
Дерматит, вызванный контактом с аллергеном, проявляется крапивницей (чередой красных пузырьковых пятен). В тяжелых случаях может сопровождаться отеком Квинке и общим ухудшением состояния.
Аутоиммунные заболевания
Ряд болезней, вызванный сбоем в работе систем организма, когда здоровые клетки воспринимаются как чуждые, относится к аутоиммунным. Некоторые из них являются причиной появления волдырей на коже у ребенка.
Характерным примером является волчанка, при которой:
- пузырьки локализуются на лице, на вид напоминают бабочку;
- пальцы рук и шея покрываются сыпью с чешуйками или пятнышками;
- солнечный свет доставляет большой дискомфорт.
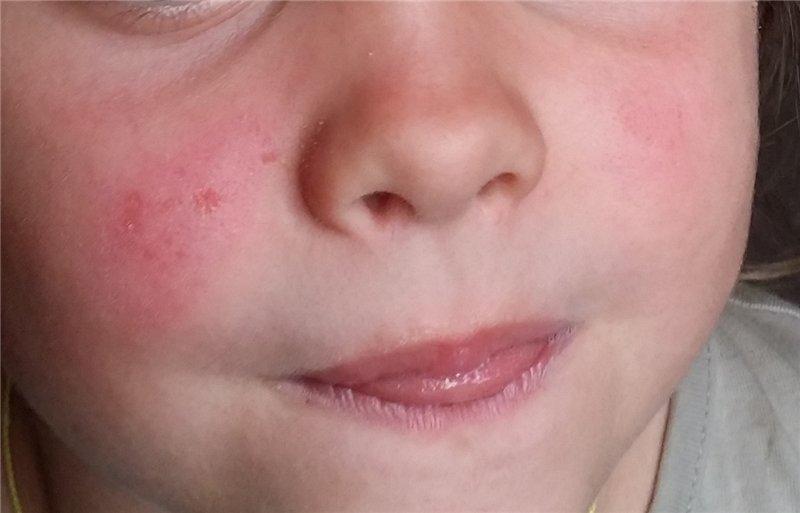
Волчанка у ребенка
Ветряная оспа
Сыпь, появляющаяся при ветрянке (она вызывается вирусом «Варицелла-Зостер»), может очень чесаться и выглядит как пятнышки красного цвета, в центре них – пузырек с водянистой жидкостью. Потом на их месте образуются корочки – оспины.
Опоясывающий лишай
Это инфекционное заболевание вызывается одним из вирусов герпеса и проявляется односторонней пузырьковой сыпью, пораженные участки могут сильно болеть. Лишай развивается при рецидиве вируса в организме и, помимо волдырей у ребенка, вызывает субфебрильную температуру, зуд и общее плохое самочувствие.
Первичный контактный дерматит
Это кожная реакция в виде покраснений и пузырчатых высыпаний при контакте с отдельными растениями, красителями, химикатами.
Глистные инвазии и паразитарные патологии
При поражении глистами в результате аллергии на их токсины у малыша могут пойти по телу водянистая сыпь в виде мелких зудящих пузырьков, а также появиться тошнота и рвота.
Микроскопический клещ – паразит, вызывает чесотку и волдыри на теле у ребенка. Такая сыпь зудит (особенно ночью). Она вытянута линейкой и очень заразна.
Другой вид клещей переносит опасную болезнь Лайма, при которой в месте укуса образуется сыпь, постепенно напоминающая яблоко.
Кишечный паразит – причина болезни «анкилостома», которая характеризуется выпуклой сыпью с красноватым оттенком, зудом и сонливостью.
Внешнее воздействие
Внешнее механическое воздействие (например, трение жесткой одежды) служит причиной сдвига верхней части нежной детской кожи, образуя полость, куда стекает межклеточная жидкость, в результате возникает пузырь.
Кроме того, имеются и другие факторы, вызывающие появление волдырей на теле и лице у ребенка:
- обморожение или ожог от солнца (пузырьки лопаются через один-два дня);
- контакт с химическими веществами (сопровождается резкой болью);
- укус насекомых или контакт со жгущимися растениями типа крапивы или борщевика;
- потница у новорожденных как результат воздействия мочи.
Другие причины появления сыпи
У новорожденных случается токсическая эритема в виде красных пятнышек на коже с пузырьками или гнойничками посередине, как ответ неразвитой еще иммунной системы на контакт с новыми для нее микроорганизмами.
У детей после 8-9 года жизни и подростков более старшего возраста сыпь с водно-гнойным наполнением может образовываться в результате гормонального дисбаланса. Другими причинами бывают нервные расстройства, дисфункции секреционных органов и функциональных систем, проблемы с обменом веществ.
Виды высыпаний и места локализации
Дерматологи выделяют следующие виды сыпи:
- розоватые, красноватые или белесые выпуклые пятна;
- прыщи, наполненные прозрачным жидким содержимым;
- волдыри с гноем или пустые;
- небольшие папулы или бугры.
У малышей прыщики локализуются (в зависимости от причины возникновения) на:
- ногах (в т.ч. ступнях);
- руках (включая кисти и межпальцевые пространства);
- животе и груди;
- плечах и спине (например, опоясывающий лишай);
- шее (включая горло) и лицо;
- ягодицах.
Что нельзя делать при высыпаниях
Если ребенка поразила сыпь с пузырями, родителям крайне не рекомендуется протирать их спиртом, водкой или марганцовкой. Также не следует такие прыщи выдавливать, расчесывать их, прокалывать или как-то извлекать заразную жидкость, чтобы предотвратить заражение других частей кожного покрова. Нельзя продолжать контактировать с окружающими, т.к. ребенок может оказаться заразным для них.
К какому врачу обращаться
Как только замечена сыпь у ребенка, необходимо обратиться к педиатру и дать ему точное описание сыпи для назначения анализов, постановки диагноза и начала скорейшего адекватного лечения.
К сведению. Первым делом обращаются к педиатру. Он уже назначает дополнительные обследования у профильных специалистов: аллерголога, инфекциониста, ревматолога, дерматолога и других.

При появлении сыпи ребенка сначала показывают педиатру
Лабораторные исследования
Для назначения адекватного лечения необходимо точно определить причину сыпи у ребенка, для чего надо делать ряд лабораторно-диагностических исследований на:
- биохимию крови;
- уровень иммуноглобулина крови;
- расширенный анализ мочи;
- аллергопробы;
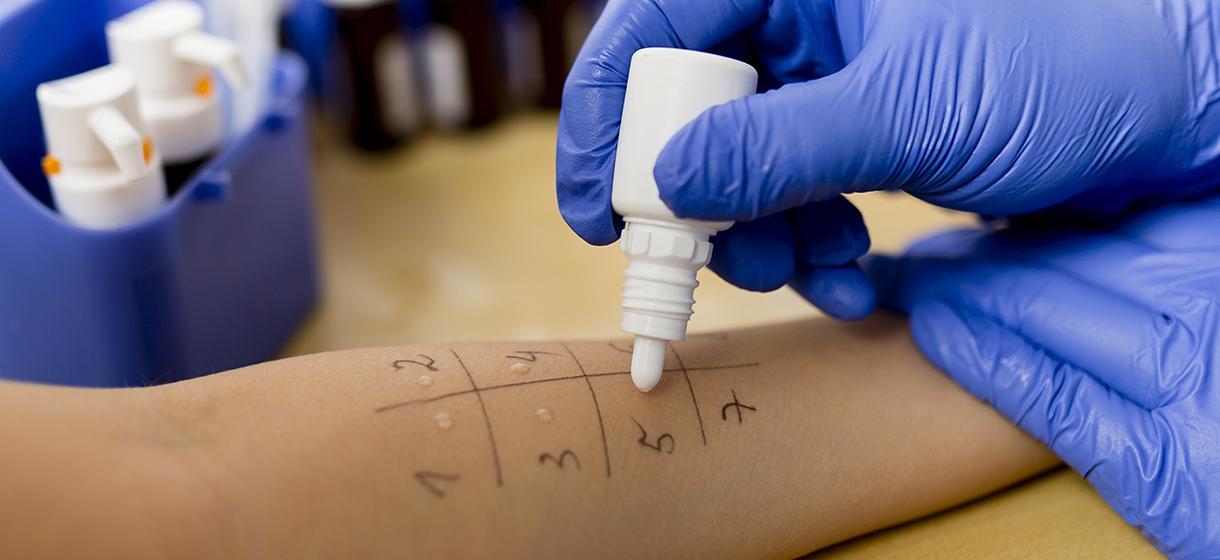
Проведение аллергопроб
- исследование содержимого пузырьков под микроскопом.
От чего зависит тактика лечения
Методы, которыми предполагается лечить сыпь у ребенка, зависят от того, чем сопровождаются эти высыпания: имеются ли температура (тогда есть воспалительный процесс, на который надо обратить особое внимание), общее недомогание, рвотные позывы (они свидетельствуют о возможном отравлении вирусами), потеря веса (часта при глистах).
Останавливается распространение сыпи медикаментами (антигистамины, заживляющие средства, противовирусные, противогрибковые препараты, иногда даже антибиотики).
После консультации с врачом могут применяться и народные средства для уменьшения дискомфорта: сок алоэ, лист подорожника, настойки лекарственных растений.
Возможные осложнения и последствия
Неправильное или несвоевременное лечение волдырей на теле и температуры у ребенка может привести к опасным последствиям для его здоровья и жизни. Так, при аллергических причинах высыпаний непринятие мер может закончиться анафилактическим шоком. В других случаях это могут быть нагноение ран, заражение крови, рубцевание кожи, обострение болезней и переход их в хроническую форму (длящуюся не один месяц). Если следовать рекомендациям врача, то новые прыщи не будут появляться, а старые – без последствий будут исчезать.
Сыпь в виде пузырьков – проявление на коже различных болезней, которые нередко сопровождаются покраснением дермы, зудом и общим ухудшением самочувствия. Важно своевременно определить причину и начать лечение.
Видео
Источник
Сыпь — частое явление в жизни детей. Водянистые пузырьки на коже у ребенка могут быть симптомом как инфекционных заболеваний, протекающих с экзантемами (ветряная оспа, герпес), так и явлением неинфекционной природы, связанным с аллергической реакцией или дерматитом.
Водянистые пузырьки на коже в медицине носят название везикул и представляют собой полостные образования, выступающие над поверхностью кожи и заполненные прозрачным содержимым. В зависимости от локализации они делятся на интрадермальные, если расположены в глубине дермы, или субэпидермальные, когда находятся поверхностно под эпидермисом.
Механизм возникновения пузырьков под воздействием внешних и внутренних факторов заключается в расслоении кожных слоев, разрыве межклеточных мостиков и локальном скоплении в этих промежутках экссудата.
Первичный контактный дерматит
Возникает в результате непосредственного контакта кожных покровов с раздражителем.
Виды поражающих факторов:
- Физические. Воздействие излучения, повышенной или пониженной температуры. При второй степени ожогов или обморожений появляются водянистые пузырьки на поверхности кожи. При солнечном ожоге наблюдаются пузыри и отслойка эпидермиса.
- Механические, когда патологические изменения происходят из-за трения при ношении тесной одежды или обуви (мозоли на ногах).
- Биологические, при которых повреждающим агентом является или укус насекомого (клещ), или действие растения (крапива).
- Химические — при контакте кожи с различными веществами, в состав которых входят щелочи или кислоты высокой концентрации, способные разрушить клеточные мембраны и вызвать ожог.
Опрелости (пеленочный дерматит) возникают при длительном воздействии мочи и кала на кожу паховой области и ягодиц. Появляется краснота, сыпь в виде пузырьков и узелков. Общее состояние ребенка страдает незначительно.
Аллергический дерматит
Возникает у детей с повышенной сенсибилизацией, то есть чувствительностью. Реализуется в виде аллергической реакции замедленного типа. После первого контакта с аллергеном проходит не менее двух недель. В это время формируются специфические антитела. В качестве раздражителей выступают различные химические вещества-аллергены, которых в настоящее время насчитывается более трех тысяч.
Клинически это выражается появлением гиперемированных пятен, затем на их фоне возникают многочисленные пузырьки, заполненные серозной жидкостью. При их вскрытии остаются мокнущие участки в виде эрозий, которые вскоре покрываются корочками.
Основная зона высыпания располагается в месте непосредственного контакта с аллергеном, но вторично сыпь может появиться на любом участке кожного покрова. Описание симптомов включает боль, жжение, сильный зуд.
Признаки аллергического дерматита:
- После контакта с раздражающим веществом и появлением сыпи должно пройти время.
- Интенсивность и распространенность кожных проявлений не связаны напрямую с концентрацией раздражителя и временем его воздействия.
- Специфичность — появление сыпи только при действии определенного вещества.
- Аллергический дерматит протекает без общетоксических признаков: без повышения температуры и ухудшения общего состояния ребенка.
Токсикодермия
Токсикодермия — это острое поражение, развившееся под действием токсинов, проникших в кожу гематогенным путем. В отличие от аллергического дерматита, повреждающий фактор действует не прямо на эпидермис, а через кровь, содержащую аллерген.
- На первом месте по частоте развития токсикодермии стоят лекарственные средства: антибиотики, сульфаниламиды, снотворные, транквилизаторы, витамины группы В и многие другие.
- На втором месте — поражения кожи, вызванные пищевыми продуктами.
- Различные химические вещества, применяемые в быту: гели, шампуни, стиральные порошки, средства для уборки дома.
- Эндогенные токсины вырабатываются и в самом организме в результате нарушений обмена веществ, работы пищеварительной системы, печени, почек.
Одной из форм токсикодермии является везикулярный тип, при котором образуются распространенные высыпания на коже в виде пузырьков с жидкостью, окруженных кольцом гиперемированной кожи. Вариант локализованной токсикодермиии — дисгидроз, когда сыпь располагается на подошвах и ладонях. При массивном поражении больших площадей ухудшается общее состояние: на фоне слабости повышается температура, возникает зуд, озноб, болезненные ощущения.
Бактериальная инфекция
При поражении стрептококком на теле у ребенка могут появиться волдыри на коже с жидкостью, которые можно рассмотреть на фото ниже. Возбудитель проникает в поверхностный слой эпидермиса через малейшие повреждения на коже (укус насекомого, царапина).
Вначале появляются ярко-красные пятна, через сутки они покрываются пузырьками с мутной жидкостью. По мере прогрессирования патологического процесса везикулы лопаются, гнойное содержимое вытекает. При подсыхании образуются твердые желтые корки. Ребенка беспокоит зуд и жжение. Заболевание носит название стрептококкового импетиго.
Если возбудителем является стафилококк, то он проникает под кожу через устья волосяных фолликулов. Содержимое пузырьков сразу становится гнойным.
Заболевают дети от периода новорожденности до 2 лет. Сыпь локализуется на конечностях, редко переходит на туловище и лицо. У новорожденных наблюдается везикулопустулез — одиночные или множественные пузыри с гнойным водянистым содержимым. Преимущественная локализация — внутренняя поверхность конечностей, естественные складки тела, туловище.
Более тяжелым видом высыпаний является пузырчатка — пемфигус новорожденных. На кожных покровах ребенка (на груди, животе, на сгибательных поверхностях конечностей) возникают вялые волдыри различных размеров. Пузыри быстро вскрываются, жидкое содержимое высыхает, образуя корочку. Процесс поверхностный: глубокие слои кожи не поражаются. Возбудителями являются кокковые микробы, кишечная и синегнойная палочки, клебсиелла, энтеробактер.
Вирусная инфекция
Самая частая причина появления пузырьковой сыпи на коже у детей — это заболевание ветряной оспой. Возбудитель ветрянки — вирус герпеса человека III типа, который обладает сродством к эпителиальной ткани. Размножаясь, он вызывает гибель клеток, на их месте формируются полости, заполненные экссудатом.
Для ветряной сыпи характерно наличие мелких зудящих пузырьков с цикличностью высыпаний: сначала на лице, шее, затем поражаются туловище и конечности.
При тяжелом течении ветряной оспы сыпь имеет вид булл — крупных вялых пузырей, после заживления которых остаются кожные дефекты.
Опоясывающий лишай провоцируется возбудителем ветряной оспы, который после выздоровления не покидает организм, а пребывает в «спящем» состоянии в нервных узлах спинного мозга. При снижении иммунитета происходит его реактивация с появлением характерной ветряной сыпи по ходу нервных стволов: в межреберном пространстве, плечевом сплетении, в проекции тройничного нерва на лице. У детей встречается редко. Основным симптомом, помимо сыпи, является сильная боль в местах локализации патологического очага. Невралгия после выздоровления часто сохраняется на длительное время.
У детей симптомы простого герпеса 1 типа — везикулярные высыпания на губах, вокруг рта, под носом — часто сочетаются с проявлениями острого респираторного заболевания.У герпеса II типа излюбленная локализация — область наружных половых органов, у девочек поражается слизистая малых и больших половых губ.
Грибковая инфекция
Везикулярная форма грибка стопы относится к наиболее редким. Проявляется возникновением на ступнях волдырей, наполненных жидкостью. После разрыва оболочки пузыря обнажается эрозированная поверхность, которая часто инфицируется бактериальной флорой.
Этот вид грибкового поражения является очень контагиозным, возможно заражение в бассейнах, саунах, банях. Для него характерен сильный зуд.
Аутоиммунные заболевания
Буллезный пемфигоид — крайне редко наблюдается у детей. Он проявляется у пожилых людей старше 65 лет. Считается, что заболевание имеет аутоиммунный характер. Доказательством этому служат нахождение у больных специфических антител, поражающих различные кожные структуры. Основной симптом — образование на коже туловища, конечностях, реже на лице и волосистой части головы напряженных водяных пузырей. Жидкость в них прозрачная, иногда с примесью крови. Вскоре пузыри лопаются, эрозии и язвочки на их месте быстро заживают.
Герпетиформный дерматит Дюринга относят к хроническим рецидивирующим заболеваниям. Считается, что развитие его связано с повышенной чувствительностью к белку злаков — глютену. Начинается остро с незначительного подъема температуры, появления на ограниченном участке кожи чувства жжения, зуда. Через несколько часов выступает полиморфная сыпь — красные пятна, пузыри, папулы на руках, ногах, лице, волосистой части головы, ягодицах. Внутри сыпных элементов находится кровянистое содержимое.
Осложнения
В детском возрасте заболевания, протекающие с высыпаниями на кожных покровах, при своевременном лечении заканчиваются выздоровлением. Осложнения, связанные со вторичной бактериальной инфекцией, особенно опасны в раннем детском возрасте на фоне других болезней.
Если в развитии патологии заложен аллергический компонент, возможна не местная реакция в виде кожных высыпаний, а системная, приводящая к состояниям, угрожающим жизни ребенка — анафилактический шок, отек Квинке.
Лечение
Так как пузырьковая сыпь сопровождает многие кожные заболевания, то прежде чем проводить терапию, необходимо выяснить причину высыпаний на коже. Правильная диагностика позволит назначить адекватное лечение, и сыпь как симптом по мере выздоровления исчезнет вместе с другими клиническими проявлениями.
При аллергии
При аллергических и токсико-аллергических видах дерматитов необходимо выяснить причинный фактор, запускающий неадекватный иммунный ответ, и постараться оградить ребенка от контакта с ним. Терапия начинается с назначения антигистаминных препаратов, которые блокируют действие местных медиаторов воспаления — гистамина, простагландинов.
Это — Супрастин, Фенкарол, Зиртек, Эриус. Фенкарол и Супрастин, относящиеся к первому поколению антигистаминных средств, тормозят активность ЦНС, обладают успокаивающим действием, что важно при сильном зуде. Малыш будет меньше чесаться и перестанет беспокоиться во сне. Местно назначают Фенистил Гель 2—3 раза в день.
При других заболеваниях
- Контактный дерматит, вызванный действием физических или механических факторов, лечится место с помощью противовоспалительных и ранозаживляющих мазей: Пантенол, Солкосерил, Цинковая мазь.
- Герпетические дерматиты, сыпь при ветряной оспе и опоясывающем лишае обрабатывают антисептиками: бриллиантовым зеленым, Хлоргексидином, противовирусными мазями: Панавир, Ацикловир, Оксолиновая мазь.
- При опоясывающем лишае назначают обезболивающие из группы нестероидных противовоспалительных средств — Ибупрофен, Найз, Кеторолак.
- При бактериальном поражении применяют системные антибиотики, к которым чувствительны возбудители. Местно требуется обработка антисептиками для ограничения воспалительного процесса.
- Грибковое поражение. На очаги накладывают фунгицидные мази: Клотримазол, Ламизил, Пимафуцин.
- При тяжелом течении дерматита подключают стероидные препараты — Преднизолон, Дексаметазон.
- Герпетиформный дерматит у детей лечат введением гамма-глобулина, витаминных комплексов группы В. При распространенном процессе назначают антибиотики пенициллинового ряда или аминогликозиды.
Народные средства
Нетрадиционные методы народной медицины у детей применяют после разрешения врача при легких формах кожных поражений для уменьшения зуда, скорейшего заживления эрозий и язв.
Лечебные ванны
Температура воды — 36—37 0С, время процедуры — 15 минут.
- Заварить 100 г сушеной травы череды или соцветий ромашки литром кипящей воды. Настаивать 3 часа, процедить, добавить настой в ванну.
- В литр теплой воды всыпать 100 г крахмала. Размешать до получения однородной массы, влить в ванну.
Компрессы и протирки
- Залить стаканом кипятка 20 г измельченной коры дуба. После остывания процедить, смачивать льняную салфетку в настое и прикладывать к больному месту на 15 минут.
- Потребуется по 30 г шишек хмеля и березовых почек на 200 мл кипящей воды. Настаивать 5 часов. Полученным раствором протирать пораженные места несколько раз в день.
- Стакан молодых сушеных листьев груши добавить в кастрюлю с литром кипящей воды. Варить на медленном огне 5 минут. Настаивать 8 часов. В отваре смачивать марлю и накладывать на пораженные места 2—3 раза в день.
- Для примочек используют свежевыжатые соки картофеля, тыквы, столетника. Пропитанную соком марлю приложить к больному месту на полчаса.
Различные виды сыпи — постоянные спутники детства. Некоторые из них не представляют особой опасности здоровью малыша, например, потница или опрелости. В большинстве случаев достаточно выполнять правила гигиены и ухода за ребенком, и все пройдет само. Но нередко высыпания — симптомы тяжелых заболеваний, и разобраться в них может лишь опытный врач. Поэтому любые изменения кожных покровов у ребенка должны стать поводом обращения к специалисту.
Источник
