Профилактика заболеваний кожи пупка у новорожденного ребенка
Классификация заболеваний и характерные симптомы
Признаки развития патологии в области пупка новорожденного можно заметить сразу. Сильно меняется оттенок кожи, возможна синюшность и отечность. Все болезни имеют индивидуальные проявления, которые нельзя спутать ни с чем другим. Они собраны в МКБ (международная классификация болезней), где каждой присвоен определенный код.
- Мокнущий пупок. Болячка чаще появляется из-за инфицирования на первой неделе после родов. Сопровождается покраснением кожи вокруг пупка младенца, наблюдаются выделения серозной жидкости, появляется сукровица. Если вовремя не обратить внимание, может перетечь в осложненный перитонит.
- Болезнь пупочных сосудов. Возникает флебит пупочной вены и периартериит артерии. В таких случаях нарушается общее состояние ребенка, может подниматься температура, появляется неприятный запах. В области пупка наблюдается отечность, кожа становится твердой, а при надавливании появляется гной из пупочной раны. Этот процесс может привести к флегмоне или сепсису.
Не бактериальные патологии пупочной раны
Кроме проблем, которые вызваны внешней инфекцией, патологии пупочного отростка у малышей до 1 месяца могут иметь неинфекционный характер. К таким относят:
- Опрелости — покраснение кожи с отшелушивающейся корочкой на поверхности. Возникает при отсутствии гигиены пупочной ранки.
- Потница — ее очень легко отделить от других болезней кожи. Проявляется красноватыми высыпаниями в виде мелких прыщиков, сопровождается зудом.
- Склередема — возникновение отечности околопупочного участка. Воспаление проявляется не только на поверхности кожи, но и в подкожной клетчатке. Отмершие клетки эпидермиса могут отваливаться.
- Пупочный свищ. Патология считается врожденной. Во время ее течения возникает просачивание каловых масс и мочи прямо из пупочной ранки. Проходит это из-за дефекта тканей мочевого или кишечного протоков.
Омфалит развивается вместе с повышенным лейкоцитозом (определяется по лабораторному анализу утренней мочи).
Срок и стадии заживления пупочной ранки
Пуповину рожденного малыша перетягивают прищепкой – скоба на 1,5-2 см, при резус-конфликте – на 4 см выше кольца и отсекают. Раньше для перевязывания использовали шелковую нить. Через 2-4 суток оставшийся хвостик должен отпасть. Трубка служит для питания ребенка в утробе. После отхождения пупочная ранка кровит.
Если соблюдать меры профилактики и наблюдать за состоянием ранки, сроки заживления будут колебаться в пределах 2-3 недель.
Стадии формирования после рождения малыша:
- Первый день жизни. В первые 2 часа пуповину перетягивают прищепкой.
- Второй день. Поврежденная область начинает заживать и рубцеваться, в хвостике прекращается кровообращение и начинается отмирание.
- 3-й день. Этап после формирования эпителиальной поверхности, остатки пуповины начинают отслаиваться.
- 4-7-й день. Происходит полное отделение, конец с прищепкой отпадает, на месте образуется ранка. Уязвимое место для бактериального заражения. С этого момента необходимо, следить за состоянием до полного рубцевания, соблюдать правила гигиены, антисептической обработки.
- Если пупочная культя не отваливается в течение 7 дней, показано удаление хирургическим путем. Причина поздней отслойки – инфицирование в момент прохождения ребенка по родовым путям.
- 14-28-й день. Происходит эпителизация, полость покрывается слоем клеток. Главный признак полного восстановления – отсутствие выделений любого характера. Жидкость – реакция на воспаление.
- 19-24-й день. Опасный период, во время которого может начать сочиться кровь. Состояние требует немедленного вмешательства детского хирурга. Часто происходит из-за механического повреждения. Уход за пупочной ранкой длится более 1 месяца.
Диагностика заболеваний пупка
Появление первых проблем с пупочной ранкой у грудничка требует срочной врачебной диагностики. Молодой маме следует обратиться к педиатру и детскому хирургу, которые точно дадут характеристику протекающему заболеванию. Малышу будут проводить обследование в несколько этапов.
- Опрос родителей о состоянии ребенка. Мама должна точно описать все симптомы, указать, когда началось воспаление.
- Выполняется пальпация. Доктор определит, насколько серьезной является патология.
- Клинические исследования, если есть подозрения на тревожные последствия.
- Расшифровка результатов, после которых врачи выносят свой окончательный вердикт.
В процессе наблюдения за малышом необходимо оценивать его состояние, а также анализировать какие размеры имеет пупочная рана, насколько эффективно проходит лечение.
Почему пупок долго не заживает
Ранка долго эпителизируется, что обусловлено естественной причиной – крупный размер пуповины, для усыхания которой потребуется больше времени. Влияют на регенерацию:
- частые ванные процедуры;
- факторы травматизации возникают в процессе переодевания ребенка, пеленания, смене подгузников;
- механическое повреждение корочки.
Осложнения:
- Омфалит – инфицирование ранки, спровоцированное занесением микробов. Несформированному иммунитету сложно сопротивляться бактериям. Возможно, заражение крови. При появлении симптомов необходимо обратиться к специалисту.
- Образование пупочной гранулемы происходит по причине быстрого роста кровеносных сосудов, тканей. Нарушение формирования капиллярной сети и неправильное сплетение будет вызывать частые кровотечения, даже при незначительном повреждении. Часто врачом назначается прижигание пупка посредством карандаша со стержнем из серебра.
- Грыжа выпячивается над поверхностью, похожа на шишку. Пораженная область начинает гноиться, что обусловлено травматизацией. Нужна своевременная диагностика заболевания.
Симптомы осложнений пупочного отростка:
- ранка долго не отсыхает;
- появление маслянистых выделений гнойного характера, неприятный запах;
- кровотечение;
- краснота кожных покровов, отечность;
- состояние общей слабости, ребенок постоянно плаксивый и беспокойный;
- повышенная температура тела.
Методы терапии для новорожденных
В зависимости от степени патологии и ее вида, лечение будет существенно различаться.
- Лечение мокнутия пупка предусматривает тщательную и регулярную (до 4 раз в день) обработку проблемной зоны перекисью водорода. Также используют методику прижигания с помощью нитрата серебра 5%. Обязательно придерживаются правил гигиены. Со временем ранка перестанет киснуть.
- Лечение сосудов пупочной раны проводится чаще в амбулаторных условиях, так как никаких особых требований к соблюдению режима нет. Все что необходимо делать: продолжать грудное вскармливание, делать местные перевязки с физраствором. Иногда назначают гамма-глобулин. Рана начнет подсыхать.
- Лечение грыжи (выпуклости) осуществляют консервативным способом: делают специальные повязки на травмированную область с одновременным вправлением выпячивания. Для этих целей используют бумажный (дышащий) пластырь. Если грыжа имеет большие размеры, может образовываться ее выход из брюшной полости. Здесь нужна операция.
Профилактические меры
Сразу после роддома, где было все стерильно, родители привозят малыша домой, где тоже должна соблюдаться гигиена. Исключить гнойно-воспалительные заболевания кожи и пупка у новорожденных можно с помощью соблюдения следующих рекомендаций.
- Постель ребенка должна быть всегда чистой, необходима регулярная обработка ультрафиолетом без присутствия новорожденного.
- Одежду младенца нужно стирать с детским порошком при температуре 95 градусов, чтобы уничтожить вредные микроорганизмы.
- Контактировать с малышом можно только предварительно вымыв руки с мылом и обработав их антисептиком: Мирамистином, спиртом или любым антибактериальным мылом.
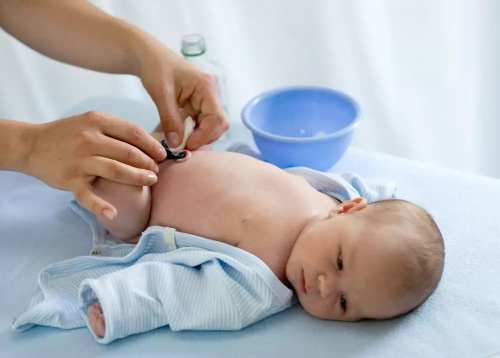
- Обработка пупочной ранки должна производиться несколько раз в день с помощью ватной палочки, смоченной в перекиси водорода. После просыхания дезинфицируют спиртовым раствором бриллиантового зеленого.
- Купание новорожденного следует проводить ежедневно, при этом использовать рекомендуется только кипячёную воду.
Тщательно промакивайте тельце младенца после каждого купания. Особое внимание следует уделять зоне возле пупка. Плохое высушивание еще не зажившей ранки ведет к размножению вредных микроорганизмов.
При неправильном лечении проблем с пупочной ранкой у грудничков или при полном его отсутствии возможны серьезные последствия. Они угрожают жизни младенца. Наиболее опасной считается сепсис, который провоцирует заражение крови инфекцией. В результате велик риск смертельного исхода.
Как происходит заживление и формирование пупка?
До момента появления на свет ребенок неразрывно связан со своей матерью сосудами – веной и двумя артериями, которые проходят в особом образовании – пуповине или иначе пупочном канатике. Эти пуповинные сосуды обеспечивают организм плода кислородом и питательными веществами, а также отток венозной крови, которая уже лишена всего полезного. При рождении пуповину перерезают, поскольку организм малыша уже может самостоятельно дышать, выводить продукты своей жизнедеятельности и питаться материнским молоком.
Перерезание пуповины реализуется в два приема. В течении нескольких минут от рождения ребенка она еще пульсирует, поскольку движение крови в сосудах еще не прекратилось.
Полезно знать: с прекращением пульсации пупочный канатик пережимают зажимами в двух местах на расстоянии около 10 и 12 сантиметров от животика новорожденного, обрабатывают отрезок между ними спиртом и рассекают это место ножницами или другим стерильным лезвием, а срез подвергается обработке йодом.
Дальнейшая обработка происходит на пеленальном столе. Акушерка повторно обрабатывает руки, а остаток пуповинного канатика протирает стерильной салфеткой, перевязывает его шелковой лигатурой или переживает современной пластиковой скобкой на уровне одного сантиметра от пупочного кольца и отрезает все, что находится выше места перевязки. Поверхность среза подвергается обработке десятипроцентным раствором марганцовки или перекисью водорода.
Таким образом, о тесной связи матери с дитем в первое время напоминает небольшой участок пуповины длиною менее двух сантиметров, который называют пуповинным остатком. При этом на него не накладываются никакие повязки, бинты или пластыри, используется метод открытого ведения пуповинного остатка. Соответственно соблюдение правил асептики важно как никогда.
Важно: пуповинный остаток следует предохранять от загрязнения мочой и калом, обрабатывать антисептическими растворами, а одежда и пеленки для новорожденного должны быть стерильными. Об этом каждая будущая мамочка заботится еще до поступления в роддом
Со временем пуповинные сосуды закупориваются и втягиваются в брюшную полость, а пуповинный остаток засыхает (мумифицируется) и отпадет. Окончательная мумификация и отделение происходят обыкновенно на 3-10 день, а эпителизация пупочной ранки и формирование пупочного кольца, как правило, завершается к концу первого месяца жизни. Эти сроки зависят от индивидуальных особенностей маленького организма и правильной обработки.
Существует другой порядок ведения пуповинного остатка. В некоторых родильных домах принято не дожидаться его мумификации. При этом на вторые сутки после рождения пуповинный остаток полностью удаляется стерильным инструментом, а на рану накладывается давящая повязка. Спустя два часа такую повязку ослабляют, а еще через сутки снимают. Образовавшаяся ранка также подлежит обработке, которой маму должны научить в роддоме.
( 1 оценка, среднее 4 из 5 )
Источник
Классификация заболеваний кожи и пупочной ранки у новорожденных детей.
Все заболевания кожи и пупочной ранки можно разделить на две большие группы:
Неинфекционные заболевания:
— Опрелости
— Потница
— Склередема, склерема.
— Пупочная грыжа
— Свищи пупка
— Фунгус пупка
Инфекционные заболевания (бактериальные, локализованные гнойно-септические):
— Везикулопустулез
— Пузырчатка новорожденных
— Эксфолиативный дерматит
— Псевдофурункулез
— Омфалит
К генерализованным гнойно-септическим заболеваниям относится сепсис новорожденных.
Неинфекционные заболевания кожи новорожденного ребенка:
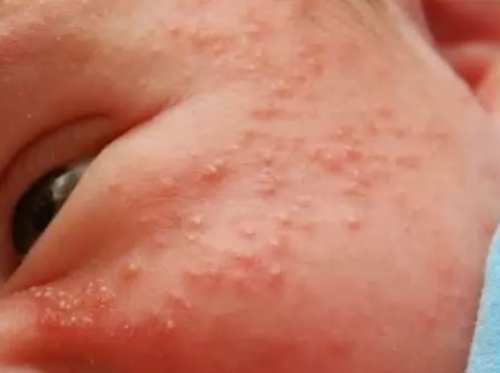
Потница. Представляет собой красную мелкоточечную сыпь на туловище, шее, внутренних поверхностях конечностей. Появляется в связи с задержкой пота в выводных канальцах потовых желез при перегревании ребенка или недостаточном гигиеническом уходе за кожей. Общее состояние ребенка не нарушается, То тела нормальная. Элементы сыпи могут инфицироваться с развитием пиодермий.
Лечение заключается в устранении причины повышенного потоотделения, проведении гигиенических ванн с калия перманганатом, отварами ромашки, календулы, череды ежедневно.
Опрелости. Возникновение опрелостей связано с дефектами ухода – редкая смена подгузников и пеленок, нерегулярные гигиенические ванны и подмывание, повторное использование подсушенных пеленок. У детей с диатезом наблюдается склонность к быстро возникающим и упорным опрелостям. Опрелости чаще располагаются в области ягодиц, половых органов, а также в кожных складках.
Различают три степени опрелости:
I. Умеренное покраснение кожи
II. Яркая краснота с большими эрозиями.
III. Яркая краснота и мокнутие в результате слившихся эрозий.
Опрелости с нарушением целостности кожных покровов могут инфицироваться.
Лечение предусматривает смену подгузников и пеленание или переодевание ребенка перед каждым кормлением, воздушные ванны, УФО. При гиперемии кожи ее смазывают прокипяченным растительным маслом, жировым раствором витамина А, детским кремом, используют дезинфицирующие и защищающие кожу присыпки. Не разрешается одновременное использование на одни и те же участки кожи присыпок и масел. При эрозиях кожу обрабатывают 0,5% раствором резорцина, 1,25% раствором нитрата серебра, болтушками с тальком. Рекомендуется в воду при проведении гигиенических ванн добавлять отвар коры дуба, ромашки.
Склередема и склерема. Это деревянистой плотности отеки кожи и подкожной клетчатки. Чаще наблюдаются у недоношенных детей при переохлаждении. При склередеме очаги уплотнения появляются на голени, стопах, над лобком, на половых органах, могут захватывать и другие участки тела. В отличие от склеремы не имеют наклонности к генерализации. Кожа над очагом поражения напряжена, холодная на ощупь, имеет цианотичный оттенок, в складку не собирается. При надавливании пальцем остается углубление, исчезающее очень медленно. Хороший уход и согревание ребенка приводят через несколько недель к исчезновению уплотнений.
Склерема характеризуется появлением диффузного уплотнения, чаще в области мышц голени и на лице, далее распространяется на туловище, ягодицы и конечности. Углубления при надавливании на кожу не образуется. Пораженные участки кажутся атрофированными, лицо маскообразное, движения в конечностях ограничены. То тела пониженная. Дети вялые, сонливые, плохо берут грудь. Общее состояние тяжелое.
Для лечения ребенка помещают в кувез или обкладывают грелками, применяют теплые ванны. Показаны сердечные средства, кортикостероидные гормоны, оксигенотерапия. Прогноз неблагоприятный.
Неинфекционные заболевания пупка новорожденного ребенка:
Пупочная грыжа – это выпячивание в области пупочного кольца, увеличивающееся при крике или беспокойстве ребенка. При пальпации определяется широкое пупочное кольцо. Состояние ребенка не нарушается, но в случае ущемления при небольших размерах и плотных краях пупочного кольца возможны болевые реакции.
Лечение,как правило, консервативное: Массаж передней брюшной стенки, выкладывание ребенка перед каждым кормлением на живот на 10-15 минут. При появлении резкого беспокойства под контролем врача проводится вправление пупочной грыжи в ванне с То воды 36-37о С. Необходимость в оперативном лечении возникает редко.
Свищи пупка бывают полные и неполные. Полные свищи связаны с незаращением желточного протока, расположенного между пупком и петлей кишки, или сохранением мочевого протока, соединяющего мочевой пузырь с аллантоисом. Неполные свищи возникают вследствие незаращения дистальных отделов мочевого или желточного протоков.
Свищи проявляются упорным мокнутием пупочной ранки. Возможно выделение кишечного содержимого через желточный проток или мочи через мочевой проток при полных свищах. Вокруг пупка отмечается раздражение и мацерация кожи. В случае наслоения инфекции отделяемое из пупочной ранки приобретает гнойный характер.
Для подтверждения диагноза проводят рентгенологическое исследование и зондирование свищевого канала.
Лечение оперативное.
Фунгус пупка – грибовидное разрастание грануляционной ткани на дне пупочной ранки размером 1-3 см. в диаметре.
Лечение. После обработки пупочной ранки грануляции прижигают 5% раствором нитрата серебра или ляписным карандашом. В редких случаях возникает необходимость оперативного лечения.
Источник
Поражение кожи новорожденных часто связано с ее анатомо-физиологическими особенностями.
Опрелости

Опрелости — самое частое поражение кожи. Они появляются в складках кожи, в области ягодиц при неудовлетворительном уходе за новорожденными. Особенно легко появляются опрелости у детей с зкссудативно-катаральным диатезом. При опрелостях кожа вначале гиперемирована, затем появляются эрозии, возникают мокнущие поверхности, ребенок становится беспокойным. При гиперемии кожи ее смазывают стерильным подсолнечным маслом, детским кремом; на мокнущую поверхность кладут примочки с буровской жидкостью, 0,5% раствором резорцина, 0,25% раствором нитрата серебра, 1—2% раствор танина, 0,1% раствор риванола. Рекомендуется делать гигиенические ванны с раствором перманганата калия.
Пиодермия
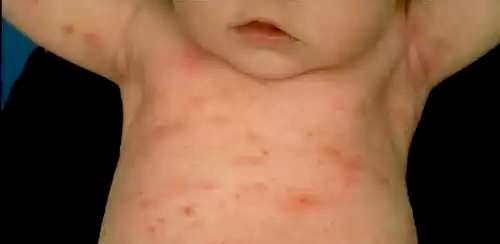
Пиодермия — одно из наиболее часто встречающихся гнойных заболеваний кожи, составляет 25 — 60% всех кожных заболеваний. Основными возбудителями пиодермии являются стафилококки, реже стрептококки. К пиодермиям относятся пустулез, пузырчатка новорожденных, эксфолиативный дерматит новорожденных (Риттера болезнь), псевдофурункулез. Пиодермия новорожденного в дальнейшем может быть причиной сепсиса.
Пустулез

Пустулез характеризуется появлением на коже мелких пузырьков белого цвета, размером с просяное зерно. Содержимое пузырьков сначала серозное, затем становится гнойным. Через несколько дней пузырьки лопаются или подвергаются обратному развитию.
Лечение
Пузырьки снимают тампоном, смоченным в 96% спирте, после чего кожу смазывают спиртовым раствором метиленового синего или бриллиантового зеленого. Пузырьки можно прижигать указанными растворами без вскрытия. Кожу между пузырьками протирают 50% спиртом, показаны облучения лампой ультрафиолетового излучения. Делают гигиенические ванны с раствором перманганата калия. Антибиотики назначают только по строгим показаниям при угрозе развития сепсиса.
Пузырчатка
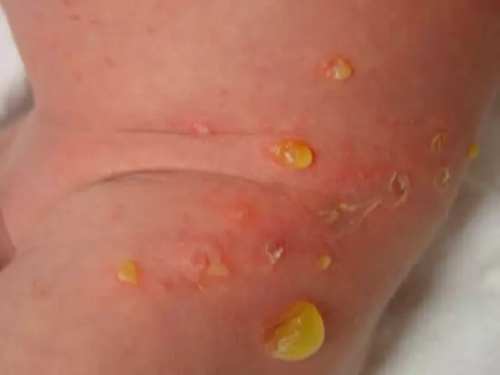
Пузырчатка новорожденного является заразным заболеванием и нередко возникает в виде эпидемических вспышек. На коже появляются пузыри различной величины, наполненные серозно-гнойным содержимым. Пузыри лопаются, обнажая эрозированную поверхность, которая довольно быстро эпителизируется. Больных пузырчаткой немедленно изолируют.
При лечении пузырчатки стерильной иглой или ножницами вскрывают пузыри, содержимое пузыря снимают стерильной ватой, а эрозию смазывают спиртовым раствором метиленового синего или бриллиантового зеленого; ускоряет агштелизацию эктерицид. При обильном высыпании показаны антибиотики и стимулирующая терапия — переливания плазмы и введение у-глобулина.
Эксфолиативный дерматит Риттера
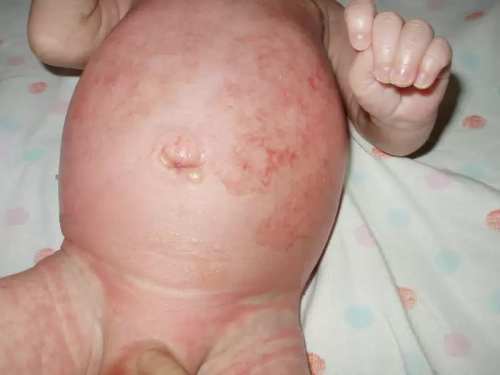
Эксфолиативный дерматит Риттера — тяжелая форма пузырчатки, при которой происходит диффузное, обширное отслоение верхнего слоя кожи. У недоношенных и ослабленных детей развивается интоксикация, частое осложнение этого заболевания — сепсис. Прогноз при правильном лечении даже у недоношенных может быть благоприятным. Применяют антибиотики, переливания плазмы, при анемии — переливания крови, внутривенные вливания жидкостей, введение у-глобулина, витаминов. Пузыри вскрывают, подсушивают эрозированную поверхность и смазывают ее водными растворами метиленового синего или бриллиантового зеленого. На пораженные участки кожи для предупреждения травмирования накладывают стерильные марлевые салфетки с синтомициновой эмульсией или растительным маслом. Детей пеленают в стерильные пеленки. При улучшении состояния разрешают делать ванны из кипяченой воды с перманганатом калия.
Псевдофурункулез
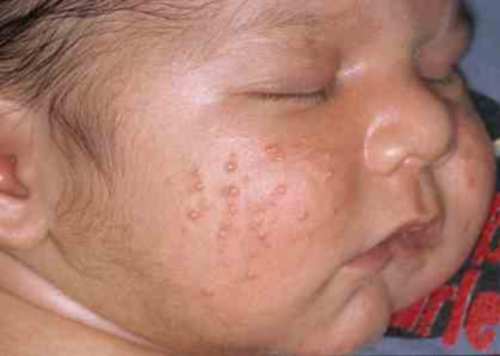
Псевдофурункулез характеризуется появлением на волосистой части головы, на спине, ягодицах, бедрах плотных, размером от горошины до фасоли, багрово-красных инфильтратов. Постепенно размягчаясь, они вскрываются с выделением густого зеленовато-желтого гноя. Заболевание часто сопровождается общими расстройствами: отказом от груди, снижением массы тела, диспепсическими нарушениями, повышением температуры тела. При лечении вскрывают инфильтраты, вводят антибиотики, у-глобулин; показаны аутогемотерапия, переливание крови, местно — ультрафиолетовое облучение и УВЧ-терапия.
Воспалительные заболевания пупка
Воспалительные заболевания пупка у новорожденных развиваются вследствие инфицирования, чаще патогенным стафилококком, при нарушении асептики, неудовлетворительной технике обработки пупочного канатика. В норме пупочная ранка после отпадения остатка пупочного канатика заживает в течение 7—10 дней. При инфицировании заживление пупочной ранки происходит позже, в этой области и в окружающих тканях развивается различной интенсивности воспалительный процесс — омфалит.
Различают катаральную, гнойную и гангренозную формы омфалита. При катаральной форме пупочная ранка мокнет, наблюдается серозное или серозно-геморрагическое отделяемое с образованием корочек, кожа вокруг гиперемирована.
Гнойную форму омфалита диагностируют при распространении воспалительного процесса на прилежащие ткани. Кожа вокруг пупка гиперемирована, отечна, инфильтрирована, из пупочной ранки выделяется серозно-гнойный или гнойный экссудат, периодически ранка кровоточит. Пупочные сосуды отечны, выше и ниже пупочного кольца пальпируются плотные тяжи. Инфекция проникает в глубину тканей, вызывая в дальнейшем флегмону передней брюшной стенки и перитонит. При омфалите наряду с местными проявлениями наблюдаются и общие симптомы: вялость, плохое сосание, недостаточная прибавка массы тела, изменения в периферической крови. При гнойной форме омфалита общее состояние ребенка тяжелое, выражены симптомы интоксикации.
Гангренозная форма омфалита встречается редко, она развивается у детей, имеющих слабый иммунитет.
Лечение
При омфалите показаны антибиотики широкого спектра действия в соответствии с чувствительностью к ним микроорганизмов, выделенных из очага воспаления. Используют ампициллин, оксациллин и их комбинированный препарат (ампиокс), метициллин, эритромицин. Ранку обрабатывают перекисью водорода с закапыванием 96% спирта или смазыванием спиртовым раствором метиленового синего, бриллиантового зеленого, возможно также местное применение антибиотиков. Пупочную ранку лучше оставлять открытой. Применяют ультрафиолетовое облучение пупка. При гнойном омфалите местно применяют 2,5% метилурациловую (мстаииловую) или пентоксиловую мазь, на область пупочного кольца назначают ультрафиолетовое облучение или УВЧ-терапию, внутрь дибазол, пентоксил, метилурацил (метацил), витамины. Применяют также переливание плазмы, крови, введение антистафилококкового у-глобулина, антистафилококковой плазмы; разрешаются гигиенические ванны с перманганатом калия.
Профилактика
Профилактика заключается в обеспечении правильного развития плода, выявлении и лечении инфекционных и гнойничковых заболеваний у беременных, гигиеническом обслуживании женщин во время родов, правильном уходе за новорожденным.
Источник
