Потовые железы кожи лица

Кожные покровы защищают человека от воздействия внешней среды, перепада температур и различных повреждений. Благодаря железам кожа участвует в обмене веществ и выводит из организма вредные вещества через поры.
Где находятся
Сальные железы локализуются в основном в верхней половине тела, особенно на лице. Они расположены в сетчатом слое дермы, у волосяных луковиц. Есть отдельные элементы, которые выделяют секрет непосредственно на кожные покровы. В других случаях выводные протоки сальной железы открываются в фолликул волоса.
Потовые железы бывают двух видов: эккриновые и апокриновые. Первые локализованы по всему телу человека, вторые отвечают за формирование запаха в период гормональной перестройки и расположены в месте скопления волос – в паху, подмышках, на лбу.
Строение
Анатомия сальной железы напоминает виноградную гроздь: альвеолярные мешочки с разветвлениями. Концевые части имеют в своем составе два вида клеток:
- Малодифференцированные элементы, готовые к делению.
- Клетки в разных стадиях жирового перерождения. Они вырабатывают липиды и, погибая, превращаются в кожное сало.
У потовых желез простое строение – клубочек, где находится выводящий проток и происходит выработка секрета. Они находятся внутри дермы, а их концевые отделы выходят на наружную поверхность кожи.
Функции
Функции, которые выполняет сальная железа:
- смягчение кожных покровов;
- защита эпидермиса от повреждений при трении;
- при распаде липидов – образование кислот, которые участвуют в формировании поверхностного иммунитета.
Функция потовой железы:
- участие в обменных процессах;
- вывод азотистых соединений, снижение нагрузки на почки;
- терморегуляция, охлаждение организма в жаркое время года.
Характерные заболевания и их симптомы
Патологии сальных и потовых желез негативно сказываются на качестве жизни человека и требуют обращения к медицинскому специалисту.
- Угревая болезнь (акне) – воспалительный процесс, характеризующийся закупоркой сальных желез.
Почему появляется недуг:
- нарушения гормонального обмена (во время полового созревания, в период вынашивания ребенка);
- сбой в работе надпочечников;
- заболевания ЖКТ, вызванные преобладанием в рационе углеводов;
- стрессовые ситуации;
- прием ГКС;
- неправильный уход за кожей;
- воспаление сальных желез и протоков.
К симптомам относят появление сыпи на коже с образованием папул, пустул и узелков. Комедоны заполнены гнойным содержимым, болезненны при пальпировании, угри больше 5 мм, могут оставлять рубцы или неровности на коже.
- Себорея – хронический недуг, при котором происходит усиление секреции железы и повышается выработка кожного сала.
Симптомы:
- лоснящаяся кожа;
- расширенные выводящие протоки;
- высыпания в виде красных пятен, бляшек с корочками;
- сильный зуд;
- чешуйки на голове;
- сальные, слипшиеся волосы.
- Гидраденит – заболевание, которое связано с закупоркой потовых желез.
Причины:
- Гормональные изменения – беременность, климакс.
- Опрелости с занесением инфекции в рану.
Часто болезнь возникает в подмышечной впадине и в области паха. Пациент жалуется на повышение температуры, слабость. Визуально недуг проявляется в виде узелка синюшного цвета. Кожа вокруг отекает, отмечается покраснение воспаленного участка. Вследствие присоединения инфекции узелок заполняется гноем.
- Гипергидроз – недуг, который характеризуется повышенной работой потовой железы.
Причины:
- хронические инфекционные заболевания;
- стрессы;
- тесная обувь или одежда;
- плоскостопие;
- грибковое поражение.
Частичный гипергидроз – это реакция организма на стрессовую ситуацию, проявляется в случаях психологической атаки.
При истинном заболевании выделение пота происходит постоянно. Секрет имеет неприятный гнилостный запах, липкую консистенцию.
Лечение воспалений
Терапия каждого недуга требует консультации специалиста. Нередко патологический процесс склонен к самоустранению.
- Лечение угревой болезни состоит из следующих этапов:
- выявление причины, вызвавшее образование сыпи;
- лечение сопутствующей патологии;
- удаление образовавшихся угрей;
- местное использование средств с антибиотиками для снижения воспаления;
- соблюдение диеты.
- Терапия себореи:
- рациональное питание;
- протирание кожи 2-% раствором салицилового спирта дважды в день;
- противогрибковые средства;
- использование специальных шампуней для волос;
- физиотерапия для улучшения трофики в тканях и отслойки пораженного эпителия.
- Гидраденит лечится:
- снижением воспаления потовых желез путем обработки антисептиками;
- использованием антимикробных мазей;
- соблюдением личной гигиены.
При недостаточном эффекте от проведенной терапии показано хирургическое вмешательство с последующими инъекциями антибиотиков.
- Меры по избавлению от гипергидроза включат в себя:
- ножные ванночки с корой дуба, ромашкой или марганцовкой;
- регулярное применение присыпок с тальком или цинком;
- частая смена носков, сушка обуви;
- ограничение приема жидкости;
- седативные и успокоительные средства в стрессовых случаях.
Профилактические мероприятия
Для предупреждения закупорки сальной и потовой железы следует соблюдать правила:
- Ограничение сладостей, копченых и жирных продуктов.
- Избавление от вредных привычек.
- Частые прогулки на свежем воздухе, прием солнечных ванн.
- Соблюдение правил личной гигиены.
- Контрастное умывание по утрам.
Воспалительные заболевания железы – неприятный недуг, который требует консультации специалиста и изменения образа жизни.
Потовые и сальные железы: Видео
Источник
Наша кожа – это крупный орган, защищающий тело от различных внешних воздействий. У нее есть придатки – специальные железы, необходимые для терморегуляции, защиты и очистки организма от продуктов распада.
Потовые железы
Основная функция потовых желез – испарение пота. Благодаря такому процессу наш организм способен регулировать собственную температуру – как внутри, так и снаружи. Деятельность потовых желез позволяет избежать перегрева, предупредить тепловой удар и прочие неприятности. Кроме того, такие кожные придатки необходимы для выведения из организма продуктов обмена веществ, солей, медикаментов, тяжелых металлов и пр.
Потовые железы формируются у детей еще во время внутриутробной жизни, но после появления малыша на свет практически не функционируют. Морфологическое развитие таких протоков оканчивается в раннем школьном возрасте (семь-восемь лет), однако способность организма к теплорегуляции продолжает совершенствоваться примерно до 17–18 лет.
Как устроены?
Потовая железа является по своей сути простым трубчатым каналом и локализуется внутри эпителиального слоя кожи. Протоки обладают секреторным отделом спиралевидной формы. Внутри него накапливается пот, после чего он попадает на кожу. Многие канальцы впадают в волосяные фолликулы.
Около секреторного клубка находится сеть небольших капилляров. Тонкие сосуды отвечают за полноценное кровоснабжение каждой железы кожи. Кроме того, здесь расположено много нервных рецепторов. Соответственно, можно сделать вывод о том, что потовые протоки управляются нервной системой. Кроме того, их деятельность зависит от гормонов, синтезируемыми в коре надпочечников.
Потовые железы активно работают и выделяют секрет после раздражения нервных рецепторов. В роли раздражителя может выступать:
- Высокая температура (жара), тепло при физической нагрузке.
- Сильный гормональный всплеск, в том числе и в результате стрессов и опасных ситуаций.
Всего на коже человека расположено около двух-трех миллионов потовых желез. Они встречаются практически везде, за исключением губ и некоторых зон половых органов.
Виды потовых желез
Выделяют два типа потовых желез:
- Эккриновые. Отличаются небольшим размером, находятся в верхних слоях дермы. Функционируют с рождения, выделяя секрет непосредственно на кожу. Эккриновые потовые железы встречаются по всему телу, максимальное количество таких трубочек находится на ступнях, ладонях и голове. Именно они несут ответственность за охлаждение организма, устранение токсинов и формирование защитной оболочки на коже. Пот, который они выделяют, прозрачный и соленый.
- Апокриновые (апокринные). Такие потовые железы расположены в коже на определенных участках тела человека. Они локализованы в области подмышечных впадин, промежности, гениталий, а также ареолы. Период основной активности апокриновых желез приходится на подростковый возраст, а к старости их деятельность затухает. Они выделяют пот молочной окраски, в котором содержится масса органических веществ и который отличается специфическим запахом0 (ученые считают, что апокриновые железы способны синтезировать феромоны, привлекающие сексуального партнера). Чаще всего протоки таких желез впадают в волосяные фолликулы, однако могут открываться и просто на поверхность кожи.
Правильное функционирование потовых желез помогает поддерживать оптимальную температуру кожи и организма. Нарушения в их деятельности могут быть небезопасны для здоровья.
Сальные железы
Такие протоки – это еще одни кожные железы, они также относятся к железам наружной секреции. Они отвечают за выработку кожного сала, которое, в свою очередь, покрывает кожные покровы и волосы, оказывая смягчающее воздействие. Кроме того, вырабатываемый сальными железами секрет способен усиливать барьерные способности и антимикробные свойства кожных покровов.
Сальные железы кожи формируются у ребенка еще во время его внутриутробного развития. Но активная деятельность протоков начинается только в половом возрасте, под влиянием гормонов-андрогенов.
Сальные железы находятся по всему телу, есть лишь несколько участков, где их нет – подошвы, ладони и тыл стопы. Больше всего таких протоков на лице, на шее и спине, а также на волосистой части головы. Они могут быть расположенными:
- Непосредственно около волосяного фолликула, выходя протоком в его устье. Находятся на коже по всему телу.
- На коже, открываясь просто в поверхность эпидермиса. Подобное расположение сальных желез типично для наружного слухового прохода, век, губ, сосков, крайней плоти, кожи около ануса, а также головки полового члена.
Каждая сальная железа кожи выделяет секрет, общий его объем достигает двадцати грамм в сутки. При нарушениях в деятельности таких протоков могут развиваться различные патологические состояния.
Так, если сальные железы работают чрезмерно активно, волосы и кожа становятся избыточно жирными. А закупорка протоков приводит к появлению угрей. Если же происходит снижение функций сальных желез, кожные покровы пересыхают, а волосы тускнеют и ломаются.
Железы являются очень важными придатками кожи. Нарушения в их деятельности чреваты возникновением кожных недугов либо сбоем каких-то функций тела, что требует направленной коррекции под контролем врача-дерматолога.
Загрузка…
Источник
Придатки кожи. Потовые железы.Несмотря на то, что многие исследователи относят структуры придатков и их клеточные элементы (эккринные, апокринные, волосяные и себоцейные) к элементам дермы, эти структуры, строго говоря, представляют собой специализированный погрузившийся эпидермис. Каждая структура придатков кожи — сложный орган, который обеспечивает строго специфические функции для организма в целом (например, регуляция температуры эккринными железами). Иммунология, биохимия и патофизиология эпидермальных придатков только начинают исследоваться и пониматься. Морфология неоплазий различных придатков разнообразна, и точное распознавание и классификация индивидуальных опухолей во многом зависят от детального знания нормальной, а иногда и эмбриональной структуры.
Потовые железыДанные железы делят на апокринные и эккринные. Апокринные потовые железы эволюционно появились первыми, их основной функцией, вероятно, является выработка небольшого количества секрета, который, достигая поверхности кожи, придает ей определенный запах. У человека распространение этих желез ограничено кожей подмышечных впадин, областью лобка и сосков молочных желез. Железы этого типа секреции формируются из тех же эпителиальных структур, что и волосяные фолликулы, протоки желез открываются в волосяные фолликулы над местом, где открываются сальные железы. В апокринных потовых железах различают секреторный отдел и проток, оба закручены, поэтому на срезах одна и та же железа производит впечатление нескольких желез. Секреторный отдел представлен широким просветом, ограниченным слоем кубических или цилиндрических секретирующих клеток, которые вырабатывают постоянно небольшое количество секрета. Клетки секреторного отдела крупные, со светлой цитоплазмой, содержащей мелкозернистые гранулы. В цитоплазме этих клеток выявляются вакуоли, гемосидерин, липиды, гликоген, кислые и нейтральные мукополисахариды. Форма и величина эпителиальных клеток секреторных отделов зависит от фазы секреторного цикла железы.
Так в его начале они имеют кубическую форму, затем увеличиваются и превращаются в высокие цилиндрические клетки, далее апикальная часть цитоплазмы отшнуровывается и высвобождается в просвет трубочки. Секреторные отделы окружены миоэпителиальными клетками, иннервирующимися автономной нервной системой, что способствует сокращению их в условиях возбуждения и выделению секрета из секреторных отделов. Сам по себе секрет не имеет запаха, но легко разлагается бактериями до продуктов со специфическим запахом. Выводные протоки апокринных потовых желез выстланы двумя слоями эпителиальных клеток с эозинофильной цитоплазмой. Апокринные железы начинают функционировать в период полового созревания, деятельность их усиливается в период беременности, лактации, изменения секреции связаны с менструальным циклом у женщин и эндокринными нарушениями, а в климактерическом периоде функция этих желез угасает и полностью прекращается в старческом возрасте, при этом сами железы атрофируются. Наибольшее распространение у человека имеют эккринные потовые железы, они встречаются везде, кроме губ и некоторых участков половых органов. Построены они как простые трубчатые железы, в железе выделяют секреторный отдел и выводной проток. Секреторные отделы эккринных потовых желез представлены рубочками которые располагаются сразу под дермой в подкожной жировой ткани. Различают секреторные клетки двух типов. Первый тип — кубические или цилиндрические клетки с бледной цитоплазмой и умеренным количеством гликогена в ней, они шире в основании, чем в апикальной части (предполагают, что секрет — пот попадает в просвет по канальцам между соседними клетками). Другие клетки встречаются реже, они более узки в основании, чем на верхушке, цитоплазма их содержит хорошо окрашиваемые гранулы, поэтому этот тип клеток называют темными клетками. Просвет секреторного отдела по ширине приблизительно равен толщине его стенки. Мио эпителиальные клетки располагаются вокруг секреторных трубочек на границе базальной мембраны, при их сокращении выделяется пот. Снаружи от миоэпите-лиальных клеток и базальной мембраны имеется уплотненная соединительная ткань в виде оболочки секреторных отделов желез. Секреторные отделы переходят в выводные протоки клетки которых окрашиваются более интенсивно, так как образованы двумя слоями клеток меньшего размера, чем секреторный эпителий, что приводит к наличию большего количества ядер и более темной окраске; просвет протоков более узкий, чем просвет в секреторном отделе. Протоки по мере прохождения через дерму спиралевидно закручиваются и попадают в концы межсосочковых клиньев эпидермиса, где эпителий протоков и клиньев сливается, и далее стенки протоков образуются клетками эпидермиса. Протоки эккринных потовых желез открываются на поверхности эпидермиса. Потовые железы иннервируются симпатическим отделом автономной нервной системы. При этом на окончании постганглионар-ных симпатических волокон, иннервирующих потовые железы, выделяется ацетилхолин, а ак-ивность нервов и потовых желез регулируется центром терморегуляции в гипоталамусе. — Вернуться в оглавление раздела «Дерматология» Оглавление темы «Основы дерматологии.»: |
Источник
Потовые железы [glandulae sudoriferae (PNA, JNA, BNA)] — железы кожи, вырабатывающие и выделяющие пот. Потовые железы участвуют в терморегуляции и обусловливают специфический (видовой и индивидуальный) запах тела.

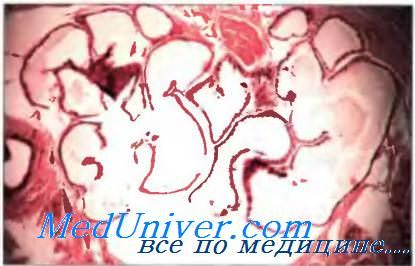
Рис. 1. Схематическое изображение поперечного среза кожи с волосом, эккринными и апокринными потовыми железами: 1 — эпидермис, 2 — волос, 3 — потовая пора эккринной потовой железы, 4 — лотовый проток эккринной потовой железы, 5 — дерма, 6 — концевая часть эккринной потовой железы, 7 — подкожная клетчатка, 8 — концевая часть апокринной потовой железы, 9 — лотовый проток апокринной потовой железы, 10 — место впадения потового протока апокринной потовой железы в воронку фолликула волоса.

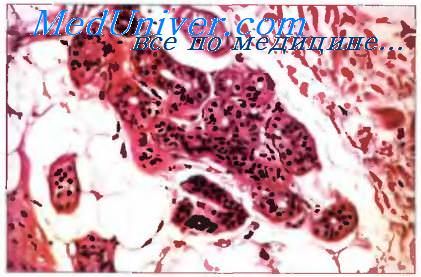
Рис. 2. Микропрепарат кожи подмышечной области: 1 — эпидермис, 2 — дерма, 3 — подкожная клетчатка, 4 — концевая часть эккринной потовой железы, 5 — концевая часть апокринной потовой железы, 6 — волос, 7 — потовый проток; окраска гематоксилин-эозином; х 100.
Они представляют собой простые трубчатые железы со свернутыми в клубки концевыми частями. Каждая Потовая железа состоит из концевой части (pars terminalis), или тела, и потового протока (ductus sudoriferus), открывающегося наружу потовой порой (porus sudoriferus). Наличие пор на коже впервые обнаружил в 1687 г. М. Мальпиги. Считается, что Потовые железы были открыты в 1833 г. Я. Пуркинье, однако еще в 1662 г. Стенон (N. Ste-non) описал маленькие подкожные железы, связанные с кожей тончайшими каналами. По характеру секреции (см.) Потовые железы делят на эккринные (мерокринные) и апокринные (см. Железы), различающиеся по развитию, морфологическим признакам и функциональному значению (рис. 1 и 2).
Эккринные, или малые, П. ж. имеются в коже почти повсеместно, за исключением красной каймы губ рта, головки и внутренней поверхности крайней плоти полового члена, клитора и малых половых губ; общее их количество составляет 2—5 млн. Больше всего желез находится на ладонях и подошвах (св. 400 на 1 см2) и в коже лба (ок. 300 на 1 см2), затем идут в порядке убывания: на верхней конечности — тыл кисти, предплечье и плечо; на нижней конечности — тыл стопы, голень и бедро. На разгибательных поверхностях конечностей П. ж. меньше, чем на сгибательных, на туловище меньше, чем на верхних конечностях и голове. У детей плотность П. ж. из-за меньшей поверхности кожи в несколько раз выше, чем у взрослых. Объем одной эккринной П. ж. у новорожденного равен 0,0026—0,0046 мм3, у взрослого 0,012—0,018 мм3. Суммарный объем всех П. ж. у взрослого составляет 34 см3, общая поверхность секреторного эпителия 5 м2, площадь всех потовых пор 94 см2.
Апокринные, или большие, Потовые железы локализуются в коже подмышечной области, области лобка и прилегающей к нему части живота, коже мошонки, больших половых губ, промежности, особенно вокруг заднего прохода (gll. circumanales), и в око-лососковом кружке молочной железы (gll. areolares, монтгомеровы железы). Видоизмененными апокринными железами являются ресничные (моллевские) железы, расположенные в веках у ресниц; преддверные железы носа и железы наружного слухового прохода, выделяющие ушную серу. Наибольшего развития достигают подмышечные апокринные П. ж., образующие вместе с эккринными П. ж. макроскопическую железистую массу красноватого цвета, так наз. аксиллярный орган. У женщин эти железы, как и другие апокринные П. ж., развиты сильнее, чем у мужчин; они изменяют свой объем соответственно фазам менструального цикла.
Сравнительная анатомия и онтогенез
Эккринные Потовые железы филогенетически более молодые. У приматов они располагаются почти исключительно на подошвах и пальцах и вырабатывают водянистый секрет, облегчающий сцепление ступней с почвой и захватывание предметов. У антропоидов и человека эккринные железы распространяются по всей поверхности тела и играют значительную роль в терморегуляции (см.). Апокринные П. ж. имеют более древнее происхождение и широко распространены среди млекопитающих. Различают два типа таких желез; терморегуляторные железы копытных и пахучие железы, функционирующие у различных видов животных в период размножения и играющие роль в сексуальном поведении. У человека апокринные П. ж. сохранились лишь в нек-рых участках кожного покрова, они обусловливают специфический запах тела, в своем развитии всегда связаны с волосами.

Рис. 3. Микропрепарат кожи подошвы плода 18 недель (зачатки эккринных потовых желез): 1 — эпидермис, 2 — потовые протоки, 3 — концевые части потовых желез; окраска гематоксилин-эозином; х 100.
Формирование П. ж. начинается с 3-го мес. внутриутробного развития, когда на ладонях и несколько позже на подошвах появляются зачатки эккринных П. ж. в виде размножающихся клеточных групп эпидермиса. На 4-м мес. образуются тяжи эпителия, погружающиеся в дерму. В других частях тела зачатки П. ж. появляются на 5-м мес. На 6-м мес. они достигают подкожной основы (клетчатки) и начинают образовываться клубочки (рис. 3). Просветы в концевых частях эккринных П. ж. появляются на 7-м мес.; канализация потовых протоков и открытие потовых пор происходят в конце периода внутриутробного развития. Эккринные П. ж. начинают функционировать, по данным одних исследователей, у новорожденных, по данным других — в конце 3-й или начале 4-й недели после рождения. Полного развития эти железы достигают лишь к 5—7-летнему возрасту. Апокринные П. ж. развиваются из эпителия фолликулов волос, у новорожденных их концевые части и протоки лишены просвета. Эти железы начинают функционировать лишь с началом полового созревания, полного развития достигают с наступлением половой зрелости, а в старческом возрасте большая часть их редуцируется. Новые П. ж. в постнатальном периоде не образуются.
Гистология
Концевые части эккринных Потовых желез заложены в дерме или подкожной клетчатке. Железистые трубочки состоят из внутреннего и наружного слоев. Внутренний слой представлен одним слоем секреторных клеток (гландулоцитов), лежащих на базальной мембране. Наружный слой образуют миоэпителиоциты. Гландулоциты, в зависимости от фазы секреции, имеют кубическую или цилиндрическую форму. В концевых частях выявляются внутри- и межклеточные секреторные канальцы. Цитоплазма гландулоцитов содержит капли жира, гранулы пигмента и гликогена. Потовый проток идет под прямым углом к поверхности кожи, в эпидермисе он имеет штопорообразный ход. Стенка потового протока состоит из двух слоев эпителиоцитов. Гистохимические и ультраструктурные особенности клеток, выстилающих потовые протоки (наличие в них гликогена, РНК, микроворсинок и многочисленных везикул), указывают на их метаболическую активность и участие в абсорбции веществ из секрета концевых частей П. ж.
Концевые части апокринных П. ж. локализуются в дерме или в подкожной клетчатке. Их железистые трубочки имеют более широкий просвет, чем железистые трубочки эккринных желез. Они могут ветвиться и образовывать боковые выросты. Гландулоциты не содержат гликогена, в их цитоплазме имеются РНК, многочисленные капли жира и гранулы полисахаридов. При гистохимическом и электронно-микроскопическом исследовании выявляются различия между гландулоцитами отдельных групп апокринных П. ж. Потовые протоки апокринных желез открываются в воронки фолликулов волос над протоками сальных желез, но иногда их устья вторично смещаются на свободную поверхность кожи. Стенка потового протока имеет такое же строение, как у эккринных желез. Секрет апокринных желез более вязкий, чем эккринных, имеет щелочную реакцию и выбрасывается отдельными порциями. Секреция этих желез связана с функцией половых желез.
Кровоснабжение потовых желез осуществляют артерии подкожной клетчатки. Возле концевой части железы приносящая артерия делится на ветви, одна из к-рых идет к потовому протоку, а другие образуют густую сеть капилляров вокруг концевой части П. ж. Отток крови происходит по венулам, лежащим между завитками концевой части, в вену, формирующуюся у начала потового протока. Средний и периферический отделы потового протока снабжаются кровью из подсосочковой артериальной сети кожи.
Иннервация эккринных П. ж. осуществляется волокнами симпатической нервной системы. Апокринные П. ж. лишены секреторных нервов, их функция регулируется гормонами мозгового вещества надпочечников.
Физиология Потовых желез — см. Потоотделение.
Патология
Патология Потовых желез включает: пороки развития, функциональные нарушения, дистрофические изменения, воспалительные поражения, а также опухоли.
Пороки развития включают врожденное отсутствие П. ж., эктопию на участки слизистых оболочек — болезнь Фордайса, кистозные и дистрофические изменения врожденного характера. К порокам развития потовых протоков многие ученые относят сирингому, проявляющуюся в виде мелких множественных плоских полупрозрачных узелков на коже шеи, груди, век.
Функциональные нарушения деятельности П. ж. бывают физиологического и патологического характера. Напр., физиол, усиление потоотделения — гипергидроз (см.)— является защитной реакцией организма при перегревании, физическом напряжении и др. Функциональные нарушения деятельности П. ж. патол, характера связаны с функциональными и органическими изменениями центральной и вегетативной нервной системы, сердечно-сосудистой системы, нарушениями водно-солевого обмена, функции почек и др. При этом чаще наблюдается гипергидроз без существенных изменений хим. состава пота (гипертиреоз, климактерический период). У детей, особенно грудного и раннего детского возраста, диффузный гипергидроз может быть проявлением рахита, туберкулеза и других заболеваний. Локализованный гипергидроз (ладоней и подошв, крупных кожных складок и др.) чаще обусловлен вегетативно-сосудистой дистонией, эндокринопатиями. При гипергидрозе на коже могут появиться мелкие полупрозрачные интраэпидермальные пузырьки (см. Дисгидроз). В ряде случаев гипергидроз сопровождается нарушением хим. состава пота (см.), который может приобрести неприятный зловонный запах (см. Осмидроз). При уремии и азотемии в пот поступает в значительном количестве мочевина, что может сопровождаться кристаллизацией ее на коже (см. Ургидроз). Нарушение функции апокринных П. ж., выражающееся в задержке пота, наблюдается чаще у лиц женского пола в период полового созревания и может сопровождаться образованием мелких зудящих узелков в подмышечных ямках, в области сосков молочных желез и заднего прохода (см. Фокса — Фордайса болезнь). Снижение функциональной активности П. ж. вплоть до полного прекращения продукции пота — ангидроза — может наблюдаться при авитаминозах, аддисоновой болезни, лепре, циррозе печени, нек-рых отравлениях и интоксикациях (см. Ангидроз).
Дистрофические изменения Потовых желез приобретенного характера возникают в старческом возрасте и при ряде заболеваний — склеродермии, атрофии кожи и др. Однако нередко дистрофические изменения П. ж. связаны с наследственными особенностями их морфологии и функциональной активности, проявляющимися в уменьшении количества закладок П. ж. на единицу площади кожи, истончении эпителия, выстилающего потовые протоки желез, и секреторного эпителия концевых частей, снижении секреторной функции и образовании в потовых протоках роговых пробок с развитием потовых кист. Наследственные дистрофические изменения П. ж. наблюдаются при синдромах Вернера, Томсона, ихтиозе, буллезном эгшдермолизе и др., возможна полная атрофия П. ж. врожденного характера, обусловленная отсутствием дифференцировки структур желез кожи, в т. ч. и потовых (см. Ангидротические синдромы).
Воспалительные поражения П. ж. наиболее распространены. Их причиной является плохой уход за кожей, особенно у детей грудного возраста и ослабленных больных, приводящий к нарушению потоотделения (см. Потница). Воспалительный инфильтрат при этом располагается вокруг потовых протоков в эпидермисе и сосочковом слое дермы; в тяжелых случаях (при красной потнице) возможен так наз. термогенный ангидроз, разрывы потовых протоков внутри эпидермиса. Гноеродные бактерии, внедряясь в потовые протоки, вызывают острые и хронические пиококковые поражения П. ж. При этом у взрослых поражаются гл. обр. апокринные (см. Гидраденит), а у детей — эккринные П. ж. (см. Стафилококковая инфекция).
Опухоли Потовых желез делят на доброкачественные и злокачественные. Доброкачественные опухоли встречаются чаще. К ним относят: 1) сирингоаденому (см.) — опухоль в виде бляшки с бородавчатой поверхностью, исходящую из потовых протоков и эмбриональных зачатков П. ж.; 2) гидраденому — опухоль с железистой дифференцировкой и выраженной секрецией опухолевых клеток, развивающуюся из железистых трубочек (различают сосочковую, светлоклеточную и другие разновидности гидраденомы); 3) эккринную спираденому (см. Спираденома эккринная) — опухоль в виде единичного плотного узелка, исходящую из концевой части П. ж.; 4) цилиндрому кожи с железистой дифференцировкой (см. Цилиндрома) — редкую опухоль, развивающуюся из эккринных и особенно часто апокринных П. ж. и их эмбриональных зачатков в виде полушаровидных узлов различных размеров, сливающихся в сплошные узловатые разрастания; 5) эккринную порому — также редкую опухоль, связанную с внутриэпидермальным отделом потового протока и локализующуюся обычно на подошвах в виде плотного образования розоватого цвета; 6) базалиому (аденоидную) , развивающуюся из П. ж. и характеризующуюся железистой дифференцировкой (см. Базалиома).
Злокачественной опухолью является редкая разновидность рака кожи — рак Потовых желез (син.: гидраденокарцинома, сирингокарцинома), исходящий из потовых протоков. Опухоль может быть дифференцированной и недифференцированной, представлена обычно солитарным изъязвляющимся узлом и метастазирует во внутренние органы. Из апокринных Потовых желез иногда может развиваться экстрамаммарный рак Педжета. См. также Кожа, опухоли.
Библиография: Калантаевская К. А. Морфология и физиология кожи человека, Киев, 1972; Материалы к макро-микроскопии вегетативной нервной системы и желез слизистых оболочек и кожи, под ред. Р. Д. Синельникова, с. 349, М., 1948; Основы морфологии и физиологии организма детей и подростков, под ред. А. А. Маркосяна, с. 358, М., 1969; Кurоsumi K. Fine structure of the human sweat ducts of eccrine and apocrine types, Arch. Jrystol. jap., v. 40, p. 203, 1977; Spearman R. J. C. The integument, Cambridge, 1973.
См. также библиогр. к ст. Кожа.
В. С. Сперанский; С. С. Кряжева (патология).
Источник