Почему жирная кожа лица краснеет
Что такое розацеа?
Это покраснение лица, которое может переходить в воспалительные изменения (высыпания, шелушение, зуд, болезненность).
Клинические проявления розацеа.
Заболевание начинается после 25-30 лет. Сначала наблюдается склонность к частому покраснению лица, реже шеи и декольте. Появляются «лопнувшие сосудики» (телеангиоэктазии). Затем краснота в отдельных участках становится стойкой. Впоследствии на месте стойкого покраснения может развиться воспаление, шелушение, высыпания (внешне напоминающие прыщи). Без лечения количество таких элементов увеличивается. Нередко развивается сухость и покраснения глаз. У небольшой части пациентов с возрастом образуется так называемая ринофима, утолщение и разрастание кожи носа («шишковидный бугристый нос»).
Причиной розацеа являются нарушенный тонус сосудов лица и воспаление в сосудистой стенке. Вызывать их могут разные факторы: гормональные нарушения, особенности психо-эмоционального статуса, заболевания сердечно-сосудистой или пищеварительной системы, микробные факторы. Разбираться в возможных причинах развития розацеа у конкретного человека, анализировать степень влияния той или иной особенности здоровья, должен врач. Главная задача — свести к минимуму внешние и внутренние факторы, усугубляющие розацеа, и заняться непосредственным воздействием на сосуды лица. Схемы терапии выбирает врач,они носят строго индивидуальный характер.
Внешние факторы развития розацеа
Перепады температур (сауна, жара, мороз), длительное пребывание на солнце, сильном ветре. Физические нагрузки, приготовление горячей пищи, использование декоративной косметики.
Внутренние факторы развития розацеа.
Питание: алкоголь, горячие напитки (выше 60 градусов), пряности, цитрусовые. «Острые» эмоциональные реакции (злость, ярость, напряжение, волнение и т.д.).
Влияние микроорганизмов.
При микроскопии и посевах соскобов кожи у пациентов с розацеа может определяться как нормальная микрофлора, так и патогенные микроорганизмы. Болезнетворные микробы обнаруживаются у пациентов с розацеа далеко не всегда. В некоторых случаях розацеа может сочетаться с демодекозом — заболеванием кожи, вызываемым клещом демодексом.
Что происходит в коже?
Покраснения, независимо от того, чем они вызваны, представляют собой усиление кровотока в коже. Сосуды сильно расширяются и с трудом сокращаются. Часть жидкости из переполненных сосудов может просачиваться в окружающие ткани — возникает отёк.
Также могут просачиваться белки и клетки крови. Ухудшается состояние волокон соединительной ткани и мышц, помогающих сосудам сокращаться и отводить кровь и лимфу от кожи. В сосудистой стенке и вокруг нее возникает застой и вялотекущее воспаление. К этому воспалению, ослабляющему защитные силы кожи, могут присоединяться условно-патогенные и патогенные микроорганизмы.
Лечение розацеа.
Терапия этого заболевания зависит от совокупности проявлений и особенностей у конретного человека.Существует классическая схема лечения розацеа, принятая в дерматологии. Это антибиотики, метронидазол, ретиноиды, антигистаминные препараты, местная терапия.
Местно применяются кремы, гели, мази содержащие азелаиновую кислоту, метронидазол, ретиноиды, пимекролимус, антибиотики. Лечение длится несколько месяцев. По назначению врача могут использоваться различные комбинации лекарственных средств, их чередование. Исторически широко использовались мази и пасты с ихтиолом, дегтем, серой, салициловой кислотой. Зачастую они и сейчас применяются из-за невысокой цены , но все эти средства раздражают кожу.
Основное лечение должно быть направлено на устранение провоцирующих факторов и восстановление нормального состояния сосудов. Провоцирующие факторы индивидуальны, но несомненный лидер — это чрезмерные эмоциональные реакции.
Для нормализации состояния сосудов и кожи лица, необходимо:
— уменьшить отек в коже вокруг сосудов; — укрепить сосудистую стенку; — нормализовать работу нервно-мышечного аппарата, отвечающего за сокращение сосудов; — устранить воспаление; — усилить местный иммунитет кожи.
Всеми этими качествами обладает физиотерапия.
Первый этап терапии, самый длительный, — это уменьшение отека и воспаления в сосудистой стенке и вокруг нее. Для этого подходят два метода. Лазеро-магнитная терапия — сочетание красного и инфракрасного лазерного излучения с постоянным магнитным полем. Мощное противоотечное и противовоспалительное действие на сосудистую стенку способствует оттоку избытка крови и лимфы от лица.
Mens-терапия, больше известная под названием «микротоки». Мягкое противовоспалительное действие, восстановление нормального тонуса нервно-мышечного аппарата, регулирующего сокращение сосудов, нормализует реакции сосудов на внешние воздействия.
Обе процедуры назначаются 2 раза в неделю, всего требуется не менее 12-20 процедур. В зависимости от преобладания конкретных симптомов можно начать с микротоков (преобладают краснота и «приливы») или лазеро-магнитной терапии (преобладает отек и воспаление). Для оптимального эффекта желательно применить обе методики. Процедуры недорогие и неболезненные, однако требуют регулярного посещения врача (2 раза в неделю по 30-40 минут). Чем раньше начато лечение, тем более эффективным и менее продолжительным оно будет. После процедур назначается поддерживающая терапия.
Дополнительно к физиотерапии могут назначаться лекарственные средства, которые подбираются индивидуально. Эффективность оценивается по ходу лечения, препараты могут меняться или сочетаться.
Второй этап. После стабилизации ситуации проводится удаление стойко расширенных сосудов, которые не удается устранить терапевтическими методами.
Одним из самых эффективных и щадящих методов удаления «сосудиков» является применение неодимового лазера с коротким мощным импульсом. Подача такого импульса со спектром поглощения в оксигемоглобине (компонент крови) способствует удалению сосудов без повреждения окружающей ткани.
Отличия розацеа от купероза
Купероз — появление на лице и теле «лопнувших» сосудиков (телеангиоэктазий). Это может быть начальным проявлением розацеа или самостоятельным заболеванием. Отличие от розацеа в том, что нет прогрессирования в виде воспаления и появления элементов сыпи. Беспокоит не столько стойкое разлитое покраснение, сколько наличие «сосудиков». Если купероз слабовыражен, проявлен единичными сосудами, то лечение ограничивается их удалением. Если наличие «сосудиков» сопровождается «приливами» к лицу, тяжестью и отеками в ногах и т.д., надо обратиться к врачу, чтобы он провел консультацию и выяснил, нет ли признаков розацеа или, если «сосудики» расположены наногах, варикоза.
Редакция благодарит специалистов клиники БиоМИ Вита за помощь в подготовке материала.
Источник
Привет, вы в блоге Елены Акукве, я создала модельное и блогерское агентство в 31 год. Моя специализация бодипозитинвые модели и блогеры. И, пожалуй, это была лучшая идея за всю мою жизнь.
Благодаря этой работе я приняла и полюбила свое тело, а также начала наконец ухаживать за собой.
Одна из моих особых проблем с кожей — это покраснение на лице. Такое ощущение — что я стою на морозе, пью водку и обтираюсь горячими полотенцами и все это сразу.
Возможная причина — в том, что я не пользовалась кремом с SPF защитой. Капилляры расширились на фоне ультрафиолетового излучения.
Вообще, причин, почему возникает купероз или розацеа, много. Купероз может быть спровоцирован приемом гормональных контрацептивов и лекарств, солнечным излучением и низкими температурами и даже проблемами с весом.
Это я про себя и так уже знаю, как и о нарушением нейроэндокринной регуляции, гормональным дисбалансом (повышенным уровнем эстрогена) из-за поликистоза. Осталось еще исключить трудности с ЖКТ (helicobacter pylori обнаруживается у 67% больных розацеа).
Факторов, на фоне которых купероз и розацеа прогрессируют (погода, стресс, питание, сауна, работа в жарких помещениях, например, на кухне) – еще больше.
По совету подруги пережившей очень серьезное проявление розацеа стала записывать когда появляется краснота: «11 августа, выпила вино – пылаю» или «8 сентября была на солнце целый день — все лицо красное два дня подряд».
Эти триггеры нужно, по возможности, сократить до минимума. А еще купероз и розацеа можно перепутать с контактным и солнечным ожогом, красной волчанкой и вполне нормальной индивидуальной особенностью: ярким румянцем у молодых девушек. Что именно вызывает краснолицесть — лучше разбираться со специалистом.
Методы эстетического решения проблемы (удаления сосудов) — обычно — это прижигание лазером.
Но так как работа этих аппаратов не до конца изучена (может оставить рубцы), я все же пока решила остановить распространение с помощью простых косметических кремов и сывороток.
Фото до, на лице только подводка и тушь для бровей
Фото через две недели применения. На лице только подводка. Остались сосудики купероза на щеках. Но лицо приобрело более здоровый вид. Нос и Т-зона избавились от болезненной красноты
Сразу говорю, что такой результат может быть не у всех, мои знакомые говорят, что разница на коже очень заметна. Ощущение, как будто ушел отек и болезненность.
Ключевой компонент, который должен присутствовать в таких средствах – конский каштан, экстракт почек бука, масло примулы и шиповника (ищите в составе на этикетках).
Бонусы от таких кремов — противовоспалительное и ранозаживляющее действие, плюс подходит для самой чувствительной кожи.
Сразу предупрежу, не стоит ждать от таких кремов незамедлительного и волшебного эффекта. Это скорее к ученикам Хогвартса.
Какой был результат у меня
Результат:
- уменьшение красноты и снижение реактивности кожи на раздражители;
- выравнивание цвета, рельефа, разглаживание мелких морщин;
- повышение уровня увлажнённости, улучшение тонуса и эластичности;
- заживление поврежденной кожи, я часто борюсь еще и с прыщами, вот покраснения от этой борьбы крем заживляет очень хорошо.
В мой крем ATB Lab помимо каштана и шиповника входят еще:
Стволовые кпетки лотоса — способствуют замедлению процессов биологического старения кожи, защищая её от последствий стресса и повреждающих факторов (ультрафиолет, загрязненный воздух). Эти клетки гипоаллергенны, не раздражают кожу, не вызывают привыкания.
Экстракт иглицы колючей, она то как раз тоже уменьшает покраснение кожи и снижает её чувствительность. Помогает сосудам, которые хотят разростить укрепиться благодаря синтезу коллагена.
Покупала крем тут.
Источник
Многие хотя бы раз испытывали чувство активного прилива крови к лицу. Ощущение жжения кожи сопровождается в этот момент краснотой. Если румянец связан со смущением или воздействием холода и жары, то состояние быстро нормализуется.
Но иногда красное лицо является признаком патологий в организме. При этом сохраняться гиперемия может на протяжении длительного времени. Для того, чтобы понять, как избавиться от красного лица, необходимо выяснить причины возникновения состояния в ходе врачебного осмотра.
Характер явления
Красная кожа лица многими воспринимается как косметический дефект. Поэтому мужчины и женщины стремятся избавиться от него с помощью косметических средств.
Однако возникновение нарушений может быть связано не только с временным негативным воздействием, но и патологиями в организме. Тогда человеку обязательно потребуется врачебная помощь.
Краснота лица появляется при расширении кровеносных сосудов. Оно может быть спровоцировано каким-либо воздействием. В результате сосудистая сетка начинает просвечиваться через кожу, вызывая ее покраснение.
У людей с плотной кожей лицо может приобретать розовый оттенок. Если эпидермис тонкий, то можно наблюдать ярко-красный или бордовый цвет.
Многие люди задаются вопросом, почему наблюдаются такие изменения. Появление красного лица может быть связано как с физиологическими, так и патологическими причинами. Если отмечается физиология, то реакция организма быстро устраняется вместе с раздражающим фактором.
Патологические факторы приводят к возникновению нарушений. При этом краснота наблюдается практически всегда. В данном случае обязательно необходимо провести обследование организма. Ведь внутренние органы таким образом могут сигнализировать о нарушениях.
Физиологические причины
Причина возникновения красноты может быть физиологической. Среди данной группы выделяют раздражающие факторы, под воздействием которых лицо краснеет. Реагировать на такое влияние может как сама кожа, так и сосуды. Красным лицо может стать под воздействием:
- ветра;
- пониженных температур, особенно в момент контакта с кожей (ледяная вода, пребывание на морозе);
- повышенных температур (жара, горячая вода, баня, сауна);
- употребления острой пищи, горячих блюд и напитков;
- табакокурения;
- приема алкогольных напитков;
- растирания поверхности лица, массажа;
- физической активности;
- недостатка сна;
- косметических препаратов;
- нервного перенапряжения, стресса;
- депрессии и комплексов.
Женщины испытывают неудобства в результате косметических процедур. Особенно часто красноватый оттенок отмечается после пилинга. В ходе очищения отмершие клетки слущиваются, а на поверхности остаются новые розовые ткани.

Румянец, появляющийся от холода, жары или других внешних факторов, является физиологическим
Можно наблюдать красное лицо от алкоголя. Это связано с тем, что спирт усиливает приток крови, что провоцирует изменение оттенка некоторых областей.
Кожа в области щек, носа, губ является особенно нежной. Поэтому именно она чаще реагирует на употребление спиртных напитков. Особенно часто красное лицо от алкоголя можно наблюдать у мужчин.
Физиологическую красноту можно определить по некоторым характерным признакам:
- Гиперемия появляется моментально под воздействием раздражителя. После прекращения контакта кожа восстанавливает оттенок.
- Максимальное развитие можно наблюдать спустя несколько минут. После этого цвет лица не меняется.
- Устранять покраснения специальными средствами не нужно.
- Человек не ощущает зуда, шелушения и сухости. Однако характерным считается небольшое жжение.

Загар не считается физиологическим явлением, но не представляет серьезной опасности
Под воздействием физиологических причин краснота чаще всего наблюдается в конкретных областях. Среди них выделяют:
- щеки;
- лоб;
- нос;
- подбородок.
При растирании кожи отмечается гиперемия отдельного участка, подвергшегося излишнему массированию.
Патологические причины
Постоянно красное лицо может свидетельствовать о различных нарушениях в организме. Они могут быть связаны с:
- патологиями внутренних органов;
- заболеваниями сосудов;
- аллергическими реакциями;
- воспалительным процессом.
При патологическом покраснении кожа отвечает на заболевание характерной реакцией. Часто помимо гиперемии появляется сильный зуд, шелушение и жжение. Иногда кожа в пораженной области даже болит.
Реакция может быть спровоцирована заболеваниями кожных покровов. Среди них выделяют:
- акне (закупоривание сальных протоков);
- экзему (хроническая болезнь, сопровождающаяся зудом, воспалительным процессом и отечностью тканей);
- розацеа (воспалительное заболевание);
- купероз (проявление сосудистой сетки на лице).
Покраснеть лицо может под воздействием аллергенов. В этом случае диагностируется контактный дерматит, медикаментозная, пищевая аллергии, реакция на укус насекомого, проникновение аэроаллергенов. Кожа лица не только меняет оттенок, но и начинает сильно чесаться.
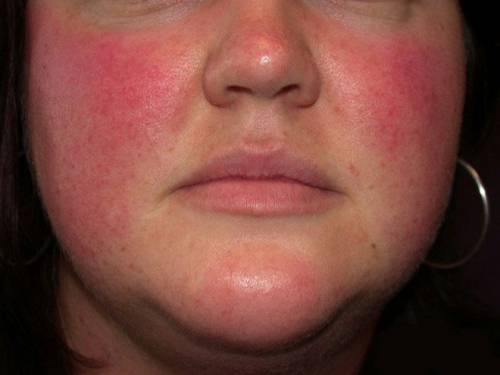
Изменение цвета кожи может быть патологическим процессом. Одним из них является демодекоз
Патология может быть связана с воспалительными процессами, такими как васкулит, системная красная волчанка, эпидермальный некролиз под воздействием токсических веществ.
При поражении бактериями и вирусами кожа может краснеть. Часто изменения провоцируются в результате имептиго, скралатины, кори, краснухи.
Выявить патологические изменения можно по некоторым признакам:
- Краснота появляется в слабой степени, а затем постепенно набирает силу.
- Сохраняется гиперемия на длительное время.
- Даже после устранения негативного влияния краснота сходит постепенно. На коже могут остаться следы.
- Покраснение может привести к различным осложнениям.
Лечение
Важно знать, если стало красное лицо, что делать в такой ситуации. Самым первым действием для каждого человека, у которого в течение длительного времени не проходит гиперемия, является посещение врача.
Если покраснения связаны с внутренними нарушениями, то врач назначит лечение в зависимости от типа заболевания.
- При нарушениях в функционировании щитовидной железы проводится гормональная терапия. Аналогичное лечение назначается в случае диагностики сахарного диабета, климакса.
- При угревой сыпи, гнойном поражении и комедонах назначаются соответствующие местные и внутренние препараты.
- В случае заболеваний желудочно-кишечного тракта важно очистить организм от токсинов, шлаков.
- Хронические патологии лечатся в зависимости от профиля.
- При поражении вирусами и бактериями проводится противоинфекционная терапия.
Важно помнить в период лечения о соблюдении диеты с исключением острой и аллергенной пищи, прогулках на свежем воздухе.

Состояние кожи обязательно должен оценить врач
Косметические процедуры
Устранение красного лица проводится с помощью косметологических процедур. Многие из них являются дорогими, поэтому подойдут не всем. Однако они оказывают максимальный эффект при кожных проблемах и особой реакции организма. Стоит помнить, что краснота при патологиях в организме не ликвидируется с помощью данных методов.
Клиенту могут быть предложены:
- криомассаж с жидким азотом, в ходе которого проводится отшелушивание покрасневшего слоя кожи;
- дермабразия с применением шлифовальных фрез (проводится под анестезией из-за болезненности);
- электрокоагуляция, в ходе которой проблемные зоны прижигаются током;
- лазерная коагуляция с воздействием длинноволновым лазером.
Процедуры проводятся только комплексно. С каждым сеансом лицо становится менее красным. Для полного устранения важно исключить первопричину покраснений.
Криомассаж восстанавливает цвет лица
Лечение в домашних условиях
Лечить негативные изменения можно в домашних условиях. При этом используются подручные компоненты, которые улучшают состояние кровеносных сосудов. Особенно эффективными считаются маски.
Процедуры проводятся дважды в неделю. Перед нанесением состава кожа распаривается и очищается с помощью скраба.
Наносить маску нужно на 15–30 минут. Лучше проводить лечение перед сном.
- Эффективной считается маска из дрожжей (20 г), молока (2 столовые ложки), лимонного сока (1 чайная ложка). Наносить состав необходимо послойно, давая каждому слою высохнуть в течение 10 минут.
- Отбеливающими свойствами обладает измельченная петрушка (1 столовая ложка), смешанная с 2 столовыми ложками сметаны.
- Полезно наносить на лицо состав из мякоти огурца (2 столовые ложки), творога (2 столовые ложки), нагретого на водяной бане до 45–50°C оливкового масла (1 чайная ложка).
- Можно приготовить состав по аналогичному рецепту, указанному в предыдущем пункте. При этом огурец заменяется на отварной картофель, размятый с помощью вилки.
- Для приготовления маски нужно сварить овсяные хлопья и смешать 2 столовые ложки каши с 50 мл лимонного сока.
- Полезной считается смесь из рисовой муки (2 столовые ложки) с соком лимона (50 мл).

От красноты избавит маска из овсяных хлопьев и лимонного сока
Дополнительно разрешается умываться специальными растворами. Для приготовления состава 100 мл лимонного сока можно смешать с 1/2 стакана молока и 100 мл воды. Раствор применяют для умывания перед сном, а также протирания кожи.
Частое покраснение кожи не может быть нормальной реакцией организма. Важно обратиться к врачу для выявления нарушений в организме.
Источник
