Отрезок кожи у глаза

Свет, попадая в глаз, сначала проходит через роговицу — прозрачную линзу, имеющую куполообразную форму (радиус кривизны примерно 7,5 мм, толщина в центральной части примерно 0,5 мм). В ней отсутствуют кровеносные сосуды и имеется много нервных окончаний, поэтому при поврежениях или воспалении роговицы развивается так называемый роговичный синдром, (слезотечение, светобоязнь и невозможность открыть глаз).
Передняя поверхность роговицы покрыта эпителием, который обладает способностью к регенерации (восстановлению) при повреждении. Глубже располагается строма, состоящая из коллагеновых волокон, а изнутри роговица покрыта одним слоем клеток — эндотелием, который при повреждении не восстанавливается, что приводит к развитию дистрофии роговицы, то есть к нарушению её прозрачности.
Поэтому во время проведения полостных операций глаза (когда манипуляции проводятся с внутренней стороны роговицы) этот слой всегда требует защиты специальными веществами — вискоэластиками.
Выйдя из роговицы, свет попадает в заполненную жидкостью так называемую переднюю камеру глаза — пространство между внутренней поверхностью роговицы и радужкой.
Радужка представляет собой диафрагму с отверстием в центре — зрачком, диаметр которого может меняться в зависимости от освещения, регулируя поток света, попадающего в глаз.
Периферия роговицы по всей окружности практически соединяется с радужкой, образуя так называемый угол передней камеры, через анатомические элементы которого (шлеммов канал, трабекула и другие образования, имеющие общее название — дренажные пути глаза), происходит отток жидкости, постоянно циркулирующей в глазу, в венозную систему.
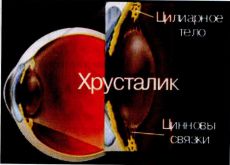 За радужкой располагается хрусталик — ещё одна линза, преломляющая свет. Оптическая сила этой линзы меньше, чем у роговицы — она составляет примерно 18-20 диоптрий. Хрусталик по всей окружности имеет похожие на нити связочки (так называемые цинновые), которые соединяются с цилиарными мышцами, располагающимися в стенке глаза. Эти мышцы могут сокращаться и расслабляться. В зависимости от этого цинновы связки могут также расслабляться или натягиваться, в результате чего радиус кривизны хрусталика меняется — поэтому человек может видеть чётко как вблизи, так и вдали.
За радужкой располагается хрусталик — ещё одна линза, преломляющая свет. Оптическая сила этой линзы меньше, чем у роговицы — она составляет примерно 18-20 диоптрий. Хрусталик по всей окружности имеет похожие на нити связочки (так называемые цинновые), которые соединяются с цилиарными мышцами, располагающимися в стенке глаза. Эти мышцы могут сокращаться и расслабляться. В зависимости от этого цинновы связки могут также расслабляться или натягиваться, в результате чего радиус кривизны хрусталика меняется — поэтому человек может видеть чётко как вблизи, так и вдали.
Эта способность, называемая аккомодацией, с возрастом (после 40 лет) теряется из-за уплотнения вещества хрусталика — зрение вблизи ухудшается.
Иногда цинновы связки полностью или частично отрываются (в результате травмы или с возрастом) от места своего прикрепления и хрусталик меняет своё положение — происходит его так называемый подвывих или вывих. При наличии катаракты такое положение хрусталика может вносить свои коррективы в операцию по ее удалению.
Хрусталик по своему строению похож на имеющую одну косточку виноградину — в нём есть оболочка — капсульный мешок, более плотное вещество — ядро (напоминающее косточку), и менее плотное вещество (напоминающее виноградную мякоть) — хрусталиковые массы. В молодости ядро хрусталика мягкое, однако, к 40-50 годам оно уплотняется.
Вокруг экватора хрусталика, по всей его окружности располагается цилиарное тело, являющееся частью сосудистой оболочки. Оно имеет отростки, которые вырабатывают внутриглазную жидкость. Эта жидкость через зрачок попадает в переднюю камеру глаза и через угол передней камеры удаляется в венозную систему глаза. Баланс между продукцией и оттоком этой жидкости очень важен, так как его нарушение приводит к развитию глаукомы.
Источник
Передняя камера помещается сразу за роговицей, отграниченная сзади радужной оболочкой. Расположение задней камеры — непосредственно за радужкой, задней ее границей служит стекловидное тело. В норме, эти две камеры имеют постоянный объем, регулирование которого происходит посредством образования и оттока внутриглазной жидкости. Выработка внутриглазной жидкости (влаги) происходит посредством ресничных отростков цилиарного тела, в задней камере, а оттекает она в массе своей через систему дренажей, занимающую угол передней камеры, а именно область соединения роговицы и склеры — цилиарного тела и радужной оболочки.
Главная функция камер глаза — организация нормальных взаимоотношений внутриглазных тканей, а кроме того участие в проведении к сетчатки глаза световых лучей. Кроме того, они задействованы совместно с роговицей в преломлении входящих световых лучей. Преломление лучей обеспечивается идентичными оптическими свойствами внутриглазной влаги и роговой оболочки, которые действуют вместе, как собирающая свет линза, формирующая четкое изображение на сетчатке.
Строение камер глаза
Переднюю камеру снаружи ограничивает внутренняя поверхность роговой оболочки – ее эндотелиальный слой, по периферии — наружная стенка угла передней камеры, сзади же, передняя поверхность радужки и передняя капсула хрусталика. Глубина ее неравномерна, в области зрачка она наибольшая и достигает 3,5 мм, постепенно уменьшаясь дальше к периферии. Однако, в некоторых случаях, глубина в передней камере увеличивается, (примером может служить удаление хрусталика), либо уменьшается, как при отслоении сосудистой оболочки.
Позади передней камеры расположена задняя камера, передней границей которой, является задний листок радужки, наружной — внутренняя сторона цилиарного тела, задней границей — передний отрезок стекловидного тела, внутренней — экватор хрусталика. Внутреннее пространство задней камеры пронизывают многочисленные тончайшие нити, так называемые цинновые связки, соединяющие капсулу хрусталика и цилиарное тело. Напряжение либо расслабление цилиарной мышцы, а вслед за ней и связок, обеспечивает изменение формы хрусталика, что дает человеку способность видеть хорошо на разных расстояниях.
Внутриглазная влага, заполняющая объем камер глаза, имеет состав, сходный с плазмой крови, неся питательные вещества, нужные для работы внутренних тканей глаза, а также продукты обмена, выводящиеся далее в кровоток.
В камеры глаза вмещается только 1,23-1,32 см3 водянистой влаги, но строгое равновесие между ее выработкой и оттоком чрезвычайно важно для функции глаза. Любое нарушение данной системы может вести к росту внутриглазного давления, как при глаукоме, а также, к его снижению, что случается при субатрофии глазного яблока. При этом, каждое из указанных состояний, весьма опасно и грозит полной слепотой и потерей глаза.
Выработка внутриглазной жидкости происходит в цилиарных отростках путем фильтрации потока крови капиллярного кровотока. Образованная в задней камере, жидкость поступает в переднюю, а после оттекает через угол передней камеры за счет разницы в давлении венозных сосудов, в которые влага и всасывается в окончании.
Угол передней камеры
Углом передней камеры называют зону, соответствующую области перехода роговой оболочки в склеру и радужки в цилиарное тело. Основная составляющая этой зоны — дренажная система, обеспечивающая и контролирующая отток внутриглазной жидкости по пути в кровоток.
Дренажную систему глазного яблока составляют: трабекулярная диафрагма, склеральный венозный синус и коллекторные канальцы. Трабекулярную диафрагму, можно представить, как густую сеть, имеющую слоистую и пористую структуру, причем ее поры постепенно уменьшаются кнаружи, делая возможным регулирование оттока внутриглазной влаги. В трабекулярной диафрагме, принято выделять увеальную, корнео-склеральную, а также юкстаканаликулярную пластинки. Пройдя трабекулярную сеть, жидкость оттекает в щелевидное пространство, названное Шлеммовым каналом, который локализован у лимба в толще склеры, вдоль окружности глазного яблока.
Вместе с тем, существует еще один, дополнительный путь оттока, так называемый, увеосклеральный, который минует трабекулярную сеть. Через него проходит почти 15% объема оттекающей влаги, которая поступает из угла в передней камере к цилиарному телу вдоль мышечных волокон, попадая далее в супрахориоидальное пространство. Затем она оттекает по венам выпускникам, сразу через склеру или через Шлеммов канал.
По коллекторным канальцам склерального синуса, водянистая влага отводится в венозные сосуды в трех направлениях: в глубокое и поверхностное склеральные венозные сплетения, эписклеральные вены, сеть вен цилиарного тела.
Видео о строении камер глаза
Диагностика патологий камер глаза
Для выявления патологических состояний камер глаза, традиционно назначают следующие методы диагностики:
- Визуальное исследование в проходящем свете.
- Биомикроскопию – осмотр со щелевой лампой.
- Гониоскопию – визуальное исследование угла передней камеры со щелевой лампой при помощи гониоскопа.
- Ультразвуковую диагностику, включая и ультразвуковую биомикроскопию.
- Оптическую когерентную томографию переднего отрезка глаза.
- Пахиметрию передней камеры с оценкой глубины камеры.
- Тонографию, для детального выявления количества выработки и оттока водянистой влаги.
- Тонометрию для определения показателей внутриглазного давления.
Симптомы поражения камер глаза при различных заболеваниях
Врожденные аномалии
- Отсутствует угол передней камеры.
- Радужная оболочка имеет переднее прикрепление.
- Угол передней камеры блокирован остатками эмбриональных тканей, которые не рассосались к моменту рождения.
Приобретенные изменения
- Угол передней камеры блокирован корнем радужки, пигментом или пр.
- Мелкая передняя камера, бомбаж радужки, что встречается при заращении зрачка или круговой зрачковой синехии.
- Неравномерность глубины передней камеры, которая обусловлена изменением положения хрусталика вследствие травмы либо слабости цинновых связок глаза.
- Гипопион — скопление в передней камере гнойных выделений.
- Гифема — скопление в передней камере крови.
- Преципитаты на эндотелии роговой оболочки.
- Рецессия или разрыв угла передней камеры, из-за травматического расщепление в переднем отделе цилиарной мышцы.
- Гониосинехии – спайки (сращения) радужки и трабекулярной диафрагмы в углу передней камеры.
Источник
Основная задача век – механическая защита глаз от попадания инородных тел и
от высыхания. Обеспечивается она плотным герметичным смыканием и быстротой реакции.
Давайте посмотрим строение век.
Наружный слой – кожа. Она очень тонкая, нежная, почти не содержит сальных и
потовых желез, не имеет волосяных фолликулов. Эластические волокна кожи век
гораздо слабее выражены, чем в других местах; располагаются они кольцами концентрично
глазной щели: на нижнем веке от наружного угла к внутреннем, на верхнем от внутреннего
к наружному. Отсюда вывод: кожа век плохо восстанавливает свою жировую смазку
и быстро теряет эластичность. Первые морщинки появляются в лучшем случае к 20
годам, а сейчас из-за неумеренного использования декоративной косметики юными
тинейджерами – намного раньше.
Поэтому коже век требуется постоянный нежный
уход. Умываться надо только мягкой водой (чем жестче вода, тем сильнее она обезжиривает),
лучше всего – водой с добавлением молока, после умывания нанести на веки легкий
специальный крем для век (кому что подходит). Наносить крем надо строго по ходу
кожных волокон: по верхнему веку от внутреннего угла глаза к наружному, по нижнему
– от наружного угла к внутреннему. При этом ни в коем случае нельзя смещать
кожу век, а только скользить по ней кончиками пальцев или вбивать крем похлопываниями.
Снимать макияж нужно таким же образом – ватным диском с косметическим молочком
строго по кожным волокнам и не смещая кожу. Не советую смывать косметику мылом,
потому что оно сильно обезжиривает, а восстановить жировой слой самостоятельно
кожа век не сможет. И еще: чем меньше макияж находится на веках, тем лучше для
кожи век. Видите, как много можно понять, зная анатомию!
Под кожей век находится подкожная клетчатка. Обратите внимание: везде подкожно-жировая
клетчатка, а здесь – подкожная. Это потому, что здесь нет жировых клеток. Жировые
клетки могут накапливать воду, втягивая ее из окружающей клетчатки. Получается,
что под кожей век это делать некому. Именно поэтому отеки в первую очередь проявляются
на веках. Именно поэтому, если Вы на ночь выпили много жидкости, это утром отразится
на Вашем внешнем виде припуханием век. А если ночные возлияния становятся систематическими,
то из-за низкой эластичности кожных волокон кожа век провисает, и образуются
классические «мешки под глазами». К слову, отеки под глазами могут быть первым
признаком заболевания почек или сердца, есть смысл провериться у специалистов.
Дальше вглубь – мышечный слой. Здесь располагается круговая мышца глаза, которая
относится к мимической мускулатуре лица и иннервируется лицевым нервом. Мышца
эта делится на две части: орбитальную (орбита по латыни глазница)и пальпебральную
(пальпебра – веки). Орбитальная часть расположена ближе к бровям и щекам, волокна
ее начинаются от внутреннего угла глаза, идут к наружному углу, огибают его
и вдоль нижнего края глазницы возвращаются к внутреннему углу, прикрепляясь
туда, откуда начинались – к внутренней спайке век. Пальпебральная часть располагается
ближе к свободному краю века и за пределы века не выходит. Волокна ее идут параллельно
кожным эластическим волокнам: на верхнем веке от внутреннего угла к наружному,
на нижнем – от наружного к внутреннему, а в местах прикрепления волокон образуются
сухожильные перемычки – наружная и внутренняя спайки век. При сокращении пальпебральной
части круговой мышцы век мы моргаем, при сокращении орбитальной части – зажмуриваемся.
В круговой мышце век имеются два очень интересных изолированных пучка мышечных
волокон, которые выполняют особую роль. Это пучок Риолана и пучок Горнера.
Пучок Горнера отделяется от внутреннего участка нижней пальпебральной части
мышцы, окутывает со всех сторон слезный мешок (о строении слезных органов подробно
в следующих рассылках) и прикрепляется к косточке переносицы, а не к внутренней
спайке век. При каждом моргании пучок Горнера выжимает слезу из слезного мешка
в нос. Ну-ка вспомните, что мы делаем, когда слезы навернулись на глаза, а показать
их нельзя ни в коем случае? Правильно, мы начинаем часто-часто моргать, а потом
шмыгаем носом. Все, от излишков слезы избавились!
Пучок Риолана идет по самому краю века и имеет более высокий тонус, чем остальные
мышечные волокна, он сильнее выражен на нижнем веке. Его задача – прижимать
веки к глазному яблоку. У некоторых детей из-за болезненного спазма пучка Риолана
может возникнуть заворот век. У взрослых это состояние практически не наблюдается,
но у них бывает другая проблема: из-за ослабления пучка Риолана может отвисать
нижнее веко – так называемый атонический выворот век. Как ни странно, люди часто
сами провоцируют выворот нижних век, неправильно вытирая глаза. Как Вы, уважаемый
читатель, вытираете свои глаза? Большинство это делает носовым платком от внутреннего
угла глаза по нижнему веку к наружному углу. Теперь мы уже знаем, что это направление
— против хода и кожных, и мышечных волокон. В результате – морщины, мешки под
глазами, отвисшие нижние веки и упорное слезотечение. Приучите себя вытирать
глаза к носу! Это только вначале неудобно, потом Вы привыкнете, зато от скольких
проблем себя убережете!
Под мышцей на верхнем и нижнем веках расположена твердая хрящеподобная пластинка.
Она так и называется: хрящ века. Но на самом деле это сильно уплотненная соединительная
ткань. Пластинка имеет форму слегка выпуклого овала, на верхнем веке она больше,
чем на нижнем. Хрящ века нужен для механической защиты глаз от травм. Даже иглой
от шприца проткнуть эту пластинку бывает очень трудно. Поэтому главное — вовремя
захлопнуть веки, тогда глазное яблоко остается невредимым, даже если веко разорвано
в клочья (а такие случаи в моей практике были).
В толще хряща века находятся сальные железы, выводные протоки которых открываются
на свободном крае век. Если оттянуть нижнее веко, вы увидите желтоватые червеобразные
тяжики, идущие перпендикулярно краю века – это они и есть. Функция этих желез
одна – смазывать края века жиром, чтобы сделать их ненамокающими. Вы знаете,
что такое «руки прачки»? Если долго держать руки в воде, кожа пальцев теряет
эластичность, разбухает и становится сморщенной. Так бывает и после бани. На
медицинском языке это называется «мацерация». Другой пример: все знают, что
на плохо помытой жирной посуде вода собирается капельками, она не смачивает
поверхность посуды. Так вот, сало, выделяемое железами хряща век, смазывает
край век и предохраняет его от мацерации слезой. Именно поэтому слезы стекают
капельками, а не размазываются по краю века.
Внутренняя сторона хряща века покрыта слизистой оболочкой, которая называется
конъюнктивой. Она очень плотно сращена с хрящом, разъединить их практически
невозможно. Там, где хрящевая пластинка заканчивается, конъюнктива образует
складку и переходит на глазное яблоко. Складка эта называется сводом. Есть нижний
и верхний конъюнктивальные своды, их еще называют конъюнктивальный мешок. Объем
конъюнктивального мешка небольшой – всего одна капля жидкости. Поэтому, если
Вам назначили глазные капли, нет необходимости закапывать 2 или 3 капли – в
мешке все равно останется только одна, остальные прольются на щеку. В норме
конъюнктива прозрачная, гладкая, блестящая, влажная. На самом глазном яблоке
и в сводах она не связана с подлежащими тканями и поэтому подвижна. Это позволяет
нам свободно двигать глазами во все стороны. На внутренней стороне век конъюнктива
плотно сращена с хрящом века, поэтому неподвижна.
Долгатова Эрике Ильясовна
https://prozrenie.mosfinfo.ru
Смотрите также:
- Блефарит — воспаление края век, какой бывает, причины, как проявляется, диагностика и лечение
- Острый гнойный конъюнктивит — когда бывает, как проявляется, особенности у маленьких детей, принципы лечения, ухода
- Воспалительные заболевания коньюнктивы и оболочек глаза — острый и хронический конъюнктивит, аденовирусный конъюнктивит, эндофтальмит, хориоидит, панофтальмит, кератит, ирит — причины, симптомы, лечение, профилактика
- Как правильно лечить глаза — туалет глаз, промывание глаз, как закапывать глаза и закладывать мазь, наложение повязки
У нас также читают:
Источник
Благодаря работе мышц, выполняется смыкание век — моргание, при котором происходит равномерное увлажнение глаза и удаление, попавших внутрь, инородных тел. Под мышечной тканью век локализован плотный фрагмент коллагеновой ткани – хрящ века, который поддерживает форму, а также обеспечивает прочность структуры века. Хрящ включает мейбомиевы железы, вырабатывающие специфический жировой секрет, который улучшает контакт глаза и задней поверхности век, смыкание век между собой. Изнутри, хрящ плотно соединяется с конъюнктивой – слизистой оболочкой, продуцирующей муцин со слезной жидкостью, необходимой для увлажнения глаза и обеспечения скольжения складок век по яблоку глаза. Веки имеют богатую сеть кровоснабжения. Работу век контролируют лицевой и глазодвигательный нервы.
Строение век
Краями верхнего и нижнего века образуется глазная щель, в каждом углу которой веки соединены между собой некими связками. Эти связки прочно фиксируют и хрящи век непосредственно к стенкам глазницы.
Края век при смыкании плотно прилегают друг к другу. Край века состоит из двух ребер: переднего и заднего, кроме того, он включает межреберное пространство, называемое интермаргинальным. Переднее ребро века закруглено и на нем расположено примерно 100 ресниц, в чьи луковицы выходят протоки сальных желез, между ресницами — потовых. Интермаргинальное пространство, в свою очередь, включает выводные протоки мейбомиевых желез. Данные железы вырабатывают жировой секрет, обеспечивающий смазку краев век, за счет которого веки могут плотно смыкаться и скользить по поверхности глаза, он же обеспечивает и правильный отток слезы. Во внутреннем углу интермаргинального пространства каждого века расположен слезный сосочек, вершиной которого служит слезная точка, посредством которой, в норме должна оттекать слеза. У заднего края века, срез острый, что обеспечивает плотный контакт с поверхностью глаза.
Состоит веко из двух пластин: кожно-мышечной наружной, а также внутренней, которая включает хрящ и конъюнктиву.
Кожа на веках очень тонкая и нежная, имеющая слабое соединение с подлежащими тканями. Этим объясняется легкость, с которой возникают отеки век, кровоизлияния и подкожные эмфиземы при некоторых заболеваниях или травмах.
В веках локализовано большое количество мышц, которые обеспечивают их подвижность. Эти мышцы принято разделять на две группы: первая группа обеспечивает закрытие щели глаза, вторая — ее открывает.
Первая группа, включает круговую мышцу глаза, имеющую три части: пальпебральную, орбитальную и слезную.
- Пальпебральная часть обеспечивает легкое смыкание век и моргание, а во взаимодействии с орбитальной частью — плотное зажмуривание. Слезная часть круговой мышцы окружает своими волокнами слезный мешок, помогая оттоку слезы. Между ресничных корней с выводными протоками мейбомиевых желез отдельно располагается ресничная мышца, сокращения которой делает возможным выделение их секрета.
Вторая группа имеет мышцу, отвечающую за поднятие верхнего века, которая содержит волокна, подконтрольные вегетативной нервной системе. Прикрепление мышцы тремя их пучками к конъюнктивальному своду, хрящу и коже, делает возможным поднятие всего века одновременно, при ее сокращении. Нижнее веко подобной мышцы не имеет. Хрящ века, таковым, собственно, не является, представляя собой плотную пластину коллагеновой ткани, за которой просто закрепилось это название.
- Хрящ повторяет за веком его полулунную форму, и на верхнем веке, размер его больше, чем на нижнем. Внутри хряща локализуются мейбомиевы железы, имеющие перпендикулярную краю века ориентацию, в виде «частокола». Для хрящей век характерна слабая связь с лежащей спереди жировой клетчаткой и плотно прилегающей сзади конъюнктивой.
Конъюнктивой век называют тонкую слизистая ткань, полностью покрывающую заднюю часть век, с формированием их сводов, которая покрывает далее глазное яблоко и доходит до лимба. В конъюнктиве содержится большое количество желез, продуцирующих слизистый секрет, а также слезную жидкость, что обеспечивает стабильность слезной пленки и непрерывное увлажнение глазного яблока.
Кровоснабжение век представлено богатой сетью сосудов, при участии веточек наружной и внутренней сонных артерий. Венозный отток, также обеспечивается в двух направлениях: один в глазницу, другой — в вены лица. В иннервации век заняты глазодвигательный, лицевой, а также тройничный нервы.
Видео о строении век глаза
Симптоматика поражений век
Особо частые симптомы:
- Отёк и покраснение, характерны для аллергических реакций;
- Зуд и воспаление кожи — при инфекционных блефаритах;
- Отёчность и/или болезненность по краю века, сопровождающиеся покраснением — при ячмене (воспалении сальной железы), а также воспалении с нарушением проходимости протоков мейбомиевых желез, как правило, верхнего века (халязион).
При изменении положения век, обусловленного нервными расстройствами после перенесенных нарушений мозгового кровообращения, ожогов или травм лица, возможно несмыкание век. Веко, обычно, нижнее, может пребывать в вывернутом положении, с обнажением слизистой оболочки, а также глазного яблока. Подобное состояние называется выворотом века. При этом невозможно должное смыкание глазной щели, что ведет к пересыханию конъюнктивы глазного яблока, либо даже роговицы, иногда наблюдается постоянное слезотечение. Заворот века, также характеризуется невозможностью полного смыкания щели глаза. При нем, ресницы направлены внутрь и вследствие этого, постоянно раздражают конъюнктиву, также вызывая слезотечение. Изменение положения или формы век, их асимметрия, нередко являются симптомами глубинных патологических процессов в глазной орбите.
Диагностика
Визуальное исследование век и проведение биомикроскопии позволяет определить правильность их положения и формы, степень смыкания, состояние конъюнктивы века, роговицы глаза и глазного яблока. Выявить степень их сухости.
Лечение
Лечение блефаритов с характерным воспалением век, заключается в назначении антибактериальной либо противоаллергической терапии.
Халазион, особенно имеющий тенденцию к частому воспалению, показано иссекать хирургически. Однако, стоит учитывать, что мейбомиевых желез достаточно много, и каждая из них при предрасполагающих условиях способна воспалиться.
Выворот и заворот век лечат исключительно хирургическим способом, особенно при несмыкании щели глаза, дистрофических изменениях конъюнктивы или роговицы, непрекращающемся слезотечении.
Источник
