Мокнет кожа у ребенка на лице
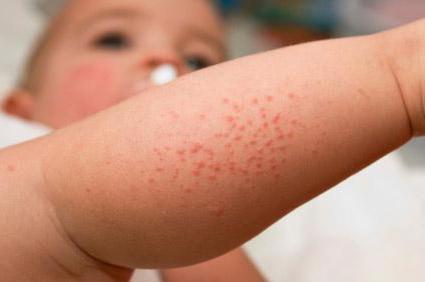
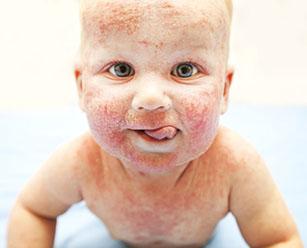 Мокнущим дерматитом называется специфическое воспаление кожи, характеризующееся появлением на ее поверхности участков покраснения, на которых вскоре появляются трещинки, выделяющие гной или сукровицу. Заболевание может появляться при воздействии на кожу различных факторов: микробов, аллергенов, вредных внешних факторов. Причинами могут выступить также и заболевания внутренних органов, в основном, пищеварительной системы.
Мокнущим дерматитом называется специфическое воспаление кожи, характеризующееся появлением на ее поверхности участков покраснения, на которых вскоре появляются трещинки, выделяющие гной или сукровицу. Заболевание может появляться при воздействии на кожу различных факторов: микробов, аллергенов, вредных внешних факторов. Причинами могут выступить также и заболевания внутренних органов, в основном, пищеварительной системы.
…
Возникнуть острый мокнущий дерматит может в любом возрасте, но проявления его в разные периоды жизни отличаются. Лечение патологии – комплексное, сочетающее прием системных препаратов и нанесение на пораженные участки кремов или мазей. В некоторых случаях необходимо вмешательство врача-дерматолога, который вскроет все пузыри или их часть, после чего произведет обработку раны.
Причины болезни
Мокнущий дерматит развивается вследствие 2 групп причин — внутренней и внешней. К первой группе относятся заболевания:
- желудка и кишечника;
- печени;
- поджелудочной железы;
- почек.
Все эти недуги приводят к тому, что в организме появляются «неправильные» и даже токсичные вещества, которые в норме не образуются или быстро выводятся. Организм пытается вывести их чрезкожно, и в результате она повреждается.
Внешние причины воспалительного заболевания кожи – это: контакт с химическими веществами (например, на производстве или в быту), попадание и последующее размножение на коже грибковой или бактериальной флоры. Последнее возможно только при условиях повреждения кожного покрова: при микротрещинах, в тех местах, где происходит трение об одежду, ремни или обувь.
В зависимости от основных причин, мокнущий дерматит может быть:
- профессиональным (возникает в результате контакта с вредными веществами на производстве);
- пиококковым, когда его вызвала бактериальная флора;
- дерматомикозом (его причина – грибок);
- бытовым — это мокнущий дерматит, возникающий из-за частого контакта кожи со средствами бытовой химии.
Бывает также мокнущий атопический дерматит. Он возникает у людей, имеющих наследственную предрасположенность: если оба родителя имеют эту патологию, шанс заболеть равен 81%, если болен только один родитель – 56%. Провоцируют возникновение болезни определенные обстоятельства: нарушения работы или центральной, или вегетативной нервной системы, попавшие на кожу аллергены (вещества, вызвавшие неправильную реакцию со стороны иммунной системы), хронические стрессы, употребленные непривычные продукты, поездка в местность с другим климатом.
Также в разделе: Атопический дерматит
Когда контакт с аллергеном произошел у человека, не имеющего наследственных сбоев в системе иммунитета, развивается аллергический мокнущий дерматит. Он не имеет склонности к постоянному повторению, в отличие от своего атопического аналога, разве что человек постоянно контактирует с аллергенами.
Читайте также: Простой и аллергический контактный дерматит
Симптомы
У ребенка и взрослого болезнь будет иметь несколько различающиеся симптомы, поэтому их рассматривают отдельно.
Проявления у детей и подростков
Мокнущий дерматит у грудничков и детей до 3 лет проявляется образованием покраснений, на месте которых вскоре возникают мокнущие язвы, и из них выделяется прозрачная жидкость. Затем эти зоны покрываются корочками. Локализуются воспаленные участки на щеках и за ушами, на локтях и коленях. Очень редко поражение кожи затрагивает туловище.
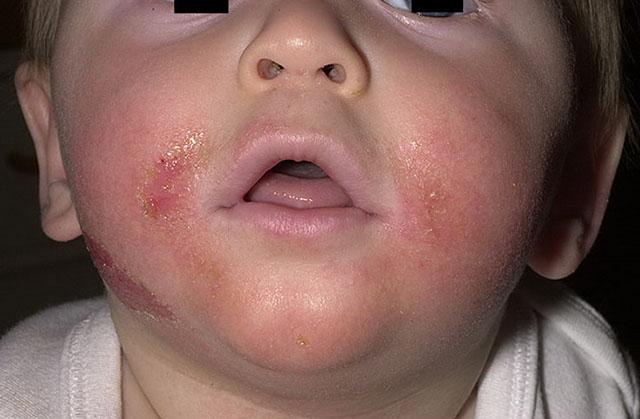
У детей 3-12 лет болезнь характеризуется появлением отека и покраснения в области шеи, тыльной стороны кистей, на локтях и под коленями. На месте покраснений вскоре появляются отдельные более красные участки, пузыри, которые, вскрываясь, образуют блестящие розоватые «островки» — эрозии. Потом области воспаления трескаются и становятся болезненными, из трещин выделяется прозрачная жидкость.
Пораженные участки сильно зудят. Ребенок расчесывает их, в результате заносит сюда инфекцию, и вместо сукровицы из трещин начинает выделяться гной. О заживлении воспаления говорит появление корочек и уменьшение красноты. Там, где были очаги мокнущего дерматита, остаются более темные, чем окружающая кожа, пятна.
У подростков 12-18 лет проявления мокнущего воспаления кожи ненамного отличаются от описанного ранее. Отличие в том, что пораженные участки могут спонтанно исчезнуть, или так же внезапно разрастись.
Проявления у взрослых
Мокнущий дерматит на теле взрослого выглядит как участки покраснения и припухлости, на которых вскоре появляются пузырьки, сменяющиеся затем гладкими и сочащимися эрозиями, трещинами и корочками. Излюбленные места воспалений: естественные складки тела, сгибы суставов, тыльные поверхности кистей и стоп. У взрослых мокнущий дерматит появляется также на лице и шее. Заболевание сопровождается чувством стянутости, зуда и жжения. Человек страдает также и из-за косметического дефекта.
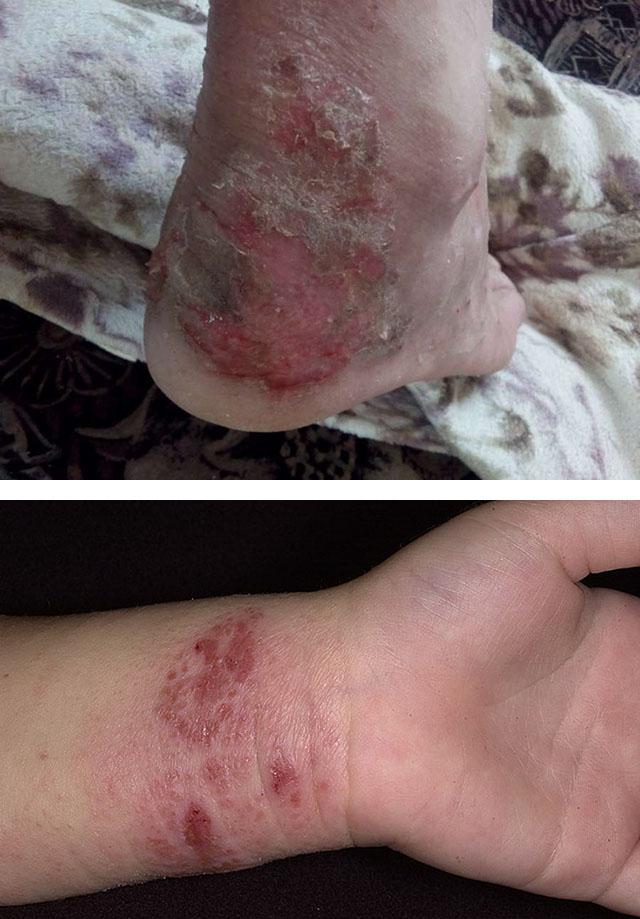
Диагностика
Мокнущий дерматит очень напоминает экзему (хроническое воспаление кожи). Отличается он только тем, что:
- пораженные участки – отечны;
- на них появляются более красные пятна и пузырьки;
- пузырьки могут быть сразу заполнены гноем;
- в воспаленных очагах появляются трещины различной глубины.
Эти различия не всегда видны невооруженным глазом, поэтому, для назначения правильного лечения мокнущего дерматита нужна профессиональная диагностика. Ее проводит врач-дерматолог на основании визуального осмотра и проведения кожных проб пораженных участков.
Лечение
Чтобы знать, как лечить мокнущий дерматит, нужно, во-первых, определить причину этого заболевания и устранить ее. Иначе придется подбирать все более «сильную» мазь, которая только на время уберет симптомы, и через время они возникнут вновь. Так, если причина – в контакте с токсичными химическими веществами, нужно прекратить ими пользоваться, усилить защиту при работе с ними (например, надевать перчатки или использовать респираторы) или даже сменить работу. Если же причина – в аллергии на продукты питания, нужно выяснить, на какие из них, и исключить их.
Во-вторых, лечение мокнущего дерматита как у взрослых, так и у детей требует соблюдения гипоаллергенной диеты. Для разных возрастов и случаев понятие «гипоаллергенности» различно.
Так, если воспаление кожи развилось у грудничка, который находится на грудном вскармливании, кормящей матери придется отказаться от употребления:
- приправ;
- красных овощей, фруктов и ягод;
- морепродуктов;
- копченостей;
- всех продуктов, которые содержат какао;
- бульонов из рыбы, мяса и грибов;
- чеснока и лука;
- чипсов;
- газированных напитков.
Ей придется уменьшить употребление сладостей и хлеба, а из группы молочных продуктов есть только кисломолочные. Соблюдать диету нужно до конца грудного вскармливания, а если и переходить на смесь, то брать только такую, которая имеет пометку «гипоаллергенная».
Если заболел ребенок, которому только был введен прикорм, его на 3-4 недели отменяют, целиком перейдя на смесь или грудное вскармливание. При стихании проявлений мокнущего дерматита для прикорма используют другие продукты.
У детей старше года и взрослых на время лечения из питания убирают все те продукты, которые указаны для кормящей матери. Можно есть каши (особенно рисовую), макароны, картофель, постное отварное мясо и рыбу, зеленые яблоки и груши.
Третьим пунктом лечения мокнущего дерматита является гипоаллергизация среды, окружающей больного. Имеется в виду ежедневное проведение в доме влажной уборки, проветривание несколько раз в день, по возможности – переселение его в комнату, где не будет тяжелых штор и ковров, а книги и игрушки будут или отсутствовать, или храниться в закрытых шкафах.
В четвертых, назначаются системные средства в виде таблеток, капсул или порошков, в тяжелых случаях – в форме уколов:
- антигистаминные препараты;
- сорбенты;
- молочнокислые культуры бактерий;
- средства для поддержания иммунитета;
- ферменты;
- при нагноении – антибиотики;
- в тяжелых случаях, при поражении больших площадей – глюкокортикоидные гормональные препараты.
Также должно применяться минимально возможное (чтобы не вызвать дополнительной аллергизации) количество препаратов для лечения того заболевания, которое вызвало мокнущий дерматит.
Местное лечение
Это обязательный компонент лечения мокнущего дерматита. Его выбор осуществляет врач-дерматолог на основании тех симптомов, которые он видит на коже.
Так, при небольших участках поражения, незначительно выраженных болях и зуде применяются вещества с антигистаминными препаратами, например, Фенистил-гель или Фенистил эмульсия для наружного применения.
Проявления средней тяжести помогают убрать такие крема, как Элидел или Протопик. Первый из них назначается детям с 3 месяцев, второй – с 2 лет, и только в дозировке 0,03%. Эти препараты относятся к группе ингибиторов кальциневрина, и подавляют «нездоровую» реакцию местного иммунитета кожи, при этом не влияя на роговые чешуйки, клетки сосудов кожи и те клетки, которые отвечают за ее обновление (таким образом, атрофии кожных покровов не происходит).
При воспалении средней тяжести, а также для лечения детей от 1 года используются средства на основе цинка (Скин-кап, Цинокап, Судокрем, Деситин).
Если же воспаление склонно к распространению, вызывает сильный зуд и не устраняется указанными выше препаратами, применяются гормональные мази от мокнущего дерматита, содержащие аналоги гормонов коры надпочечников. Их существует большое количество, они различаются по силе воздействия и должны назначаться только врачом. Примеры этих средств: «Фликсотид», «Элоком», «Афлодерм». При выраженном мокнутии их лучше использовать не в виде мазей, а в форме крема или эмульсии.
Если кожа покрывается пузырьками, их вскрывают в стерильных условиях, после чего ранки обрабатываются антисептиками, содержащими анилиновые красители (раствор бриллиантовой зелени, фукорцин). Йод для обработки ран не используется.
Чем лечить заболевание, если ранки выделяют большое количество негнойной жидкости? Для этого применяют подсушивающие примочки: со слабым раствором марганцовки, борной кислотой. Чуть позже, когда воспаленные зоны подсыхают, применяют средства на водорастворимой основе (Левомеколь) и анилиновые красители.
Для выявления грибковой и бактериальной флоры (особенно когда участки мокнущего дерматита локализуются на ногах), из пораженной области берут посев. Если таковая присутствует, назначаются комбинированные (содержащие и антибиотик, и противогрибковое средство, и противовоспалительный компонент) препараты: Пимафукорт, Тридерм. Если в посеве имеются только грибы, прибегают к применению 2 средств – противогрибкового (Кетоконазол, Микосептин, Ифенек) и одного из противовоспалительных: глюкокортикоидного, ингибитора кальциневрина или средства на основе цинка.
Обязательным компонентом любого местного лечения являются средства-эмоленты. Они не будут давать коже пересушиваться, восстановят ее жировой баланс и защитные функции. Их наносят за 15 минут до использования любого другого (особенно гормонального) препарата. Это: Физиогель АИ, Мустела, Топик-крем, Авен и другие.
Методы народной медицины
Может, после консультации с врачом, применяться и лечение народными средствами:
- Примочки с отваром листьев и корней чистотела – на стадии появления пузырьков.
- Обработка воспаленных участков настоем из ромашки – на любой стадии.
- Примочки с корой дуба – при сильном мокнутии.
- Примочки настоем березовых почек – при сильном зуде.
- Натертый сырой картофель, который вкладывается в мешочки из стерильной марли и фиксируется на ночь к сильно мокнущим участкам.
Источник
Дерматит после родов — не беда!
Хочу написать этот пост для тех молодых мам, которые столкнулись с этой напастью и не знают что делать. Вы не одиноки! Эта гадость встречается довольно часто после родов.
И вот моя история:
Все началось через пару дней после возвращения из роддома. Сначала на пальце появилась маленькая точечка, потом несколько, потом ранка. Я не предавала этому никакого значения, так думала, обычная ранка, пройдет. А время шло и ранка не проходила… Со временем руки покрылись пятнами… Самое ужасное было по ночам. Руки чесались ужасно, я не могла уснуть часами.
Во время очередного осмотра дочки в поликлинике, педиатр сказала, что у меня атопический дерматит и посоветовала несколько безопасных для ГВ кремов.
Потратив солидную сумму денег, муж купил мне пару кремов, которые абсолютно не помогли. Только руки были жирные от них и я страдала, что не могу взять ребенка на руки.
Тем временем мокнущие ранки разрослись настолько, что покрывали полностью руки и доходили до локтей… На это страшно было смотреть. Дочке было 2 месяца и я пошла к дерматологу.
Этот визит расстроил меня еще больше. Врач сказала, что у меня экзема в тяжелом состоянии и мне нужно срочно ложится в больницу и капать капельницы. Также она назначила мне кучу лекарств (уколы не совместимые с ГВ, гормональные мази и еще кучу всего). На мое удивление она не назначила никаких анализов. А еще она порекомендовала не мочить руки (как можно меньше мочить, не пользоваться мылом) и не ходить на улицу. А в это время была зима в самом разгаре… Не ходить на улицу… Это означало сидеть круглосуточно в 4-х стенах и не гулять с ребенком…
Я часто плакала ночами, страдала и не могла понять откуда это свалилось на мою голову. А прекращать ГВ у меня даже мыслей не было. Уже не говоря о том, чтобы лежать в больнице далеко от моей малявочки, которой я так нужна в это время… Ко всему этому у меня еще вылез герпес на губах )))
Подумав и взвесив свои нужды и нужды ребенка, я решила ничего не делать. Будь как будет. Буду кормить и держатся до последнего. Я не могла оставить маленького ребенка без своей любви и ласки в таком нежном возрасте. И на улицу я ходила гулять каждый день с коляской. Тут хочу сказать, что надеть перчатки на руки для меня было очень больно и практически невыполнимо, т. к. между всех пальцев у меня были раны. Я одевала хлопковые носки на руки, сверху шерстяные носки, и в так гуляла зимой с ребенком. Мне было плевать на всех вокруг. Прогулки были моим единственным утешением и радостью.
А теперь позитивная часть истории.
Я села на жесткую диету. Кроме диеты первых месяцев кормящей мамы, я исключила из рациона полностью сахар, молочку, хлеб и чай. В качестве питья я пила обычную воду, заваривала семена укропа.
В моменты особой запущенности рук, я делала ванночки из марганцовки и попеременно эфирного масла чайного дерева. 15 минут ванночка и мне становилось легче.
Спустя 3 месяца я увидела результат. Мои руки стали чище. Я видела закономерность между тем что я ела и состоянием рук.
Сейчас уже прошло 9 месяцев с тех пор, как у меня дерматит. Руки практически в идеальном состоянии. Есть еще трещины и сухость кожи, но по сравнению с тем, что было в самом начале это небо и земля.
Добавлю, что у меня никогда ни на что не было аллергии.
О чем эта история? Не стоит падать духом, не стоит паниковать. Все временно. Всегда есть выход из ситуации. Я очень рада, что сохранила свое ГВ. Молодые мамы! Вы не одиноки!
Источник
Мокнущий дерматит относится к группе атопического диатеза. Такую форму болезни у детей врачи считают наиболее тяжелой. Это объясняется клинической картиной и спецификой лечения заболевания.
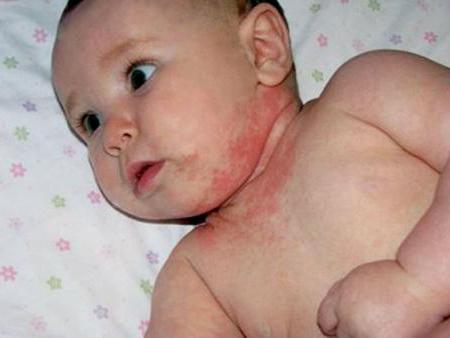
Что такое мокнущий дерматит у детей
Отличительной особенностью данного типа дерматита является тот факт, что очаг воспаления постоянно влажный, появляющиеся трещинки или язвы наполняются гноем, что осложняет процесс течения болезни и ее лечение.
Мокнущий дерматит у детей бывает нескольких типов. Очаги локализации разные для каждой возрастной группы.
По возрасту мокнущий дерматит делится:
- Груднички и дети до 2 лет. Зоны поражения — лицо, локтевые и коленные сгибы, изредка тело.
- Дети от 3 до 12 лет — шея, сгибы конечностей, кисти рук с тыльной стороны.
- Подростки с 13 до 18 лет — лицо, шея, складки естественного характера.
Не стоит путать дерматит этого вида с экземой, которая поражает только поверхность кожи. Мокнущий дерматит (фото см. далее) вызывает отек из-за воспаления кожи в глубоких слоях.

Причины заболевания
Появление мокнущего дерматита у детей может быть вызвано причинами внешнего и внутреннего характера. К ним относятся:
- Проблемы в работе ЖКТ. Болезнь возникает из-за недостаточного расщепления фрагментов пищи. Такой мокнущий дерматит у грудничка встречается чаще всего, что связано с несовершенством развития пищеварительной системы.
- Аллергия на пищевые продукты или химические и медикаментозные средства. Например, мокнущий атопический дерматит встречается чаще у маленьких деток, питающихся материнским молоком.
- Наличие в организме бактериальной инфекции провоцирует появление дерматита с образованием пузырьков с гноем.
- Патологии почек и печени, а также сбои в работе поджелудочной железы встречаются как причина дерматита у детей реже всего.
Детский иммунитет, ослабленный каким-либо заболеванием или прорезыванием зубов, может стать причиной развития мокнущего дерматита.
Симптоматика
Проявление заболевания также связано с возрастными группами детей:
- У грудничков и деток до 3 лет болезнь начинается с появления мокнущих пятен, которые затем подсыхают до корочки. Для этой группы характерны сухость кожи, ее шелушение и сильный зуд. Если образуются пузырьки, то они чаще всего лопаются.
- Дети 3-12 лет болеют дольше, чем малыши, даже несмотря на проводимое лечение. Характеризуется дерматит отеком кожных покровов, шелушением и гиперемией. Могут появляться очень болезненные трещинки на месте поражения. После выздоровления нередко на коже остаются темные пятнышки, которые через несколько месяцев проходят без следа.
- Подростки 13-18 лет. Болезнь может внезапно начаться и также неожиданно закончиться. В стадии обострения поражаются большие участки тела.
При наличии одного или нескольких симптомов лучше обратиться к врачу за постановкой точного диагноза, особенно это касается грудных детей.

Диагностика
На начальном этапе заболевания диагностика очень важна. Необходимо сразу же показать ребенка педиатру, который посоветует какие-либо меры по облегчению симптоматики дерматита и направит на прием к аллергологу.
Врач-аллерголог назначит необходимые анализы для уточнения причины дерматита. Чаще всего это анализ крови на определение уровня эозинофилов и присутствия IgE. Эти два показателя являются основными для установления аллергического происхождения дерматита.
После этого ребенка должен осмотреть детский дерматолог и взять соскобы с ранок на предмет микотического поражения.
Когда результаты всех анализов будут известны, педиатр определит тип болезни и назначит соответствующее лечение.
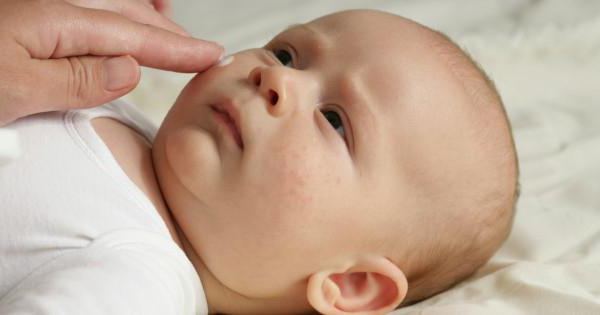
Терапевтические методы лечения
Мокнущий дерматит, лечение которого нужно начинать незамедлительно, требует проведения целого комплекса терапевтических процедур. К ним относятся:
- изоляция аллергена от ребенка;
- тщательная гигиена пораженных участков кожи;
- контроль окружающей среды;
- смазывание очагов поражения противовоспалительными мазями;
- диета.
Если врачом установлено, что заболевание наступило из-за наличия какого-либо аллергена в доме, где находится ребенок, необходимо эту причину устранить. Такими возбудителями могут быть стиральный порошок, пыль, различные химические средства, воздействующие на кожу ребенка.
Обязательным условием является соблюдение диеты. В случае если поставлен диагноз «мокнущий дерматит» у грудничка, лечение должно начинаться с диеты кормящей мамы или пересмотра схемы прикорма.
Дети постарше не должны принимать в пищу красные и желтые продукты или конкретно установленный аллерген.
Очаги дерматита необходимо промывать физраствором и прикладывать слабый раствор марганца. Также по назначению врача нужно использовать наружные противовоспалительные и антибактериальные мази, кремы или спреи. Это может быть «Бепантен», «Солкосерил».
Если возникла вторичная инфекция, следует применять комбинированные и антибактериальные препараты — «Тридерм», «Пимафукорт».
При лечении мокнущего дерматита нужно поддерживать комфортную для ребенка температуру воздуха, проветривать помещение и не допускать пересыхание слизистой. Эти меры помогут предотвратить возникновение иных заболеваний на фоне ослабленного дерматитом иммунитета.
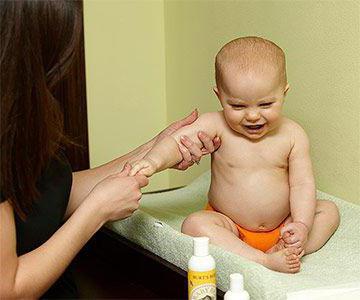
Медикаментозное лечение
Если комплексные методы терапии не принесли желаемого результата, врачом назначается применение лекарств перорально.
К таким препаратам относятся медикаменты следующих групп:
- антигистаминные;
- пробиотики;
- седативные;
- глюкокортикостероиды;
- системные энзимы;
- иммуномодуляторы.
В первую очередь назначают антигистаминные препараты, которые снимут кожный зуд («Кларитин», «Лоратадин»).
Детям такие проблемы на коже доставляют огромный дискомфорт. Они начинают капризничать и плохо спать. В таких случаях прием легких успокоительных средств (валериана, пустырник) вполне оправдан. Важно точно соблюдать дозировку.
Восстановить микрофлору желудка и кишечника после приема медикаментов помогут пробиотики («Декстрин», «Лактулоза»).
Если степень поражения кожных покровов большая, врач назначит гормональные мази — глюкокортикостероиды. К ним относятся «Гидрокортизон», «Преднизолон».
Иммуномодуляторы поддержат ослабленные силы организма ребенка и помогут бороться с болезнью естественным путем.
В некоторых случаях на месте появления маленьких папул может образоваться большой пузырь. Врачи рекомендуют провести его вскрытие, но делать это необходимо только в больничных условиях, где соблюдены все правила стерильности.

Другие средства
Мокнущий дерматит поддается лечению и средствами народной медицины. Только они обязательно должны быть в комплексе с медикаментами и с разрешения лечащего врача.
Деткам до года из этого комплекса разрешено только использование отвара череды. Ребятам от года рекомендован компресс из тертого картофеля. Только кашицу надо предварительно завернуть в чистую марлю.
После 5 лет можно использовать примочки из отвара ромашки или чистотела.
Хороший эффект дают и физиопроцедуры. К ним относятся:
- электрофорез;
- магнитотерапия;
- лечебные ванны;
- лазерная и грязевая терапии.
Применение всех этих методов позволит избавиться от болезни в короткие сроки и без особых последствий.
Профилактика болезни
Меры по предотвращению мокнущего дерматита у детей направлены на выполнение комплекса правил:
- соблюдение личной гигиены ребенка ежедневно;
- контроль питания мамы и ребенка, если он уже не на грудном вскармливании;
- недопущение контакта с раздражителем при уже имеющейся аллергии;
- лечение заболеваний ЖКТ, печени и поджелудочной железы;
- своевременное обращение к врачу.

Выполнение этих несложных рекомендаций поможет избежать детям и их родителям такого неприятного заболевания, как мокнущий дерматит. Даже если болезнь находится в начальной стадии, нужно стараться выполнять профилактические меры. Это позволит избежать осложнений, и ребенок будет мучиться от зуда гораздо меньше.
Источник
