Метатипический рак кожи лица
Среди раковых заболеваний встречается такая разновидность, как рак кожи. Патология негативно сказывается на внешнем виде и при этом смертельно опасна. При отсутствии лечения пациенты с таким заболеванием часто умирают. Для оказания качественной медицинской помощи необходимо знать разновидности болезни. Одной из них является метатипический рак.
Что такое
Метатипическим раком называют редкую разновидность рака кожи. Обычно встречаются базально-клеточный и плоскоклеточный виды. Они тоже существуют в нескольких формах.
Их различие заключается в типе клеток, которые перерождаются опухоль. Базально-клеточный рак кожи менее опасен, поскольку он медленно прогрессирует и редко сопровождается метастатическими процессами. При плоскоклеточном типе болезни риски значительно выше.
Метатипическая разновидность является промежуточной. Патологический процесс имеет сходство с обеими названными формами. При проведении гистологического исследования обнаруживаются клетки двух типов. Существует предположение, что процесс формирования неоплазий затрагивает обе ткани.
По теме
Такая патология более опасна, чем базально-клеточная, хотя по клиническим признакам имеет сходство с ней. Но проявляемая симптоматика отличается повышенной интенсивностью.
Кроме этого, присутствует воспалительный процесс. Метастазы могут начать формироваться на раннем этапе ее развития, причём поражают лимфатическую систему.
В сравнении с плоскоклеточным, метатипический рак кожи рассматривают как более легкую степень патологии. Но несмотря на это, при таком диагнозе необходимо срочное лечение.
Стадии
Выбор тактики лечения заболевания зависит от того, на какой стадии развития оно находится.
Предраковое состояние
Эту стадию называют нулевой. Во время неё у пациента отсутствуют выраженные симптомы, а новообразования только начинают формироваться. Поврежденные клетки находятся в поверхностном слое кожи, не проникая во внутренние структуры.
Первая стадия
Она характеризуется наличием небольшой опухоли, размеры которой меньше 2 см. Дополнительные патологические симптомы проявляются слабо либо отсутствуют.
Вторая стадия
В этот период опухоль разрастается. Ее размеры превышают 2 см. Также начинает проявляться сопутствующая симптоматика.
Третья стадия
Патологический процесс начинает проникать вглубь кожных структур, в мышцы, хрящи и кости. На этом этапе нередко начинается метастазирование.
Четвертая стадия
Она является наиболее тяжелой. Для неё присуще наличие опухоли больших размеров, которая затрагивает не только кожу, но и внутренние структуры. В это время образуется множество метастаз в разных органах. Активно проявляются сопутствующие симптомы.
Симптомы
Диагностировать патологию может только специалист. Но для этого пациент должен обратиться к врачу, что возможно лишь при знании симптомов.
Основными из них являются:
- Образование пятна на теле. Оно может иметь размытые контуры, а также серый или желтоватый цвет. Иногда вместо пятна образуется узелок.
- Неприятные ощущения в повреждённой зоне. По мере роста новообразования возникает покалывание, зуд и жжение.
- Появление кровоточащих язв на поверхности неоплазии. Эти язвы зарубцовываются, а взамен формируются новые. При этом наблюдается разрастание новообразования, поскольку происходит повреждение ближайших участков.
- Наличие уплотнения. Его можно почувствовать при прикосновении к поврежденной зоне.
Перечисленные симптомы проявляются не сразу. На начальных этапах болезни они отсутствуют, что затрудняет своевременную диагностику. Поэтому любые дискомфортные ощущения являются поводом для обращения к специалисту.
Причины
Выяснить точные причины возникновения патологического процесса пока не удалось. Предполагают, что перерождение клеток происходит при воздействии внешних неблагоприятных факторов на организм, склонный к онкологическим заболеваниям.
К таким факторам относят:
- вредные привычки;
- неблагоприятную экологическую ситуацию;
- занятость на вредном производстве;
- бесконтрольный прием лекарственных препаратов;
- частое посещение солярия или длительное нахождение под прямыми солнечными лучами.
Действие этих факторов усугубляется за счёт слабой иммунной системы, гормональных и эндокринных нарушений, генетической предрасположенности к раку, хронических заболеваний и прочих особенностей.
Диагностика
Выявить методическую разновидность рака кожи можно только в медицинском учреждении. Для этого врач должен собрать анамнез, учесть проявляющиеся симптомы и провести диагностические процедуры.
Самой точной из них является биопсия, после которой проводят гистологическое исследование. Оно позволяет выявить злокачественные клетки и присущую им атипию.
Лечение
Тактика лечения болезни зависит от индивидуальных особенностей организма, симптоматики и стадии развития.
Хирургическое вмешательство
Это радикальный метод лечения, который является наиболее эффективным. В ходе него происходит удаление патологической ткани.
Перед проведением операции изучается клиническая картина и выявляются противопоказания. Также нужно учесть расположение опухоли.
Иногда после операционного вмешательства необходимо проведение кожной пластики, чтобы устранить дефекты. Если повреждены лимфатические узлы, или тоже удаляют хирургическим путем.
Лучевая терапия
Она может использоваться как отдельный способ лечения, так и в комплексе с хирургическим воздействием. Метод подразумевает облучение поврежденной зоны ультрафиолетовыми лучами.
На начальном этапе развития рака лучевое воздействие показывать высокие результаты. Если случай запущенный, такую терапию используют для закрепления результатов оперативного вмешательства.
Дополнительные методы лечения
Их применяют при наличии новообразований небольших размеров. Также они используются при противопоказаниях к лучевой терапии и хирургическому лечению.
Эффективность их невысока, но на начальном этапе такого воздействия бывает достаточно. К дополнительным методам относится криодеструкция (замораживание патологических тканей с помощью жидкого азота), фотодинамическая терапия, химиотерапия. Выбор методов осуществляется в индивидуальном порядке.
Осложнения
Основным осложнением метатипическиого рака кожи является его дальнейшее прогрессирование и формированием метастазов. Они могут образовываться в разных органах, препятствуя их нормальному функционированию. Это сказывается на общем самочувствии.
При повреждениях неоплазий возможно занесение инфекции и развития воспалительного процесса, что вызывает усиленный рост опухоли. Также метатипический рак опасен кровотечениями. При отсутствии терапии эта болезнь ведет к смерти.
Прогноз
Прогнозировать исход этого заболевания даже при качественной терапии трудно. Прогноз зависит от стадии болезни и выносливости организма.
Если новообразование было выявлено на начальном этапе развития, после чего последовало необходимое лечение, есть возможность полного выздоровления. На запущенных стадиях такая вероятность тоже существует, но зачастую пациенты умирают.
Гарантировать отсутствие рецидивов тоже нельзя. При наличии травмирующих воздействий патологический процесс может возобновиться, поэтому больные должны периодически проходить обследование.
Профилактика
Пока не существует мер, позволяющих исключить риск развития метатипического рака. Эта болезнь и механизмы возникновения полностью не изучены.
По теме
Снизить риск позволяет защита кожи от чрезмерного воздействия солнечных лучей с помощью солнцезащитных средств и избегание УФ-облучения.
Также стоит заботиться о состоянии организма в целом: лечить хронические и острые заболевания, следить за правильностью рациона питания, отказаться от вредных привычек. Предупредить повторное развитие рака позволяет выполнение рекомендаций врача и периодические обследования.
Метатипический рак кожи — редкая разновидность онкологического заболевания. При своевременном обнаружении и качественном лечении ее можно побороть.
Но если не устранить травмирующий фактор, патологический процесс может возобновиться. Поэтому очень важно соблюдать профилактические меры и не игнорировать плановые осмотры у врача.
Источник
Диагностика и лечение метатипического рака кожи.Метатипический рак кожи отличается большей агрессивностью, чем базалиомы, но меньшей, чем плоскоклеточный рак: МТР метастазирует в 8%, базалиомы — в 0,1% случаев. Метатипическая структура сохраняется и в метастазах опухоли. Метастазирование метатипического рака кожи отмечено после неудачного хирургического лечения. Метатипический рак кожи метастазирует обычно в регионарные лимфатические узлы, однако возможно и гематогенное метастазирование, а также распространение вдоль периневральных пространств или per continuitatum на соседние органы с инвазией сосудов и периневральных пространств. Возможные локализации метастазов — легкие, кости, печень, кожа. Описаны случаи метастазов в мозг с развитием менингита и лептоменингита. Высказывается предположение, что редкие случаи метастазов при базалиомах образуются исключительно за счет метатипического рака кожи, что подтверждают данные E.R. Farmer, S.P. Halwig, которые из 17 метастазирую-ших базалиом выявили 15 базосквамозных (то есть метатипический рак кожи). Однако значительно чаще, чем метастазирование, отмечается рецидивирование метатипического рака кожи. По данным D. Borel, рецидивы метатипического рака кожи наблюдались в 45,7%, а базальноклеточного рака — в 24,2% случаев. Таким образом, метатипический рак кожи приближается по своим агрессивным свойствам к плоскоклеточному раку.
Диагностика метатипического рака кожи основана на клинических, гистологических и иммуноморфологических данных. Биопсию следует выполнять из краевой зоны опухоли. Для детального изучения ее структуры целесообразны ступенчатые срезы ткани. Диагностическая ценность цитологического исследования мазков-отпечатков низкая, лишь в 25% случаев по цитологической картине можно заподозрить метатипический рак кожи, признаком этой опухоли может служить преобладание в препарате атипичных клеток. Наиболее часто цитологическая картина метатипического рака кожи трактуется в рамках язвенной базалиомы, от которой она отличается лишь большей степенью выраженности атипии клеток. Специально разработанный для метатипического рака кожи способ лечения включает использование проспидина (0,05-0,1 г ежедневно внутримышечно, на курс 3,0-3,5 г) в комбинации с близкофокусной рентгенотерапией в дозе 500 Рентген с ритмом облучения 5 фракций в неделю. Применяют также хирургическое лечение метатипического рака кожи, цитостатики и другие методы, используемые для лечения базалиом. В 1 случае метатипического рака кожи проводилась фотодинамическая терапия. — Также рекомендуем «Болезнь педжета. Маммарная болезнь Педжета.» Оглавление темы «Виды базальноклеточного рака. Метатипический рак кожи.»: |
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Метатипический рак кожи (син.: базосквамозный рак, смешанный рак, промежуточная карцинома) может развиваться на неизмененной коже, но часто возникает на фоне предсуществующей базалиомы, особенно после рентгенотерапии. Клинические проявления метатипического рака в большинстве случаев не отличаются от клинической картины базалиомы и обычно соответствуют ее опухолевой и изъязвленной формам. Метатипический рак наблюдается чаще в пожилом возрасте у лиц мужского пола. Как и базалиома, метатипический рак чаше наблюдается на лице, однако может быть и в других местах, где базально-клеточный рак не встречается (например, кожа конечностей).
[1], [2], [3], [4], [5], [6], [7], [8], [9]
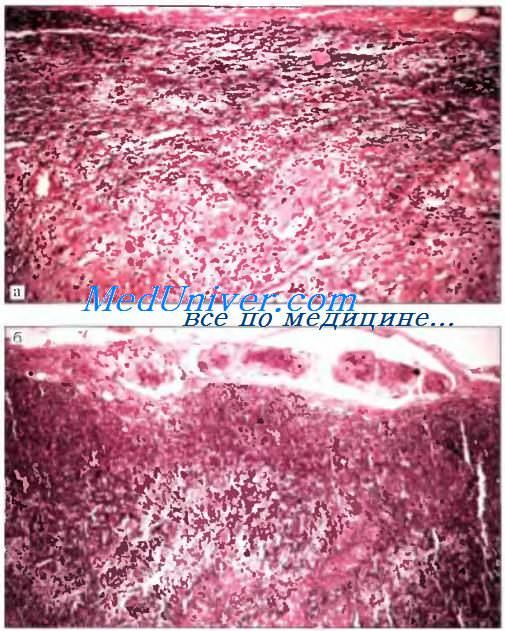
Патоморфология метатипического рака кожи
Часто имеет много общего с таковой при базалиоме. Почти всегда, как и в базалиоме, выявляется связь опухолевых элементов с эпидермисом. Среди гистологических форм метатипического рака преобладает солидный тип опухоли с наличием морфеаподобных структур или участков с аденоидной дифференцировкой, однако морфеаподобные и аденоидные варианты опухоли могут наблюдаться и отдельно. На этом основании И.А. Казанцева и соавт. (1983) выделили солидный, морфеаподобный и смешанный гистологические варианты. Во всех указанных разновидностях опухоль состоит из клеток, напоминающих базалоидные, но несколько больших размеров и с более выраженным ободком эозинофильной цитоплазмы. Характерное «палисадообразное» расположение клеток по периферии опухолевых комплексов, как это наблюдается при базалиоме, сохранено лишь местами или отсутствует полностью. На этом основании метатипический рак можно выявить в тех случаях, когда он возникает на фоне предсуществующей базалиомы, что наблюдается довольно часто.
На фоне солидного, аденоидного и морфеаподобных типов, как правило, встречаются кератотические очаги, напоминающие «жемчужины» при плоскоклеточном раке. Обилие гистологических вариантов, их сходство с базалиомой затрудняют диагностику. Для более точной диагностики в последнее время пользуются методами оценки митотического режима опухоли. И.А. Казанцева и соавт. (1983), изучая митотический режим метатипического рака и базалиом, показали, что митотическая активность при метатипическом раке в 2 раза выше, чем в базалиоме.
Характерным признаком метатипического рака во всех наблюдениях было появление свойственных всем злокачественным опухолям многополюсных и моноцентрических митозов, мостов в ана- и телофазе, трехгрупповых метафаз, которые в базалиомах отсутствуют.
Какие анализы необходимы?
Источник
Рак кожи — это группа опухолей с локализацией на коже, в которую входят базальноклеточный, плоскоклеточный и метатипический виды. Среди всех злокачественных заболеваний кожи чаще встречаются базалиома и меланома.
Причины рака кожи
Можно выделить несколько главных причин возникновения рака кожи:
- Длительное воздействие ультрафиолетового излучения на незащищенную кожу. Это может быть интенсивный загар или частое посещение солярия. Под действием УФ-лучей происходит повреждение ДНК клеток. При этом возникают мутации, которые активируют онкогены и «выключают» гены, подавляющие опухоли. Например, при плоскоклеточном раке зачастую подавлена активность гена-супрессора TP53, который вызывает гибель клеток с поврежденной ДНК. При базальноклеточном раке нередко имеется мутация в гене PTCH1, который контролирует размножение клеток.
- Воздействие ионизирующего излучения. Это может быть работа, связанная с рентгенологическим излучением, с открытыми источниками излучения. Также повышает риск развития рака кожи наличие лучевой терапии в анамнезе.
- Иммунодефицитные состояния, как врожденные, так и приобретенные (ВИЧ, трансплантация органов, необходимость приема цитостатической терапии и др).
- Хроническая травматизация кожи, например, натирание обувью или одеждой.
- Контакт с химическими канцерогенами — сажа, угольная пыль, парафин, деготь, бытовая химия и др.
- Инфицирование вирусом папилломы человека высокого онкогенного риска.
- Наличие предраковых кожных заболеваний — лейкоплакия, кожный рог, пигментная ксеродерма и др.
Базалиома
 Базальноклеточный рак кожи отличается довольно редким метастазированием и с первого взгляда кажется не таким опасным заболеванием, но это далеко не так. Без грамотной терапии она может привести к тяжелому поражению кожного покрова. При самом худшем прогнозе последствием базалиомы является разрушение подлежащих хрящевой и костной тканей.
Базальноклеточный рак кожи отличается довольно редким метастазированием и с первого взгляда кажется не таким опасным заболеванием, но это далеко не так. Без грамотной терапии она может привести к тяжелому поражению кожного покрова. При самом худшем прогнозе последствием базалиомы является разрушение подлежащих хрящевой и костной тканей.
В чем причина возникновения базалиомы?
Чаще всего базалиому провоцирует длительное ультрафиолетовое излучение, поэтому чаще всего она возникает на открытых участках кожи. Кроме того, развитию базалиомы способствуют химические канцерогены, ионизирующее излучение, иммуносупрессия, воздействие ретровирусов, а также генетическая предрасположенность.
Базалиома встречается и у мужчин, и у женщин примерно в равном соотношении. Ей особенно подвержены люди старше 50 лет. В группу риска автоматически попадает большинство пациентов-блондинов со светлой кожей и голубыми глазами. Согласно многочисленным исследованиям базалиома чаще встречается в южных регионах у светлокожих и голубоглазых жителей.
Лечение базалиомы должно быть начато как можно скорее, так как в запущенных случаях заболевание сложнее поддается терапии.
Выбор метода лечения базально-клеточного рака зависит от клинической формы, размера и локализации опухоли, возраста пациента, а также сопутствующих заболеваний. К современным способам лечения базалиомы относят:
- лучевую терапию;
- фотодинамическую терапию;
- криовоздействие;
- лазерную терапию;
- терапию радиоволнами;
- медикаментозное лечение.
Все они направлены на деструкцию патологического очага. Однако наиболее радикальным методом лечения базальноклеточного рака кожи остается хирургическое иссечение.
Можно ли предотвратить развитие базалиомы?
Лучший способ снизить риск возникновения базальноклеточного рака — избегать воздействия солнечных лучей, строго соблюдать меры личной гигиены при работе с веществами, в состав которых входят канцерогены. Людям, находящимся в группе риска, необходимо обязательно проводить регулярные самоосмотры: длительно существующие покраснения на коже и незаживающие ранки могут стать тревожным знаком. В связи с чем при появлении подобных очагов необходимо обратиться к онкологу.
Плоскоклеточный рак кожи
Плоскоклеточный рак кожи — наиболее злокачественная эпителиальная опухоль. На долю плоскоклеточного рака кожи приходится около 20% от всех злокачественных новообразований кожи.
Почти в каждом случае плоскоклеточный рак развивается на фоне измененной кожи (предраковые заболевания кожи, псориаз, трофические язвы, рубцы и тп). Чаще развивается после 50 лет (за исключением случаев заболевания у лиц в состоянии иммуносупрессии, тут развитие может наблюдаться гораздо раньше). В развитии плоскоклеточного рака кожи важную роль играет избыточная инсоляция — чем больше общая сумма пребывания на солнце в течение всей жизни, тем выше вероятность развития рака кожи. Другими факторами внешней среды являются ионизирующее излучение, ВПЧ-16 и 18 типа, химические канцерогены.
Диагностика плоскоклеточного рака кожи
Диагноз плоскоклеточного рака кожи устанавливается на основании клинических и лабораторных данных с обязательным проведением морфологического исследования (цитологического и гистологического). Гистологическая диагностика имеет свои сложности на ранних этапах развития плоскоклеточного рака и в случае недифференцированного варианта. Приходится проводить дифференциальную диагностику с различными заболеваниями. Но гистологическое исследование имеет решающее значение при постановке диагноза «плоскоклеточный рак кожи».
Лечение плоскоклеточного рака кожи
Выбор метода лечения зависит от стадии заболевания (наличия/отсутствия метастазов), локализации, степени распространенности первичного процесса, возраста пациента и его общего состояния (наличия/отсутствия сопутствующих заболеваний). Как правило, для плоскоклеточного рака кожи используют следующие методы лечения:
Хирургический — основан на иссечении первичной опухоли в пределах здоровых тканей, отступив на 1 см от края опухоли с последующей пластикой или без нее. При метастазах в регионарные лимфатические узлы проводится операция по удалению пораженного коллектора (лимфодиссекция соответствующего лимфатического коллектора).
Лучевая терапия — наиболее часто используется при лечении пациентов пожилого возраста, а также при большой распространенности первичного очага (особенно в области волосистой части головы или лица), когда невозможно выполнить адекватное хирургическое лечение с пластикой дефекта. Возможно сочетать криотерапию с лучевой терапией. Обычно на первом этапе пациенту проводят «замораживание» с помощью жидкого азота (криотерапия), затем пациент направляется на процедуру лучевой терапии.
Лекарственное лечение — как правило, для плоскоклеточного рака кожи используется в случаях, крупных неоперабельных опухолей, метастатических опухолей, когда другие методы лечения не возможны. В качестве препаратов выбора могут быть: препараты платины (цисплатин, карбоплатин), таксаны (паклитаксел, доцетаксел), блеомицин, метотрексат, фторурацил.
Профилактика плоскоклеточного рака кожи заключается в своевременном выявлении и лечении предраковых заболеваний кожи.
Метатипический рак кожи
Метатипический рак кожи — злокачественное эпителиальное новообразование, которое занимает промежуточное положение между базальноклеточным и плоскоклеточным раком кожи. Метатипический рак кожи отличается большей агрессивностью, чем базалиома, но меньшей чем плоскоклеточный рак.
Стадии рака кожи
Выделяют пять основных стадий немеланомного рака кожи:
- Стадия 0 — «рак на месте». На этой начальной стадии рак кожи головы, лица, шеи и других областей тела находится в пределах верхнего слоя кожи — эпидермиса.
- Стадия I — опухоль диаметром не более 2 см, имеет один признак высокого риска.
- Стадия II — опухоль диаметром более 2 см или имеющая 2 признака высокого риска.
- Стадия III — раковые клетки распространились в челюсть, глазницу, кости черепа, в лимфатический узел (при этом его диаметр не превышает 3 см).
- Стадия IV — раковые клетки распространились в кости черепа, позвоночник, ребра, лимфатические узлы, либо обнаружены отдаленные метастазы.
Симптомы рака кожи
Как проявляется и как быстро развивается рак кожи будет зависеть от гистологического вида опухоли.
Чаще всего встречается базальноклеточный рак. Он развивается крайне медленно и очень редко дает метастазы, поэтому его еще называют полузлокачественной опухолью. Он может быть представлен узловато-язвенной, поверхностной и морфеаподобной формой.
Начальная стадия базальноклеточного рака выглядит как узел, возвышающийся над поверхностью кожи. Со временем на его поверхности образуется язвочка, покрытая корками. Если ее удалить, обнаруживается дно язвы, покрытое бугорками красно-коричневого цвета.
Поверхностная форма базалиомы сначала имеет вид пятна или бляшки, которая может напоминать псориаз. Затем по ее краям начинают образовываться мелкие восковидные узелки.
Первыми признаками плоскоклеточного рака кожи является папула или уплотнение, покрытое коркой. Оно очень быстро начинает изъязвляться и увеличиваться в размерах. Плоскоклеточный рак может быть двух видов:
- Экзофитный — опухоль выглядит как большой узел или грибовидное образование, располагающееся на широком основании. Она покрыта корками и легко начинает кровоточить при механическом воздействии.
- Инфильтрирующий — опухоль имеет вид язвы, с кратерообразными краями. Язва быстро разрастается и прорастает в ткани.
Диагностика рака кожи
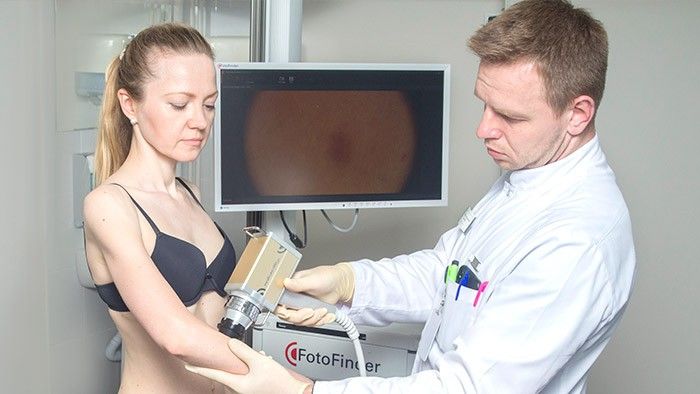
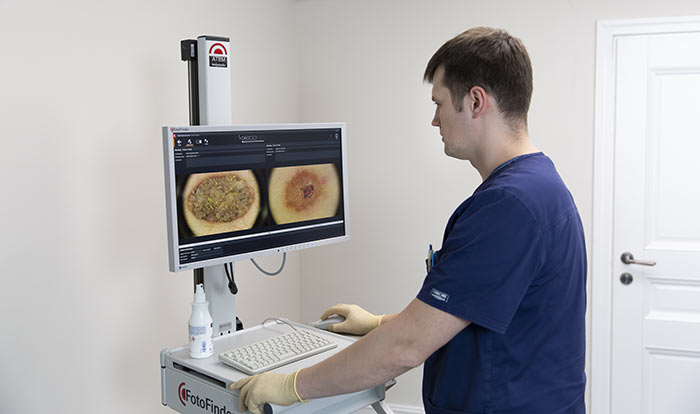
Во время первичного приема врач-дерматоонколог расспрашивает пациента о жалобах, о том, когда появилось новообразование кожи, как его внешний вид менялся со временем.
Затем проводится внешний осмотр кожи. Врач использует специальный прибор — дерматоскоп — чтобы осмотреть кожу под увеличением, это помогает выявить изменения, незаметные для невооруженного глаза. В Европейской онкологической клинике применяется еще более совершенное оборудование — ФотоФайндер. С помощью него можно составить «карту родинок», обнаружить рак кожи, родинки, подвергшиеся злокачественной трансформации, и другие патологические изменения, отследить их в динамике.

Если по результатам осмотра есть подозрение на рак, проводят биопсию. Врач назначает операцию, во время которой полностью иссекает новообразование и отправляет его в лабораторию для цитологического, гистологического исследования.
Если есть подозрение на то, что могут быть поражены лимфатические узлы, их тоже исследуют. Может быть проведена биопсия сторожевого лимфоузла. Во время этой процедуры врач удаляет ближайший к опухоли лимфатический узел и отправляет его в лабораторию. Если в нем обнаружены раковые клетки, это говорит о том, что они, вероятно, успели распространиться и в другие регионарные лимфоузлы.
Для поиска отдаленных метастазов применят компьютерную томографию, МРТ, ПЭТ-сканирование.
Профилактика рака кожи
Защититься на 100% от рака кожи невозможно. Но существуют меры, которые помогут существенно снизить риски:
- Если вам приходится бывать на улице в солнечную погоду, старайтесь находиться в тени.
- Надевайте одежду с длинными рукавами и штанинами.
- Используйте солнцезащитные кремы.
- Выходя на улицу, надевайте шляпу, желательно с широкими полями для защиты кожи лица.
- Носите солнцезащитные очки.
- Откажитесь от курения и других вредных привычек.
- Не посещайте солярии.
- Регулярно проводите самоосмотр кожи — самостоятельно с помощью зеркала, или попросите кого-то из близких осмотреть ваше тело. Заметив любые подозрительные изменения, лучше сразу обратиться к врачу.
Источник
