Красная кожа ног при беременности
При беременности часто бывает варикоз и аллергия, из-за чего ноги покрываются красными пятнами и характерной сыпью в виде точек. Причины, конечно же, могут быть самыми различными. На некоторых влияют погодные условия, на других – рацион. При встрече организма с факторами-провокаторами и появляется аллергическая сыпь. Ноги подвержены аллергии больше всего.
Причины появления
 Во время вынашивания малыша всё внутри женщины меняется, особенно гормональный фон.
Во время вынашивания малыша всё внутри женщины меняется, особенно гормональный фон.
Организм становится нестабильным и воспринимает все окружающие его вещества как потенциальную опасность, из-за чего выделяется гистамин, провоцирующий сыпь на теле и другие симптомы.
Особенно сильно аллергия будет проявляться, если есть какие-либо проблемы с плодом или осложнения беременности, поскольку в этих случаях в организме происходит больше всего изменений.
Аллергическую реакцию могут вызвать:
- рацион;
- лекарства;
- пыль, оседающая на мебели;
- растения и их пыльца;
- пух;
- бытовая химия;
- косметика;
- частицы, которые включены в эпидермис и слюну животных.
Иногда причиной могут стать инфекционные заболевания или болезни внутренних органов. В данном случае вам обязательно нужно обратиться к специалисту.
Возможные болезни:
- корь;
- оспа;
- краснуха.
Симптомы
Первая аллергия может проявиться по разному – через время после столкновения с раздражителем или сразу в момент столкновения с ним.
Виды высыпаний могут немного отличаться друг от друга:
- Точки, похожие на волдыри после соприкосновения с крапивой.
- Красные пятна, которые шелушатся.
- Пятна, которые похожи на мокнущую экзему.
Но все эти виды объединяются общими симптомами:
- зудом (может быть как терпимым, так и сильным);
- раздражением;
- шелушением (в некоторых случаях появляется сразу, в других — позже).
Диагностика

При возникновении аллергической реакции на коже во время вынашивания ребенка женщине необходимо показаться врачу, чтобы в дальнейшем не было никаких осложнений и последствий.
Этапы диагностики:
- врач проводит опрос (спрашивает о рационе женщины, о том времени, когда появилось раздражение и т.д.);
- врач осматривает пациентку;
- назначаются дополнительные анализы, зачастую анализ крови, который покажет количество иммуноглобулина класса Е.
Возможные осложнения
Беременные, у которых появляется аллергическая реакция, начинают беспокоиться о жизни своего младенца. Однако не стоит волноваться. На плод покраснения абсолютно никак не повлияют, а вот на саму женщину — запросто.
Если не выявить причину появления красных пятен на ногах при беременности и не начать лечение, зуд и высыпания перейдут в хроническую форму. Но это всего лишь половина проблемы. Женщину могут мучить и другие осложнения – отек гортани, резкое падение артериального давления.
Дальнейшее ухудшение в состоянии беременной может привести и к летальному исходу. Поэтому женщине нужно в первую очередь волноваться о своей жизни.
Важно! Если все симптомы начнут переходить в хронические, то их уже вряд ли получится вылечить.
Лечение кожи
Есть два варианта лечения – самостоятельное и по рекомендациям врача. Самостоятельным лечением заниматься не рекомендуется, поскольку этим вы можете только навредить своему организму и плоду. Поэтому стоит незамедлительно обратиться к специалисту.

Однако если вы знаете, что ваша аллергия основана на каком-то определённом продукте, то обязательно исключите его из своего рациона.
Важно! Если красные точки и пятна так и не прошли, то вам всё-таки стоит сходить в больницу.
Мази, которыми можно пользоваться без предварительной консультации:
- Гидрокортизон;
- Бепантен;
- Д-Пантенол;
- Ланолиновая.
В домашних условиях вы можете воспользоваться маслом чайного дерева, детской присыпкой, кокосовым или оливковым маслом, соком алоэ вера.
Если же ваши пятна очень чешутся, то вам могут помочь теплые компрессы, которые выполняются и в домашних условиях. Компрессы смягчают кожу, убирают боль и зуд.
Способ применения:
- налейте тёплую воду в небольшой пакет;
- оберните этот пакет полотенцем;
- положите конструкцию на участок с покраснениями;
- сидите в таком положении около 10 минут (в зависимости от конкретной ситуации).
После проверки вашего состоянии и сдачи необходимых анализов доктор установит причину вашей аллергической реакции и назначит решение. Скорее всего, это будут лекарства (гели, мази и кремы), которые не будут оказывать на организм никакого влияния, но помогут в борьбе с сыпью.

Также вам, скорее всего, дадут некоторые рекомендации, например, об исключении аллергена из своего рациона, поскольку постоянный контакт с раздражителем будет ухудшать состояние и вызовет повторную аллергическую реакцию.
Внимание! Аллергия никогда не вылечивается окончательно, поэтому следует избегать любых возможных причин её возникновения.
При выборе лечение нельзя забывать о сроке беременности. Если речь идет о первом триместре, то ни в коем случае нельзя принимать антигистаминные препараты. Если второй, то их можно пить лишь в крайних случаях (обязательно проконсультируйтесь с врачом!).
Антигистаминные препараты, которые могут помочь:
- Зиртек;
- Авил;
- Кларитин;
- Телфаст.
Чтобы не чесалось
Если у вас прошла аллергия на ногах, то вам следует производить профилактику, чтобы болезнь не появилась в дальнейшем.
Советы, которые дают специалисты:
-
 не употребляйте много цитрусов и других продуктов, которые содержат витамин С;
не употребляйте много цитрусов и других продуктов, которые содержат витамин С; - не употребляйте много сладкого;
- регулярно производите уборку в жилом помещении;
- пользуйтесь антисептиком, чтобы дезинфицировать руки;
- придерживайтесь ЗОЖ (здорового образа жизни);
- будьте осторожны при использовании бытовой химии.
Выводы
Не стоит бояться аллергии при беременности, ведь это совершенно нормально! Такое бывает с каждой второй мамочкой. Однако не стоит забывать о мерах предосторожности и важности похода к врачу, ведь именно специалист может точно выявить все причины раздражений и выписать правильное лечение.
(Пока оценок нет)
Загрузка…
Источник
Во время беременности в организме происходят изменения и внутри, и снаружи. Расскажем подробнее о тех, которые касаются кожи.
1. Сияние.
Сияние, которое отмечают окружающие (а вы можете даже не заметить), – это не просто легенда наших бабушек. У этого явления есть биологическое обоснование. Увеличившееся количество крови придает щекам привлекательный румянец. Все это благодаря мельчайшим сосудикам, расположенным прямо под кожей. А повышенная секреция из сальных желез придает жирный блеск. Румянец у беременных женщин появляется в результате тех же реакций организма, что и во время возбуждения, плача или другой активности, учащающей биение сердца.
2. Пятна.
Иногда в течение второго триместра беременности женщины могут не узнать себя в зеркале. На любом участке лица (чаще на лбу, скулах, носу и подбородке) появляются коричневатые или желтые пятна — так называемая хлоазма. Гормоны — эстроген и прогестерон — стимулируют синтез пигмента меланина в коже, а поскольку вырабатывается он неравномерно, оттенок получается пятнистым. Такой же эффект дают противозачаточные таблетки. А брюнетки и темнокожие женщины могут также заметить темные круги под глазами. Хлоазму нельзя предотвратить, но можно уменьшить ее проявления, по возможности избегая ультрафиолетового излучения, которое значительно усиливает выработку меланина.
3. Акне.
Прыщи во время беременности, конечно, не такие ужасные, как в период полового созревания, тем не менее, вам все же, возможно, придется вспомнить про некоторые способы борьбы с ними. К счастью, прыщи исчезнут вскоре после родов. Не используйте абразивные скрабы и эксфолианты: во время беременности кожа слишком чувствительна. Мягкие средства на основе овсянки подходят намного лучше и помогут раскрыть поры. Из-за возможных пороков развития плода медикаментозные препараты Аккутан и Ретин-А, приписываемые при борьбе с акне, нельзя использовать во время беременности.
4. Темная полоса.
У большинства женщин есть слабовыраженная белая линия, проходящая от пупка до лобковой кости. До беременности она почти не различима. А вот во втором триместре она становится темной и намного более заметной. У некоторых эта линия может пойти и выше пупка. У темнокожих она гораздо ярче, но у всех исчезает через несколько месяцев после родов.
5. Потемнения некоторых участков кожи.
Маленькие родинки и веснушки могут стать больше, а родимые пятна — более коричневыми. Также могут появиться и новые родинки. Ареолы и соски станут значительно темнее и могут сохранить новый оттенок и после беременности, в отличие от остальных участков кожи, которые вернутся к первоначальному состоянию.
6. Красные ладони и ступни.
Уже на втором месяце беременности вы заметите покраснения ладоней и ступней. Это называется ладонной эритемой, которая является всего лишь одним из причудливых состояний, сопровождающих беременность.
7. Сосудистые «звездочки».
Из-за повышенного синтеза гормонов и увеличенного количества крови во время беременности прямо под кожей появляются крошечные красные или пурпурные капилляры. Такое же явление наблюдается после родов на лице и в белках глаз из-за усиленной работы мускулатуры. Некоторые такие сосудики можно замаскировать с помощью косметики. К счастью, какая-то их часть пропадет после окончания беременности, но на ногах и теле он могут остаться. В таком случае поможет дерматолог.
8. Мягкие бородавки.
У некоторых беременных женщин в местах, где кожу натирает одежда или другой участок кожи, могут появиться папилломы, или мягкие бородавки. Чаще всего образующиеся в складках шеи, под руками или грудью, эти новообразования, обусловленные излишним ростом верхнего слоя кожи, исчезают спустя несколько месяцев после родов. Если не хотите ждать, их можно легко удалить.
9. Потница.
Раздражение на коже может быть не только у новорожденных, но и у беременных женщин. Вызванная перегревом, излишней потливостью и трением кожи, потница сопровождается прыщами и болезненной чувствительностью. Чаще всего это явление возникает между и под молочными железами, под животом и на внутренней поверхности бедер.
10. Зуд.
Зуд может возникнуть из-за сухой, шелушащейся кожи или сыпи. У многих самые неприятные ощущения возникают на коже, которая растягивается во время беременности (например, на животе), а также на бедрах.
11. Высыпания на коже.
Около 1% беременных женщин страдают от красных зудящих высыпаний на животе, бедрах, ягодицах и конечностях. Это называется зудящими папулами, они появляются во второй половине беременности и исчезают почти сразу после родов.
Источник: www.askdrsears.com
Источник
16 апреля 2015, 20:55
Девочки подскажите пожалуйста, может у кого-то такое было. У меня краснеют ноги в районе голени ближе к вечеру, они не болят ни чешатся. Кто знает, что это?
Подпишись на канал baby.ru в
Актуальные посты
Источник
Большинство высыпаний во время беременности не вызвано непосредственно нею и может появится по тем же причинам, что и у любого человека (например, контактный дерматит или аллергия). Но существует ряд специфических дерматозов, характерных исключительно для периода вынашивания ребенка. В таких случаях сыпь появляется как результат множества изменений и взаимодействия различных факторов в организме беременной женщины и проходит после родов. Выделяют 4 основных кожных заболевания при беременности:
- атопический дерматит (дерматоз) беременных (англ. Atopic eruption of pregnancy или AEP);
- полиморфный дерматоз беременных (англ. Pruritic urticarial papules and plaques of pregnancy или PUPPP, а также eruption of pregnancy или PEP);
- пемфигоид беременных (англ. Pemphigoid gestationis или PG);
- внутрипеченочный холестаз беременных (Intrahepatic Cholestasis of Pregnancy или ICP).
Атопический дерматит беременных
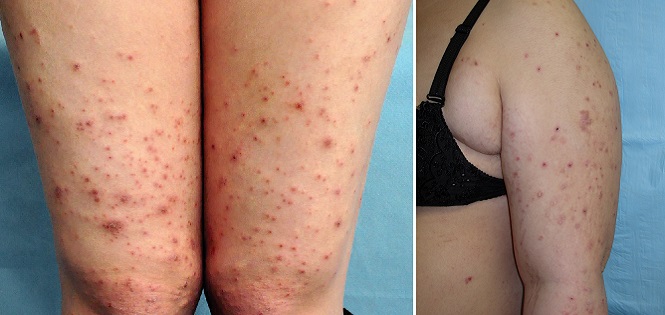 Атопический дерматит беременных
Атопический дерматит беременных
Атопический дерматит беременных – это общий термин, который включает три состояния:
- экзема беременных;
- зудящий фолликулит беременных;
- пруриго беременных.
Атопический дерматит составляет около половины всех кожных заболеваний, диагностированных во время беременности.
Признаки, симптомы и характер
Такая сыпь может сопровождаться сильным зудом и обычно появляется на руках, ногах или туловище.
Экзема часто характеризуется красными, чешуйчатыми пятнами, небольшими выпуклостями или шелушащейся кожей.1 Появляется чаще при первой одноплодной беременности и обычно в первом или втором триместрах, в необычных местах: на лице, ладонях, сгибах рук и ног.2
Зудящий фолликулит вначале поражает туловище и может распространиться на другие части тела. Узелки, образующиеся на коже, содержат гной, поэтому могут напоминать прыщи. Это редкое заболевание, возникает в последних двух триместрах и обычно длится от двух до трех недель.
Пруриго может возникать на любом сроке. Примерно 1 из 300 женщин может быть подвержена этому дерматозу, который длится от нескольких недель до нескольких месяцев после родов. Имеет вид зудящих или покрытых коркой папул на руках, ногах или животе.3
Женщина может испытать повторные вспышки атопического дерматита при дальнейших беременностях.
Причины
Характер этого заболевания говорит о проблеме с иммунной системой, которая сопровождается склонностью к экземе, астме или сенной лихорадке. Часто атопический дерматит встречается в истории болезни нескольких членов семьи. Он связан с плохой барьерной функцией кожи, делает ее сухой и чувствительной.4
Лечение
Атопический дерматит можно лечить местными кремами/мазями и пероральными антигистаминными препаратами. Некоторым женщинам также назначаются пероральные стероиды.
Как влияет на беременность и плод?
Атопический дерматит не представляет опасности для матери или плода.1
Полиморфный дерматоз беременных
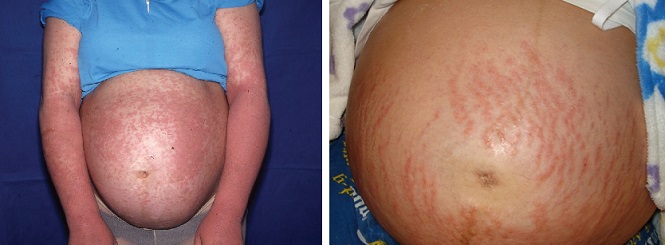 Полиморфный дерматоз беременных
Полиморфный дерматоз беременных
Полиморфный дерматоз беременных – это зудящая сыпь, которая встречается примерно у 1 из 150 беременных женщин, чаще во время первой и многоплодной беременности.
Признаки, симптомы и характер?
Как правило, сыпь возникает в третьем триместре. Появляется на коже живота в растяжках и далее распространяется на туловище и конечности, обычно не поднимаясь выше груди. Может принимать разнообразный вид – папул, бляшек или пузырьков. Обычно проходит после родов в течение 1-2 недель. Вероятнее всего, полиморфный дерматоз, возникший при первой беременности, не будет повторяться при последующих или же будет выражен в значительно более мягкой форме.3
Причины
Медицинское сообщество до сих пор не знает, почему развивается полиморфный дерматоз беременных. Существует несколько точек зрения.
- Растяжение кожи. В последние несколько месяцев беременности скорость роста плода особенно высокая, и кожа живота растягивается очень интенсивно. Соединительные ткани могут быть повреждены, в результате чего начинается воспалительный процесс, который приводит к сыпи.
- Иммунный ответ на клетки ребенка. Другая теория заключается в том, что некоторые клетки плода мигрируют по всему телу матери и могут вызвать иммунный ответ, выраженный сыпью. Эта теория может объяснить, почему полиморфный дерматоз иногда сохраняется после родов, поскольку эмбриональные клетки продолжают циркулировать в течение короткого периода времени в организме матери.
Лечение
Лечения для данного состояния кожи не существует, но есть ряд способов, которые помогут облегчить симптомы:
- Не расчесывайте пораженные участки. Это может привести к попаданию на раздраженную кожу бактерий и других микробов.
- Прохладные компрессы или лед. Приложите прохладную, влажную ткань или полотенце к пораженному участку, когда чувствует зуд или опухание. Прикладывание пакета со льдом, обернутого в ткань, по 15–20 минут несколько раз в день также может помочь облегчить ваше состояние.
- Овсянка. Овсяные ванны лечат многие аллергические или воспалительные заболевания кожи. Коллоидный овес содержит группу фенолов, называемых авенантрамидами, которые обладают противовоспалительными и антиоксидантными свойствами. В состав овса также входят такие антиоксиданты, как витамин Е и феруловая кислота. Исследования, в том числе обзорный доклад за 2014 год одного из членов Американской академии дерматологии (ААД), показывают, что овсяные ванны уменьшают зуд и другие кожные проблемы у людей с такими заболеваниями, как атопический дерматит и экзема.
- Увлажняющие средства. Зудящая кожа легко может стать сухой. Чтобы предотвратить дальнейшее раздражение, наносите увлажняющие или смягчающие средства на воспаленную или сухую кожу по мере необходимости. Глицерин обычно является наиболее рекомендуемым натуральным средством.
- Ромашка. Успокаивающие свойства ромашки широко используются для лечения кожных заболеваний, и многие безрецептурные кремы и лосьоны от зуда содержат ее экстракт. В исследовании, проведенном в Испании в 2016 году, у 30 человек с красным плоским лишаем, которые наносили ромашковый гель на пораженные участки кожи, отмечалось уменьшение зуда, жжения и боли. Важно помнить, что у некоторых людей может быть аллергия на ромашку.
- Мята перечная. Растение содержит высокие дозы ментола. Большинство исследований показывают, что ментол может уменьшить зуд, когда его принимают в разбавленном виде или наносят непосредственно на кожу в продуктах для местного применения. Ментол также является слабым анальгетиком, и он может обезболить пораженный сыпью участок кожи.
- Гвоздичное масло. Гвоздика содержит высокие дозы антиоксидантов и противомикробных препаратов, в частности фенол эвгенол. В египетском исследовании 2017 года 25 человек наносили вазелин, а затем гвоздичное масло на участки зудящей кожи ежедневно в течение 2 недель, испытывали уменьшение симптомов по сравнению с аналогичной группой, которая применяла только вазелин.5
- Стероидные и антигистаминные препараты. Гидрокортизон мазь 1%, нанесенная на пораженные сыпью участки, может помочь уменьшить зуд. Примеры антигистаминных препаратов, которые считаются безопасными во время беременности, включают дифенгидрамин и цетиризин. Хотя эти лекарственные средства считаются безопасными для беременных, обязательно проконсультируйтесь с врачом перед их использованием.
Как влияет на беременность и плод?
Эта сыпь не вызывает осложнений у женщины или ребенка.3
Пемфигоид беременных
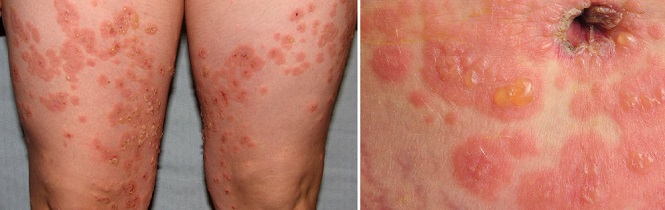 Пемфигоид беременных
Пемфигоид беременных
Пемфигоид беременных – очень редкое аутоиммунное заболевание, поражающее в среднем 1 из 40 000 — 50 000 беременных женщин.
Признаки, симптомы и характер
При данном дерматозе, возникающем во втором или третьем триместре, вокруг пупка образуются красные зудящие узелки, которые распространяются на другие части тела в течение нескольких дней или недель. Лицо, кожа головы, ладони и подошвы ног обычно не поражаются. Через две-четыре недели папулы превращаются в большие, красные, заполненные жидкостью пузырьки. Они могут уменьшиться или исчезнуть сами по себе в конце беременности, но у 75–80% женщин с пемфигоидом беременных возникают вспышки во время родов. Сыпь обычно проходит после рождения ребенка без лечения. Вспышки пемфигоида беременных часто случаются в послеродовом периоде (во время менструации, при использовании оральных контрацептивов).6 Такой дерматоз обычно повторяется при последующих беременностях и имеет тенденцию протекать в более тяжелом виде.1
Причины
При данном заболевании иммунная система беременной женщины атакует плаценту. Плацентарная ткань содержит клетки от обоих родителей. Клетки, полученные от отца, могут содержать молекулы, которые распознаются иммунитетом матери как чужеродные.
Отцовские клетки присутствуют при каждой беременности, но аутоиммунные заболевания, такие как пемфигоид, встречаются только в некоторых случаях. Не до конца понятно, почему иммунитет матери может реагировать таким образом. Но было замечено, что в плаценте женщин с диагнозом пемфигоид присутствуют молекулы, известные как ГКГС класса II (главный комплекс гистосовместимости), которым такое месторасположение не свойственно.
Лечение
Если симптомы слабые, могут быть назначены противозудные кремы – топические кортикостероиды. Они успокаивают кожу, локально снижая уровень активности иммунной системы на участках, пораженных сыпью.
Также могут быть полезны безрецептурные противоаллергические препараты. К ним относятся следующие продукты, не вызывающие сонливость:
- цетиризин;
- фексофенадин;
- лоратадин.
Димедрол имеет снотворный эффект и лучше всего пить его на ночь.
Во время беременности всегда консультируйтесь с врачом, прежде чем принимать какие-либо лекарства, даже отпускаемые без рецепта.
В случае легкой формы сыпи при пемфигоиде беременных для борьбы с зудом могут быть предложены также домашние средства:
- охлаждать кожу с помощью льда или холодных компрессов;
- пребывать в прохладных или кондиционированных помещениях;
- принимать ванны с английской солью или овсом;
- носить легкую хлопчатобумажную одежду.
Если зуд и раздражение усиливаются, скорее всего, будут назначены пероральные кортикостероиды. Поскольку эти препараты действуют, снижая активность иммунной системы, всегда следует использовать минимальную эффективную дозу.
Как влияет на беременность и плод?
Пемфигоид беременных, обычно возникающий на поздних сроках, не опасен для жизни женщины или ребенка. Однако, исследование 2009 года показало, что появление сыпи в первом или втором триместре может привести к неблагоприятным исходам беременности.
В исследовании изучались истории болезни 61 беременной женщины с пемфигоидом из Великобритании и Тайваня. Неблагоприятные исходы, обнаруженные у женщин с ранним началом развития заболевания, включали в себя преждевременные роды и низкий вес ребенка.
Исследование также показало, что лечение системными (пероральными) кортикостероидами не оказывает существенного влияния на исходы беременности.
В редких случаях (около 1 на 100 000) сыпь может появиться у новорожденных6, но она обычно имеет легкую форму и проходит в течение нескольких недель.1
Внутрипеченочный холестаз беременных
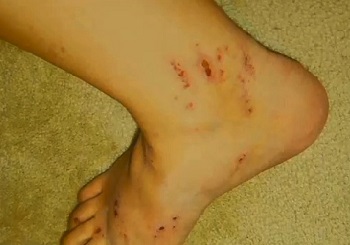 Расчесы на ногах при акушерском холестазе
Расчесы на ногах при акушерском холестазе
Внутрипеченочный холестаз беременных, известный еще как зуд беременных2 – это редкое заболевание печени, вызывающее кожный зуд. По оценкам, 1 из 146 — 1293 женщин может испытывать холестаз в период вынашивания ребенка.
Признаки, симптомы и характер
Чаще всего появляется в третьем триместре как зуд на ладонях и подошвах ног, постепенно распространяясь по телу. Отличается от прочих дерматозов при беременности тем, что редко сопровождается сыпью. Но зуд настолько интенсивный, что может привести к появлению царапин на местах расчесов. Также по мере того как заболевание прогрессирует, возможно пожелтение кожи. Некоторые женщины испытывают усталость, тошноту или дискомфорт в животе.
Состояние женщины с внутрипеченочным холестазом беременных улучшается в течение нескольких дней после родов. Однако заболевание обычно повторяется при последующих беременностях и может также возобновляться с началом приема оральных контрацептивов.
Причины
Причина зуда беременных неизвестна. Работа печени замедляется, в крови накапливаются желчные кислоты, повышается уровень билирубина, что и вызывает зуд кожи. Акушерский холестаз часто носит наследственный характер.
Лечение
Внутрипеченочный холестаз обычно лечат урсодезоксихолевой кислотой, пероральным препаратом, который снижает уровень желчной кислоты и снимает зуд. Лечение следует начинать незамедлительно после диагностики и продолжать до рождения ребенка.
Как влияет на беременность и плод?
Данное состояние потенциально опасно для плода с повышенным риском дистресса плода, преждевременных родов и мертворождения. В тяжелых случаях у женщины может снижаться способность организма усваивать витамин К, что увеличивает вероятность кровотечений во время родов.7
Загрузка…
Источник

Следить за комментариями
Комментарии пользователей
23
пила не помогает
ОтветитьНравится
да я это все уже проделала, лучше не было все равно отекала. Пила бруснивер и морс клюквенный. в туалет ходила каждые 30 мин. и воды стараюсь больше нормы не выпивать. а щас что-то мне кажется хуже стало(((
ОтветитьНравится
Это отеки((( ноги повыше и все пройдёт. Сама в беременность когда первый раз увидела, как на глазах ноги краснеют, с перепуга решила, что аллергия какая-то
ОтветитьНравится
Иринану вот я так и знала(((
ОтветитьНравится
Коленно-локтевая поза очень хорошо помогает от отеков, ну или ноги повыше поднять. Носить удобную свободную одежду и обувь. В идеале нужно бы посчитать, сколько пьете и писаете. Если примерно одинаковое количество, значит, это лимфатический отек. В таком случае просто больше отдыхать, чаще лежать. Если писаете меньше, чем пьете, то ноги в руки и к врачу на приём.
Хорошо помогает брусничный лист, морс из клюквы
ОтветитьНравится
Ирина+
Врач говорила что в идеале писать больше чем пить(воды)
ОтветитьНравится
может устаешь? у меня в эту беременность в голени сначала одну ногу судорога свела( причем это было ночью), я потом на неё 3 дня наступить не могла, а потом через неделю со второй так же
ОтветитьНравится
Елена Полупановада кто его знает. у меня подозрение, что это отеки.
ОтветитьНравится
с отеками, когда нажимаешь пальцем и отпускаешь- остается сильная вмятина! да и они по идее постоянно будут, а не к вечеру.
у меня с юляшкой не было отеков, а тут по утрам встаю, а кожа вся «мятая», у меня подозрения тоже на отеки, а врачи говорят, что это не отеки
ОтветитьНравится
Елена Полупановау меня остаются белые круги, и вмятины даже от всей одежды
ОтветитьНравится
Елена Полупановая просто читала, что покраснение это может быть из-за сосудов.
ОтветитьНравится
круги и у меня, а от одежды от швов следы.
ты когда к врачу? скажи, пусть посмотрят
много жидкости в день? с отеками мне говорили литр-полтора, но это вместе с фруктами, овощами всей жидкой едой
ОтветитьНравится
у многих с венами проблемы обостряются.
у лены( моей полной тески на работе) все ноги были синие из-за вен, когда она была беременная
ОтветитьНравится
Елена Полупановамне к врачу 8 мая. но я завтра попробую попасть к ней. и второй день просыпаюсь с опухшими глазами. воду стараюсь не пить много.
ОтветитьНравится
ого как тебе клево! мне каждые 10 дней заставляют ходить на прием, ща с этим декретом в ЖК как на работу!
ОтветитьНравится
Елена Полупановая только отходила на дневной стационар с отеками. они были но не сильные, а теперь стало хуже
ОтветитьНравится
Елена Полупановая бы по чаще ходила. раз в месяц слишком большой период все таки.
ОтветитьНравится
мне вот тоже грозит или дневной или больница, в понедельник пойду узнавать что мне скажут
ОтветитьНравится
ты на переверткино? я наслышана про врачей оттуда
ОтветитьНравится
ОтветитьНравится
знакомые говорят, что вечно в очереди сидят, врачи лекарства не выписывают, ну и многое еще
сегодня вон пост был, про то, что врач в отпуске, а акушерки некогда( в регистратуре просидела) не хотели на учет ставить, а девушка пришла с ребенком на руках, которому и 2-х лет нет, да еще и проблемы с беременностью у неё
ОтветитьНравится
Елена Полупановада есть там такое. я сегодня про ноги свои спросила)) говорю отекают и краснеют, а мне иди к какому-то ангигологу, кто это и что мне не объяснили и к хирургу.
ОтветитьНравится