Кожа с руки лучевое

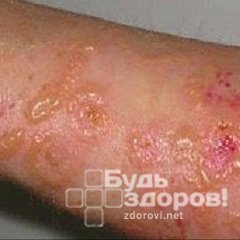
Лучевыми поражениями называют повреждение тканей под действием волн либо частиц высокой энергии. Эту энергию, называемую радиацией, могут испускать естественные либо искусственные источники, и она способна проникать сквозь материальные объекты и ионизировать внешнюю среду. Виды излучения делятся на гамма, бета, и альфа. Альфа-излучение имеет наименьшую проникающую способность и задерживается в слое эпидермиса, бета-лучи проникают на глубину до 1 см и поглощаются дермой, гамма-излучение достигает 10-50 см и более, проникая в глубину тканей. Степень тяжести лучевого поражения тканей определяется энергией излучения и глубиной проникновения. Радиационное поражение обычно является результатом деятельности человека либо техногенных аварий и катастроф, его последствия могут быть немедленными (проявиться в течение часов и дней) или отдаленными (заболевание проявится через многие годы, а порой и в последующих поколениях).
Классификация лучевых поражений
Принята следующая классификации лучевых поражений:
- Острые. Кратковременные облучения высокими дозами;
- Хронические. Длительные облучения в низких дозах.
В свою очередь, острое лучевое повреждение имеет две клинические формы: острая лучевая болезнь и острые местные лучевые повреждения. Острая лучевая болезнь оказывает краткое воздействие в высоких дозах на весь организм, острые местные лучевые поражения воздействуют на часть тела либо на отдельный орган, наиболее часто при контактном поражении.
Острейшей форме лучевой болезни в первую очередь присуще поражение эпителия кишечника, что приводит к последующему отмиранию органа. Сосудистая и церебральная формы облучения характеризуются поражением сосудов всего тела и головного мозга, костно-мозговая форма – поражением кроветворных клеток. При этих формах острейшей лучевой болезни смертность составляет почти 100%.
Хронические лучевые поражения являются результатом продолжительного облучения, внутреннего либо внешнего, тяжесть поражения которого зависит от общей суммарной дозы облучения. К хроническим поражениям относят регионарные нарушения в головном мозге, конечностях и коже.
Виды поражений кожи
Степень лучевого поражения кожи зависит от величины проникающей способности ионизирующей радиации, индивидуальных особенностей организма и чувствительности различных областей кожного покрова. В большинстве случаев участки кожи подвергаются облучению при местном лучевом поражении, непосредственно в месте контакта. Также поражение кожи может являться одним из проявлений лучевой болезни. Заболевания делятся на острые и хронические лучевые поражения.
Острые лучевые поражения кожи
Острые патологии кожи являются следствием облучения в течение небольшого времени, к таковым относятся:
- Ранняя лучевая реакция кожи. Проявление реакции наблюдается в течение суток после воздействия облучения дозой от 3 до 4,5 Гр, характеризуется появлением стойкого покраснения кожи – эритемы, с ощущением зуда и развитием отечности. Реакция носит нестойкий характер и исчезает через 2-3 суток. На второй неделе после облучения возможно развитие лучевой алопеции (выпадения волос), отмечается выпадение длинных и щетинистых волос. Через месяц рост волос восстанавливается;
- Острый эритематозный лучевой дерматит. Наблюдается при облучении в дозе 8-12 Гр, по истечении 3-4 недель, характеризуется выпадением волос и появлением эритемы, фиолетового либо голубого оттенка, отечной, с ощущением зуда и боли, в дальнейшем с проявлением пигментных пятен. Примерно через полтора месяца состояние кожных покровов нормализуется;
- Острый буллезный лучевой дерматит. Заболевание проявляется на 10-14 день после облучения в дозе 12-20 Гр. Характеризуется выпадением волос и образованием на пораженном участке отечной, багрового цвета гиперемии, с дальнейшим появлением на ее поверхности мелких пузырьков. В зоне отечности ощущается боль и жжение, период полного заживления может составлять 2-3 месяца;
- Острый некротический лучевой дерматит. Проявляется при воздействии облучения в дозе 25 Гр и выше, в течение 1-2 суток. В месте поражения кожного покрова появляется багрово-синяя эритема, образуются пузыри с участками некроза, при отторжении пораженных тканей обнажаются лучевые язвы с инфильтрированным дном. Самостоятельный процесс заживления раны невозможен, в основе лечения лежит иссечение некротизированных тканей и дальнейшее приживление лоскута здоровой кожи.

В лечении острых лучевых поражений кожи основным методом является консервативное лечение. Для купирования болевого синдрома используются болеутоляющие средства, для профилактики инфицирования местные антисептики.
Хроническое лучевое поражение кожи
К хроническим лучевым дерматитам относят поражения кожи, появившиеся при длительном и постоянном действии радиации, таковыми являются:
- Хронические лучевые дерматиты. Заболевание начинается с постепенного появления сухости кожи, шелушения, неравномерно расположенных пигментных пятен. Отмечается возникновение медленно заживающих язв и ранок, выпадение волос, если они имеются на участке поражения. В дальнейшем наблюдается заметное усиление грубости кожи, появление бородавчатых разрастаний, заболевание может развиваться в течение нескольких месяцев или лет;
- Поздние лучевые дерматозы. Патология появляется на месте длительно развивающихся хронических лучевых дерматитов, а также при перерождении буллезных и некротических дерматитов. Причиной этого является длительное облучение высокими дозами участков кожных покровов.
Лечение хронических лучевых дерматитов проходит с большими трудностями и поэтому оно проводится только в специализированных стационарах.
Профилактика лучевых поражений
Для профилактики лучевых поражений используются следующие методы:
- Обязательное применение индивидуальных средств защиты, строгое соблюдение правил поведения при нахождении на загрязненной местности;
- Использование радиопротекторов и противолучевых препаратов, для повышения устойчивости организма к лучевому поражению, применение медикаментозных средств для профилактики заболеваний щитовидной железы и биостимуляторов.
Также необходимо соблюдение строгого дозиметрического контроля для создания безопасных условий труда лицам, работающим в непосредственном контакте с источниками излучения. Соблюдение контроля предупреждает возможность развития местных острых и хронических радиационных поражений.
Источник
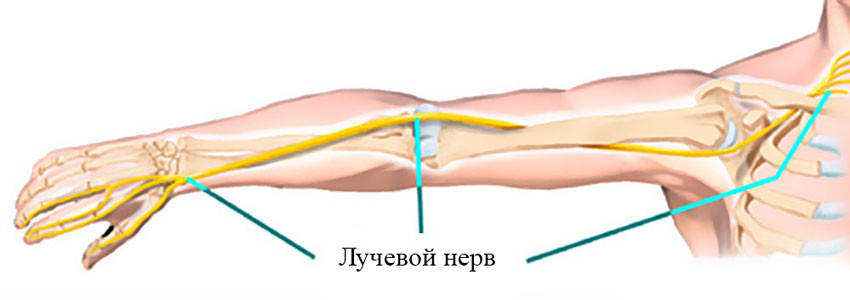
Лучевой нерв проходит по задней поверхности плеча, как бы по спирали, и отдает ветви, которые обеспечивают движения мышц, отвечающих за разгибание предплечья и кисти, вращение предплечья кнаружи, чувствительность кожи задней поверхности плеча и предплечья. Среди прочих нервов руки в нем неврит возникает чаще всего.

Почему возникает неврит лучевого нерва?
Обычно это вызвано повреждением нервного ствола в результате длительного сдавления. Это может быть вызвано следующими причинами:
- «Паралич субботнего вечера». Такое интересное название появилось из-за того, что невриты и другие повреждения лучевого нерва часто возникают у людей, которые любят провести выходной с алкоголем, а потом засыпают, положив руку под голову или под туловище.
- «Паралич медового месяца». Возникает после сна в обнимку, когда голова одного человека долго лежит на руке другого.
- «Костыльный паралич» — возникает у некоторых людей, которые постоянно пользуются костылями.
- Перелом плечевой кости. При этом отломки костей могут повредить нервные волокна.
- Инъекции в наружную часть плеча. Чаще всего травмирование лучевого нерва происходит, если он расположен необычно, или если укол делают неправильно.
- Сильное перетягивание руки жгутом на длительное время при попытке остановить кровотечение.
- Инфекции. Более редкая причина. К невриту могут приводить: грипп, пневмония, сыпной тиф и некоторые другие инфекционные заболевания.
- Отравления, например, алкоголем, свинцом.
Лечение неврита лучевого нерва руки
В зависимости от причин, вызвавших заболевание, врач может назначить:
- Противовоспалительные препараты.
- Антибиотики – если патология вызвана инфекцией.
- Препараты, нормализующие обменные процессы в нервной ткани.
- Средства для улучшения кровотока в мелких сосудах, питающих нервные волокна.
- При отравлениях – внутривенные вливания растворов через капельницу для вывода токсичных веществ.
- Физиопроцедуры: магнитотерапию, УВЧ.
Если повреждение нервных волокон вызвано травмой, нужно провести своевременное правильное лечение: вправить вывих, сопоставить обломки сломанной кости и наложить гипс.
При тяжелых повреждениях может быть рассмотрено хирургическое лечение.
Прогноз обычно благоприятный, при своевременном лечении через некоторое время происходит полное восстановление нарушенных функций. Зачастую после таких состояний как «субботний паралич», восстановление происходит самостоятельно без терапии. Если же нарушения сохраняются, лучше показаться врачу-неврологу.
Для эффективного лечения неврита лучевого нерва, которое поможет максимально быстро и полноценно восстановить его функции, обратитесь к неврологу. Не занимайтесь самодиагностикой, особенно если движения и чувствительность в руке нарушены сильно, и эти расстройства сохраняются в течение длительного времени. Записаться к врачу клиники «Медицина 24/7» можно в любое время суток и в любой день недели, позвонив по телефону +7 (495) 230-00-01.
Мы вам перезвоним
Оставьте свой номер телефона
Симптомы неврита лучевого нерва зависят от того, на каком уровне он поврежден:
В области подмышки и в верхней части плеча:
- Большой и указательный палец соединены.
- Сложно разогнуть предплечье и кисть.
- Сложно повернуть предплечье наружу, когда рука разогнута.
- На коже в области большого, указательного и среднего пальцев снижена чувствительность, возникает «ползание мурашек», онемение.
В средней части плеча:
- Разгибание в локтевом суставе не нарушено.
- Чувствительность кожи плеча сохранена.
- Присутствуют все остальные симптомы, которые описаны выше при неврите лучевого нерва в верхней части.
В нижней части плеча и в верхней части предплечья:
- Чувствительность кожи на задней стороне предплечья не нарушена.
- Чувствительность кожи на задней поверхности кисти снижена.
- Сложно разогнуть кисть.
Как выявить симптомы неврита лучевого нерва?
Существуют некоторые простые тесты, которые помогают обнаружить характерные признаки заболевания:
- Встаньте, опустите руки вдоль туловища так, чтобы они находились в разогнутом состоянии. Попробуйте повернуть предплечья наружу, так, чтобы ладошки «смотрели» вперед. При этом у вас возникнут сложности.
- Положите кисти на стол так, чтобы ладони находились сверху. Попробуйте отвести большие пальцы в стороны. При этом возникнут сложности.
- Положите кисти на стол так, чтобы ладони смотрели вниз. Попробуйте приподнять средний палец и положить его на указательный или безымянный. Это не удастся сделать.
- Сложите руки вместе ладонями друг к другу. Попробуйте развести пальцы в стороны. При этом пальцы на больной руке не отведутся в сторону, а, напротив, согнутся и будут скользить по здоровой.
- Встаньте и поднимите руки вперед. При этом кисть на больной стороне свиснет вниз.
Если вы обнаружили у себя похожие симптомы неврита лучевого нерва, и они не проходят достаточно долго – обратитесь к неврологу в клинику.
Как устанавливают диагноз?
Чаще всего врач диагностирует заболевание, оценивая симптомы неврита лучевого нерва во время неврологического осмотра. В некоторых случаях могут потребоваться дополнительные анализы и исследования, консультации других специалистов.
Правильно оценить симптомы и назначить лечение может только врач-невролог. Поэтому самодиагностикой заниматься не стоит. Посетите специалиста: вы можете записаться на консультацию в неврологической клинике «Медицина 24/7», позвонив по телефону +7 (495) 230-00-01
Материал подготовлен врачом-неврологом клиники «Медицина 24/7» Камышевым Львом Геннадьевичем.
Источник
Лучевые повреждения кожи, часто называемые лучевым ожогом, могут иметь различное клиническое проявление.
Лучевые повреждения кожи (развитие лучевых ожогов). Рис. 5. Эритема. Рис. 6 — 8. Развитие пузырей. Влажный радиоэпидермит. Рис. 9. Эрозия. Рис. 10. Рубец ; видны дисхромия, телеангиэктазии и каемка гиперпигментации.
Эритема — временное покраснение кожи на месте облучения; развивается на 13—14-й день после однократного и через 2—6 недель после фракционного облучения.
Стойкая эпиляция развивается при однократном или фракционном облучении волосистой части головы. Сухой эпидермит развивается через 7—10 дней после однократного или через 2—3 недели после фракционного облучения. Клинически проявляется эритемой, отечностью кожи с последующим пластинчатым шелушением. Восстановление облученной кожи неполное. Кожа остается атрофированной, сухой, эпилированной. Позднее появляются телеангиэктазии, неравномерная пигментация.
Влажный радиоэпидермит сопровождается резким покраснением и отеком кожи, появлением пузырей, наполненных прозрачной желтоватой жидкостью, которые быстро вскрываются, при этом обнажается базальный слой эпидермиса. Через 1—2 дня начинается эпителизация.
Влажный эпидермит заканчивается стойкой атрофией волосяных фолликулов, сальных и потовых желез, значительным истончением кожи, потерей ее эластичности, депигментацией (дисхромией), появлением телеангиэктазии. Позднее может выявиться гиперкератоз (избыточное ороговение) и склероз подлежащей подкожной жировой клетчатки. После облучения жестким рентгеновским или амма-излучением спустя 6—9 мес. и позже выявляется медленно прогрессирующая атрофия мышечной ткани и остеопороз костей. Наиболее резкая степень атрофии мышц и задержка роста костей наблюдаются у детей.
При лечении злокачественных опухолей влажный радиоэпидермит допустим только на малых по размеру полях облучения.
Лучевая язва может развиваться остро в ближайшие дни и недели после интенсивного однократного облучения, подостро через 6—10 недель, а также через несколько лет после облучения. Острое течение характеризуется интенсивным покраснением кожи вскоре после облучения, сопровождающимся резким отеком, сильными болями, нарушением общего состояния. На отечной, с застойной гиперемией коже появляются крупные пузыри нередко с геморрагическим мутным содержимым. По отторжении эпидермиса обнажается некротизированная поверхность, покрытая неснимающимся налетом, в центре которой образуется язва. В течение длительных сроков происходит отторжение некротизированной ткани, образование вялых и нестойких грануляций и эпителизация язвы. Нередко заживления не происходит. Подостро развивающаяся лучевая язва часто является исходом длительно протекающего влажного эпидермита. В окружающих язву тканях в пределах облученного поля в течение ближайших месяцев развивается резко выраженная лучевая атрофия.
Поздняя лучевая язва обычно развивается на фоне резко атрофированных тканей на месте облучения. Образование язвы происходит по типу острого лучевого некроза тканей в области всего поля облучения, захватывающего не только кожу, но и подлежащие ткани, подкожную клетчатку, мышцы, кости. В ряде случаев на атрофированной коже появляется поверхностная экскориация (ссадина), которая постепенно углубляется и увеличивается в размерах, превращаясь в глубокую язву.
Лучевая атрофия кожи и лучевая язва нередко заканчиваются развитием лучевого рака.
Результатом лучевого воздействия на кожу и подкожную жировую клетчатку нередко является индуративный отек тканей.
Индуративный отек развивается в результате поражения не только кровеносных, но и лимфатических сосудов, что ведет к нарушению оттока лимфы, отеку и склерозу кожи и подкожной клетчатки. Кожа и подкожная клетчатка облученного поля постепенно становятся плотными, возвышаются над уровнем нормальной кожи, при надавливании остается ямка. Кожа гиперпигментирована, покрыта телеангиэктазиями или приобретает красновато-синюшный оттенок, становится болезненной. Под влиянием травмы или без видимой причины в области индуративного отека может возникать некроз кожи, ведущий к образованию глубоких лучевых язв.
Эритема не требует специального лечения; необходима только защита от любого вида раздражения кожи: солнечной инсоляции, теплового, химического и механического воздействия, обмывания, особенно с мылом. Все перечисленные раздражители способствуют увеличению степени повреждения.
Допускается смазывание покраснений поверхности кожи индифферентным жиром, маслами, преднизолоновой мазью.
Влажный эпидермит лечат открытым способом, без повязки. Мокнущую поверхность обрабатывают ежедневно или через день спиртовым раствором генцианвиолета. При необходимости накладывают повязки с линиментом алоэ, тезановой эмульсией, облепиховым маслом, рыбьим жиром. Эпителизация заканчивается через 1 — 2 недели.
Лечение лучевой язвы заключается в радикальном хирургическом удалении язвы и окружающих измененных лучевым воздействием тканей. Нерадикальное вмешательство, т. е. оставление части облученных тканей, ведет к расхождению швов и образованию сначала незаживающего дефекта, позднее вновь превращающегося в язву. После иссечения язв малого размера возможно наложение швов без дополнительной пластики. При больших язвах операция заканчивается пластикой лоскутами из окружающих тканей или лоскутами по Филатову.
Перед операцией необходима длительная подготовка, заключающаяся в борьбе с инфекцией, для чего используются антибиотики; для очищения язвы от некротизированных тканей применяют 5—10% раствор дибунола в линетоле, пелоидин, винилин (бальзам Шостаковского); для стимуляции образования грануляций применяют метациловую мазь, рыбий жир, линол, линимент алоэ. Для улучшения кровоснабжения окружающих язву тканей и увеличения ее подвижности по отношению к подлежащим тканям, а также улучшения нервной трофики применяют циркулярную -новокаиновую блокаду 0,25% раствором.
Источник
 Радиационный (или рентгеновский) дерматит – это специфическое поражение кожи, вызванное пагубным действием ионизирующего излучения. Характер и степень поражения кожи зависит от интенсивности дозы облучения.
Радиационный (или рентгеновский) дерматит – это специфическое поражение кожи, вызванное пагубным действием ионизирующего излучения. Характер и степень поражения кожи зависит от интенсивности дозы облучения.
Дерматит может протекать остро, как следствие кратковременного, но сильного облучения, или хронически, когда проявления на коже образуются спустя некоторый промежуток времени после воздействия радиации. Иногда между радиационным воздействием и проявлениями дерматита может пройти несколько лет.
Острые проявления радиационного дерматита, как правило, проявляются образованием эритематозных пятен, буллёзных элементов. Иногда наблюдаются некротические реакции, после чего на коже могут остаться грубые рубцы, участки атрофии или язвы, которые долго не заживают и очень плохо поддаются лечению.
Хронический радиационный дерматит, обычно, проявляется умеренно выраженными воспалительными реакциями, пойкилодермией, язвенными поражениями кожи. На фоне радиационного дерматита часто возникает рак кожи.
Причины развития
Уже из названия понятно, что радиационный дерматит развивается вследствие действия на организм радиации. Ионизирующее облучение губительно действует на клетки. И, прежде всего, поражаются клетки, находящиеся митотическом цикле (цикле деления). Однако под действием излучения гибнут и клетки, находящиеся в состоянии покоя, а также, лимфоциты.
Причиной развития радиационного дерматита может стать, как аварийная ситуация, приводящая к неконтролируемому выбросу радиации, так и облучение, проводимое с целью лечения. В частности лучевая терапия применяется для лечения различных видов опухолей, а также, в реабилитационном периоде после проведенной трансплантации костного мозга. Развиться этот вид дерматита может вследствие специфики профессии, например, у врачей-рентгенологов.
Клиническая картина
Принято выделять две разновидности рентгеновского дерматита: раннюю и позднюю.
Проявления раннего лучевого повреждения кожи
Ранние кожные реакции на облучение могут проявиться непосредственно в процессе облучения или на протяжении первых месяцев после оказанного воздействия. Дерматит может протекать в эритематозной (сухой) или буллёзной (влажной) форме.
 При эритематозном дерматите наблюдается покраснение кожи, появлением умеренной или слабой болезненности, зудом. Может наблюдаться мелкопластинчатое шелушение кожи, появление пигментации (нестойкой), выпадение волос. Отрастают волосы примерно через 3-4 месяца после стихания острых симптомов.
При эритематозном дерматите наблюдается покраснение кожи, появлением умеренной или слабой болезненности, зудом. Может наблюдаться мелкопластинчатое шелушение кожи, появление пигментации (нестойкой), выпадение волос. Отрастают волосы примерно через 3-4 месяца после стихания острых симптомов.
Буллёзная форма дерматита проявляется образованием пузырей, наполнённых серозной, возможно, с примесью гноя, жидкостью. Пузыри образуются на фоне покраснения и отека кожи. При этой форме дерматита болезненность может быть от умеренной до сильной.
После вскрытия покрышек пузырей образуются эрозированные поверхности, которые покрываются серозными корками. Заживают повреждения через 2,5-3 месяца, на коже остаются рубцы и участки с нарушением пигментации, наблюдаются явления атрофии дермы и эпидермиса.
Промежуточный период
Между ранними и поздними проявлениями радиационного дерматита выделяют промежуточный период. В этом периоде наблюдается:
- Нарастание симптомов склеротического изменения кожных покровов;
- Полное или частичное заживление повреждённых участков кожи.
В том случае, если симптомы раннего радиационного дерматита были слабо выражены, то промежуточный период может протекать скрытно, не проявляясь клинически. Начинается промежуточный период спустя полгода-год после однократно полученного облучения или сразу же после окончания кожной реакции на провёденное лечение. Продолжительность промежуточного периода варьируется, он может длиться 4-5 месяцев или несколько лет.
Проявления позднего лучевого поражения кожи
Проявления позднего радиационного дерматита представляют собой атрофические поражения кожи, образования язв, различных видов опухолей (доброкачественного или злокачественного течения).
Обычно, поздние лучевые поражения развиваются постепенно, с медленным нарастанием симптомов. Однако описаны и случаи резкого развития позднего рентгеновского дерматита.
 На течение заболевания большое влияние оказывают прочие неблагоприятные факторы:
На течение заболевания большое влияние оказывают прочие неблагоприятные факторы:
- Близкое расположение костей (этот фактор способствует увеличению поглощаемой дозы при проводимой рентгенотерапии).
- Воздействие ультрафиолетового облучения;
- Химическое поражение кожи;
- Проводимые хирургические вмешательства;
- Диабет;
- Сосудистые заболевания (васкулит, узловатая эритема, системный васкулит и др.);
- Гнойные инфекции;
- Лечение химиопрепаратами и пр.
Клиническая картина позднего радиационного дерматита характеризуется разнообразием клинических симптомов. На коже может наблюдаться образование очагов с нарушенной пигментацией, участков ограниченного гиперкератоза, явлений атрофии с поверхностными телеангиэкзиями и язвами.
Язвы при радиационном дерматите в первом периоде развития имеет вид трещин, образующихся на участках атрофии кожи. Постепенно трещины увеличиваются в размерах, приобретая неправильную форму и покрываясь кровянистыми корками которые очень сложно отделить. Язвы весьма болезненны, могут разрастаться до больших размеров и очень медленно заживают.
Чаще всего, язвы при радиационном дерматите развиваются на коже голеней. Появление вокруг язвы валикообразного уплотнения служит признаком ее малигнизации (перерождения в рак).
Диагностика
Поскольку причина развития дерматита сомнений не вызывает, сложностей при диагностике, обычно, не возникает. Диагноз ставят на основании изучения клинических проявлений и сбора анамнеза, который позволяет определить связь заболевания и ионизирующего облучения.
Лечение
 На ранней стадии лучевого дерматита назначаются антигистаминные препараты, витаминотерапия, приём антиоксидантов. Наружно применяют кортикостероидные мази для снятия воспаления. В дальнейшем используют кремы, содержащие витамин A и пантенол.
На ранней стадии лучевого дерматита назначаются антигистаминные препараты, витаминотерапия, приём антиоксидантов. Наружно применяют кортикостероидные мази для снятия воспаления. В дальнейшем используют кремы, содержащие витамин A и пантенол.
В промежуточной стадии и при позднем, но слабо прогрессирующем дерматите активную терапию не используют. Необходимо только избегать инсоляции, защищать кожу от действия химических реагентов, в том числе средств бытовой химии. Наружно назначаются кремы с витаминами. При появлении признаков перерождения дерматита назначается операция.
Лечение народными методами
Для лечения проявлений радиационного дерматита можно использовать облепиховое масло, мази и кремы, содержащие экстракты алоэ.
Прогноз
Прогноз при радиационном дерматите достаточно сложный. Развитие сухой формы раннего радиационного дерматита считается допустимой реакцией нам лечение. Дерматит в буллёзной форме нередко предшествует поздним кожным проявлениям этого заболевания.
На фоне позднего дерматита нередко развивается рак – базально-клеточный или плоскоклеточный. Развитие опухолей наблюдается исключительно на облученных участках, но они могут быть множественными.
Профилактика развития радиационного дерматита заключается в принятии личных и профессиональных мер защиты от радиации.
Источник
