Когда посветлеет кожа ребенка
Изменение цвета кожи у ребенка часто является просто нормальным этапом младенческой жизни. Это зависит от самого типа изменений цвета и от того, есть ли у вашего ребенка какие-либо проблемы со здоровьем. Большинство причин являются безвредными и могут появляться и исчезать в зависимости от ситуации.
Но есть несколько состояний, способных вызвать изменения цвета кожи малыша, которые обязательно должны быть проверены врачом. В этой статье описываются некоторые причины и что с ними делать.
Причины изменения цвета кожи у ребенка
Вот некоторые из причин, по которым может происходить обесцвечивание кожи у ребенка. Информация не предназначена для диагностики, но поможет оценить серьезность ситуации.
Некоторые наиболее распространенные причины:
1. Акроцианоз
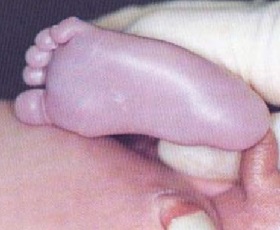 Акроцианоз – это тип цианоза, при котором конечности окрашиваются в синюшный цвет. У новорожденных полноценное развитие системы кровообращения может занять от нескольких часов до нескольких дней. Это нормальное состояния здорового новорожденного, которое может пройти через 48 часов. Оно вызвано тем, что кровеносные сосуды остаются суженными после рождения и за счет этого поступает меньше кислорода в руки и ноги.
Акроцианоз – это тип цианоза, при котором конечности окрашиваются в синюшный цвет. У новорожденных полноценное развитие системы кровообращения может занять от нескольких часов до нескольких дней. Это нормальное состояния здорового новорожденного, которое может пройти через 48 часов. Оно вызвано тем, что кровеносные сосуды остаются суженными после рождения и за счет этого поступает меньше кислорода в руки и ноги.
Симптомы: Синий оттенок рук, ног, губ и лица. Обычно у здорового ребенка нет других симптомов.
2. Мраморная кожа
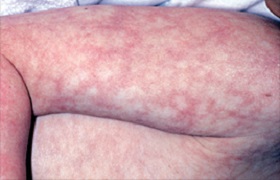 Вы можете заметить у вашего ребенка проявление так называемой мраморной кожи. Она становится такой, когда малыш чувствует холод. Это врачи чаще всего объясняют тем, что вегетативная система новорожденного еще не сформировалась полностью, а капилляры, которые должны быстро реагировать на внешние перемены, просто не успевают справляться со своей функцией. В мраморной коже нет ничего страшного, она может быть и у взрослых.
Вы можете заметить у вашего ребенка проявление так называемой мраморной кожи. Она становится такой, когда малыш чувствует холод. Это врачи чаще всего объясняют тем, что вегетативная система новорожденного еще не сформировалась полностью, а капилляры, которые должны быстро реагировать на внешние перемены, просто не успевают справляться со своей функцией. В мраморной коже нет ничего страшного, она может быть и у взрослых.
Такое состояние на коже может также появиться, если у вашего ребенка наблюдается лихорадка. У младенцев имеется незрелая симпатическая нервная система, которая заставляет кровь перемещаться во внутреннюю часть тела и подальше от кожи. Обычно состояние малыша улучшаете, если его согреть или когда лихорадка отступает.
Симптомы: Пятна придают коже мраморный вид. Некоторые области кожи краснеют в виде сетевидного узора, в то время как другие остаются белыми или пятнистыми.
3. Стригущий лишай / грибковая инфекция
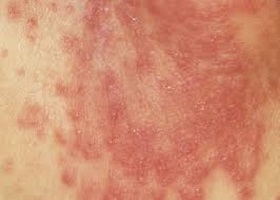
Беспокоитесь по поводу цвета кожи у ребенка? Это может быть стригущий лишай – грибковая инфекция. Она вызвана чрезмерной влажностью и теплом. Это распространенная причина сыпи под подгузниками, так как дети проводят много времени в них после их намокания.
Симптомы: Красные пятна, зуд, боль и белое покрытие на коже. Также может присутствовать неприятный запах.
4. Крапивница
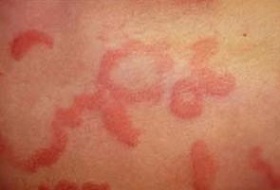 Крапивница характеризуется появлением волдырей красного цвета, которые быстро появляются и распространяются после воздействия аллергена. Это реакция иммунной системы на продукты или внешние вещества, к которым чувствительный организм. Дети могут реагировать такой сыпью на многие различные типы продуктов, ароматизаторы и красители из-за незрелой иммунной системы.
Крапивница характеризуется появлением волдырей красного цвета, которые быстро появляются и распространяются после воздействия аллергена. Это реакция иммунной системы на продукты или внешние вещества, к которым чувствительный организм. Дети могут реагировать такой сыпью на многие различные типы продуктов, ароматизаторы и красители из-за незрелой иммунной системы.
Симптомы: Красные волдыри на коже, которые быстро распространяются, зуд, заложенность носа и возможное расстройство желудка (рвота, боль в животе и / или диарея)
5. Сыпь новорожденных
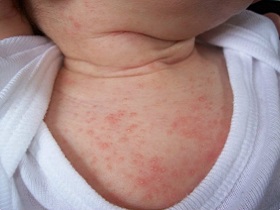 Детское акне и эритема – это типы сыпи у новорожденных, причина которых не совсем ясна. Некоторые исследователи считают, что это остаточные гормоны, переданные от матери ребенку. Сыпь появляется вскоре после рождения и может оставаться в возрасте от 2 до 3 месяцев. На носу могут появиться бугорочки, которые вызваны блокировкой сальных желез.
Детское акне и эритема – это типы сыпи у новорожденных, причина которых не совсем ясна. Некоторые исследователи считают, что это остаточные гормоны, переданные от матери ребенку. Сыпь появляется вскоре после рождения и может оставаться в возрасте от 2 до 3 месяцев. На носу могут появиться бугорочки, которые вызваны блокировкой сальных желез.
Симптомы: мелкие бугорки, которые на ощупь как наждачная бумага, маленькие прыщи с белым или желтым центром, красные неровные пятна, а также небольшие красные шишки на груди, спине или лице.
6. Экзема
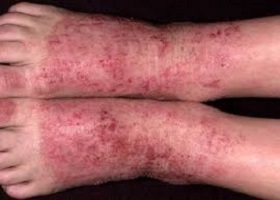
 Изменение цвета кожи вашего ребенка может быть вызвано экземой. Малыши со светлой кожей, как правило, более чувствительны к аллергенам, попавшим в организм. Это не обязательно аллергия (но может быть и она), также это может быть реакция на триггер (реакция на стресс или психологические переживания). Экзема также может появиться из-за сухости кожи.
Изменение цвета кожи вашего ребенка может быть вызвано экземой. Малыши со светлой кожей, как правило, более чувствительны к аллергенам, попавшим в организм. Это не обязательно аллергия (но может быть и она), также это может быть реакция на триггер (реакция на стресс или психологические переживания). Экзема также может появиться из-за сухости кожи.
Симптомы: красные пятна на лице, шее, груди, спине, по рукам и бедрам, зуд, а также открытые и сочащиеся участки на коже.
7. Клубничный невус
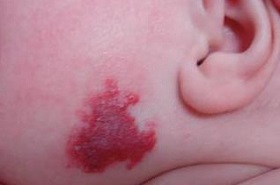 Клубничный невус – это на самом деле родимое пятно красного цвета. Они вызваны кровеносными сосудами, которые сгруппированы рядом с поверхностью кожи ребенка. Клубничные невусы могут появиться при рождении или в любое другое время. Эти красные родинки безвредны, но если они сохраняются некоторое время на коже, то врач вашего ребенка должен проверить их, становятся ли они больше или изменяют свои края. Большинство из них исчезают к тому времени, когда ваш малыш достигает половой зрелости, но некоторые такие родимые пятна могут остаться на всю жизнь.
Клубничный невус – это на самом деле родимое пятно красного цвета. Они вызваны кровеносными сосудами, которые сгруппированы рядом с поверхностью кожи ребенка. Клубничные невусы могут появиться при рождении или в любое другое время. Эти красные родинки безвредны, но если они сохраняются некоторое время на коже, то врач вашего ребенка должен проверить их, становятся ли они больше или изменяют свои края. Большинство из них исчезают к тому времени, когда ваш малыш достигает половой зрелости, но некоторые такие родимые пятна могут остаться на всю жизнь.
Симптомы: родимые пятна красного цвета могут появляться на ягодицах, спине, груди, лице или даже области головы. Иногда они могут образовывать углубления на коже, а некоторые бывают приподнятыми над ее поверхностью. Чем глубже под кожей родинка, тем темнее цвет. Некоторые даже кажутся синими.
Что могут сделать родители?
Когда дело доходит до изменения цвета кожи у малыша, ненужно сразу беспокоиться. Есть способы, которые помогут облегчить ситуацию:
- Для родимых пятен, таких как клубничный невус, нет никакого лечения, и они обычно исчезают сами по себе. Если родинки увеличиваются и сохраняются на теле, врач может прописать бета-блокаторы или предложить удаление хирургическим путем.
- При акроцианозе старайтесь сохранять руки и ноги ребенка теплыми в течение первых двух дней. Воздействие холода может ухудшить сужение кровеносных сосудов. Не нужно ничего делать, симпатическая нервная система начнет шунтировать поток крови в эти области самостоятельно.
Некоторые домашние средства и советы помогут от высыпаний у новорожденных:
- Откажитесь от использования ароматизаторов и красителей в моющих средствах. Детская кожа очень чувствительна. Если вы заметили сыпь, которая не проходит, попробуйте перейти на лосьон для мытья младенцев и порошок / стиральное мыло без ароматизаторов и красителей.
- Попробуйте жирный крем от экземы. Сухость может привести к красноте и рыхлости кожи. Вы даже можете заметить шелушение. Попробуйте использовать качественный детский крем на жировой основе от экземы на проблемных участках.
- Температура тела ребенка. Чаще всего заметить пятнистость на коже можно после того, как вы искупаете малыша. Удостоверьтесь, что вы хорошо укутываете ребенка после того, как достанете его из ванны. Если вы заметили мраморную пятнистость на коже в другое время, укутайте малыша и прижмите близко к себе. Следите за температурой в комнате, она должна быть 20 градусов.
- Продукты питания. Если вы заметили, что кожа младенца меняет цвет или приобретает сыпь после определенных продуктов, то вам нужно убрать их из рациона ребенка на несколько дней, а чуть позднее поэтапно вернуть снова. Организм ребенка может еще учиться правильно реагировать на определенную пищу, но если проблема повторяется, то это возможно действительно аллергия.
Когда обратиться к врачу?
Если вы заметили, что кожа вашего ребенка внезапно покраснела и/или появились красные пятна, немедленно обратитесь к педиатру. Это может быть аллергическая реакция, которая иногда даже опасна для жизни. Вам понадобится совет врача о том, сколько антигистаминного лекарства нужно дать малышу, если это первая такая ситуация. Если вы заметили, что ваш ребенок синеет, немедленно обратитесь за неотложной медицинской помощью.
Загрузка…
Источник
О том, что такое физиологическая желтуха и нужно ли ее лечить, автор «Дэйли Бэби» поговорила с Еленой Георгиевной Жилиной, врачом-педиатром клиники «СМ-Доктор».
Желтуха физиологическая и патологическая
Физиологическая желтуха новорожденных, или неонатальная желтуха — это состояние, которое не угрожает здоровью ребенка и вообще не считается болезнью. Чего нельзя сказать о патологической желтухе новорожденных. Разница между этими состояниями глобальна.
Итак, при любой желтухе кожа ребенка и белки его глаз становятся желтоватого оттенка из-за особого вещества в крови под названием «билирубин». При нормальном течении «желтушки» ребенок светлеет примерно через неделю, а при патологических состояниях эта ситуация затягивается и не всегда имеет благоприятные прогнозы.
Механизм появления желтухи
Механизм появления «желтушки» прост и логичен. В крови каждого человека есть эритроциты, которые переносят по организму кислород и углекислый газ. У всех эритроцитов есть свой «срок службы». Когда они выходят из строя, организм их уничтожает. Побочным эффектом такой утилизации становится билирубин. Он имеет название «непрямой» или «жирорастворимый». Иначе говоря, это вредный и токсичный билирубин, который не растворяется в крови. Но наш организм умеет с ним справляться: особые белки крови доставляют этот билирубин в печень. Там с помощью специальных ферментов он превращается в водорастворимый (прямой) и легко выводится из организма. И пока в этой системе все работает гармонично, человек имеет нормального цвета кожные покровы. Но как только избыток билирубина начинает копиться в подкожном жире — кожа человека желтеет.
У новорожденных ситуация особая. Малыш в мамином животе имеет гораздо большую концентрацию гемоглобина (а значит, и эритроцитов) в крови, чем мы с вами. Когда он появляется на свет и начинает адаптироваться к жизни вне мамы, лишние эритроциты «утилизируются». Значит, в кровь попадает много «плохого» билирубина, который, по сценарию, должен оказаться в печени для дальнейшего обезвреживания. Но тех белков, которые переносят вредный билирубин в печень, не хватает. В итоге токсичный билирубин оседает в подкожном жире, как в зале ожидания, и ждет там переноса его в печень. Именно поэтому примерно на третьи сутки жизни ребенок желтеет.
Но время идет, ребенок крепнет, печень и ферментная система налаживают свою работу, справляются с избытком «плохого» билирубина — кожа малыша светлеет. На то, чтобы полностью «осветлиться», у здорового младенца уходит около 7-10 дней. У недоношенных детей сроки могут отличаться.
Бывает и такое, что ребенок не потерял желтоватый оттенок кожи на 10-й день, показатели билирубина все еще завышены, но врачи не бьют тревогу, а предлагают просто наблюдать ситуацию. Это так называемая «желтуха грудного вскармливания»: названа она так, потому что у детей на искусственном вскармливании ее не бывает. В результате этого состояния «желтизна» не уходит 3-4 месяца, но эта ситуация, как правило, безопасна для здоровья ребенка, и прекращать кормление малыша молоком не нужно.
Отметим, что определить причину затянувшейся желтухи может только врач по результатам осмотра и сданных анализов: ставить ребенку диагноз самостоятельно нельзя.
Возникновение патологической желтухи
К сожалению, бывает такое, что в результате некоторых патологий у новорожденного начинают утилизироваться не только те эритроциты, которым действительно подошел срок, но и здоровые. В итоге в крови становится очень много токсичного билирубина, а ферментная система с таким количеством, конечно, не справляется. Это опасное состояние уже именуется гемолитической болезнью. Такое бывает при резус-конфликте матери и ребенка, когда организм воспринимает плод как угрозу и вырабатывает антитела для уничтожения эритроцитов малыша. Уже в первые часы после родов эритроциты ребенка массово погибают, возникает серьезная анемия. Такое состояние угрожает здоровью печени, мозга, центральной нервной системы малыша. При критических показателях билирубина может проводиться переливание крови ребенку с заменой его «токсичной» крови на «чистую». Такое состояние настолько опасно, что в особо тяжелых случаях может закончиться летально.
Есть еще несколько причин, которые могут привести к патологической желтухе:
- атрезия желчевыводящих путей (редкая врожденная патология, вопрос решается хирургическим путем);
- пороки развития печени (в результате диабета беременных, маминых инфекционных заболеваний во время беременности или наследственных, генетических проблем);
- передозировка витамина К.
Перечисленные выше проблемы решаются, безусловно, только врачом и зачастую в условиях стационара. Если вас просят не уезжать домой сразу после роддома, а задержаться в детской больнице для дообследования, лечения и т.д., вы должны это сделать. Выписка, шары, цветы и подарки подождут. А если вас уже выписали, но ребенок «вдруг пожелтел», посетите педиатра.
Только врач может определить, какой тип желтухи именно у вашего ребенка, но зря волноваться не стоит. Статистика говорит о том, что больше половины всех новорожденных сталкиваются с этим физиологическим симптомом. Что касается недоношенных, то тут речь идет о 80% малышей.
Лечение
У билирубина, который является причиной желтухи, есть интересное свойство: он распадается под действием яркого света и теряет свою токсичность. Именно поэтому в роддомах и детских больницах используют так называемые «синие лампы», которые помогают организму младенца скорее справиться с желтухой. Этот метод называется «фототерапия». При таком способе лечения на раздетого младенца с надвинутой на глаза шапочкой светят интенсивным синим светом, не содержащим ультрафиолета.
Обратите внимание: синий свет не содержит УФ-лучей! Ни в коем случае нельзя в домашних условиях светить на малыша лампами с ультрафиолетом (кварцевые обеззараживающие лампы, лампа Вуда, КУФ для физиотерапии, солярий и пр.) — это приведет к тяжелым ожогам.
Еще очень полезно гулять на улице и стараться, чтобы на кожу ребенка попадал свет, то есть не закрывать его лицо «уголком», как еще недавно было принято делать. Для полезного эффекта вовсе не нужно, чтобы прямые солнечные лучи светили на лоб ребенку. Просто чаще бывайте на воздухе.
Нужна ли прививка от гепатита В в роддоме?
Есть мнение, что детям с желтушкой нельзя делать прививку от гепатита, так как это может только усугубить ситуацию. Однако сторонники доказательной медицины считают иначе.
Малыш с желтухой имеет больше шансов заразиться гепатитом, а потому ему как раз и нужна защита в виде вакцины. Прививка не сможет ухудшить ситуацию с желтушкой, а желтушка не сможет негативно повлиять на эффект вакцинации. Конечно, речь идет только о тех случаях, когда желтуху можно считать физиологической, то есть нормальной. Во всех остальных случаях вопросы вакцинации решаются с лечащим врачом.
Источник
Одним из важных показателей здоровья ребенка является его кожа и ее цвет, здоровая кожа имеет равномерную окраску, бледно-розовый цвет и, в зависимости от температуры, за счет расширения кожных покровов, может менять свою окраску от бледной до достаточно яркой, почти красной. Цвет кожи у детей зависит от многих внешних и внутренних факторов, и зачастую очень сильно зависит от состояния здоровья. Опытный врач и наблюдательная мама по цвету кожи малыша могу заподозрить многие заболевания и проблемы в самочувствии. Поэтому, на цвет кожных покровов при осмотре обращают внимание прежде всего, и затем это отмечают в карточке. Но какие изменения цвета кожи должны вас беспокоить более всего? На что нужно обращать внимание?
Если кожа бледная?
Цвет кожи существенно зависит от того, насколько активно кожа кровоснабжается благодаря сети мелких сосудов (капилляров). Цвет в нормальных условиях зависит от строения кожи у каждого малыша, а также от физической нагрузки и температуры окружающей среды. В условия жаркой погоды кожа может краснеть за счет расширения кожных покровов, а при прохладной погоде может быть централизация кровообращения в область внутренних органов. Кроме того, кожа обычно бледнеет при понижении давления крови и уменьшения ее количества в области мелких кожных капилляров.
Зачастую достаточно выраженная бледность кожи возникает у детей при железодефицитной и других видах анемии, при отеках кожи и при нарушении кровообращения с проблемами кровенаполнения мелких кожных сосудов. Нарушение микроциркуляции крови в мелких сосудах может возникать при сердечной недостаточности или повреждении сердца такими болезнями как дифтерия, пневмония, при пороках сердца или при поражении самого сердца инфекциями (эндокардит или миокардит). Также бледность кожи может возникать при болезнях почек, например, гломерулонефрите, а также при шоке и коллапсе (резкое падение давления почти до нуля), при сильном страхе, боли или замерзании.
Распространённая на все тело бледность кожных покровов может указать на анемию (пониженный гемоглобин крови), что может быть из-за нарушений в образовании эритроцитов из-за дефицита железа или других веществ, из-за нарушения синтеза эритроцитов костным мозгом (апластическая форма анемии), при избыточном разрушении эритроцитов из-за гемолиза, при остром кровотечении или при хронических небольших потерях крови, при пороках развития со стороны самого гемоглобина. При такой анемии кожа восковой бледности, с легкой желтизной, могут быть и другие признаки дефицита гемоглобина, проблемы с ногтями и волосами.
Кожа ребенка может быть бледной из-за утолщения ее верхних слоев, что не дает просвечивать капиллярам. Такое состояние может возникнуть при отеках с резким снижением количества белков во время гломерулонефрита, при нефротическом синдроме, при поражении кишечника и нарушении всасывания им питательных веществ, при сильных ожогах. Также бледность кожи из-за отечности может проявиться при гипотиреозе, пониженной функции щитовидной железы или при дефиците витамина А. В редких случаях бледность кожи обусловлена наследственным утолщением кожи или ожирением. Важно уметь отличить бледность на коже при анемиях (из-за снижения уровня гемоглобина или эритроцитов) от бледности, которая возникает при спазмах сосудов. В этом случае нужно посмотреть на область слизистых оболочек – десен или щек. При анемии они тоже очень бледные, при спазме сосудов – розовые.
В особых случаях бледность может иметь специфические оттенки – желтоватый при гемолизе, разрушении кровяных клеток, восковидный при нарушении синтеза клеток крови в костном мозге, при инфекциях и поражении сердца бледность может иметь оттенок кожи «кофе с молоком», при гнойном поражении органов бледность может быть от землисто-серой до зеленоватой при обезвоживании и токсикозе. Особенная форма бледности может возникать при дефиците в коже пигмента меланина при особом заболевании – фенилкетонурии или при альбинизме, тогда у ребенка будут еще и бесцветными ногти, волосы и брови с ресницами.
Если кожа имеет желтый оттенок?
Иногда цвет кожи ребенка приобретает различные оттенки желтого – от почти оранжевого, охряного до желто-зеленого, оливкового. Не всегда желтизна кожи означает то, что у ребенка желтуха, желтизна может возникать даже у здоровых детей – это так называемая «каротиновая желтуха», при употреблении большого количества продуктов желтого цвета (морковь, тыква). Тогда прокрашиваются кончик носа, стопы, ладошки, но это не опасно и лечения не требует. Но часто желтушная кожа – это признак серьезных патологий – так, при гемолитических процессах, когда эритроциты активно разрушаются в кровяном русле, возникает желтизна лимонного цвета, при желтухе, вызванной нарушением оттока желчи из печени (механические желтухи), кожа становится светло-оливкового цвета. При инфекционных и токсических желтухах с поражением самой ткани печени и накоплением в коже гемоглобина, возникает оранжево-желтый оттенок кожи. При этом желтизна будет не только на коже, но и на слизистых рта, в области склер глаз, а также наблюдаются проявления со стороны внутренних органов.
Если кожа синеет?
Синева кожи или цианоз, это окраска кожи от голубоватого до сливового и почти темно-вишневого цветов, при этом могут синеть как кожа, так и слизистые оболочки. При цианозе происходит застой крови в области венозной сети с затруднением оттока ее от периферических сосудов. Цианоз кожи видно на глаз, если количество кислорода в крови снижается ниже, чем на 15% от необходимого. Выраженность синюшности зависит от количества капилляров под кожей, от толщины кожи и количества пигмента в коже (степени загорелости). У детей синюшность может быть двух видов – локальный (регионарный), на отдельных участках тела и тотальный.
При локальном или регионаром цианозе синева может быть периоральной, расположенной вокруг рта, около носогубного треугольника, а также на кончике носа, в области мочек ушей, на губах, на языке, в области стоп или кистей ребенка. Обычно цианоз выявляется у детей с проблемами дыхания и сердца с сосудами. Если проблемы связаны с легкими, цианоз может возникать в результате того, что кровь плохо насыщается кислородом при прохождении через дыхательную систему. Это заболевание часто бывает при врожденных пороках сердца – тогда кровь венозная и артериальная частично смешивается в сердце, и в таком виде попадает в сосуды.
Синюшность в области лица, рук и ног может возникать в результате застоя крови в области вен из-за низкого давления, а также из-за недостатка кислорода в воздухе. Тогда венозная кровь застаивается в области конечностей и мелких сосудов кожи, насыщается углекислотой и приобретает темный цвет, она просвечивает через кожу и дает синеватый оттенок. По виду цианоза можно определить заболевание, особенно если это пороки сердца, обычно из-за особенностей кровообращения синева возникает в определенных отделах тела.
Также цианоз может возникать в результате нарушения оттока крови от конечностей при наложении тугих повязок – тогда венозная кровь плохо оттекает от конечности и возникает отечность и синева. Это бывает при гипсовании, при наложении давящих повязок.
Если кожа пятнистая, мраморная?
Отдельным вариантом нарушения кровообращения в коже может быть мраморность – чередование участков бледности с участками легкого посинения кожи. Это возникает в результате сбоев в работе нервной системы, регулирующей сосудистый тонус капилляров. При этом часть капилляров остается открытыми и даже расширенными, а часть – спазмируется, и отсюда на коже возникает подобный оттенок. Бывает у детей с поражениями нервной системы в родах и гипоксией, при явлениях вегетативной дисфункции, при эндокринных нарушениях. Чаще всего сочетается с гипергидрозом (повышенной потливостью) и похолоданием участков кожи. Для младенцев первых двух-трех месяцев жизни является вариантом нормы при условии того, что никаких других отклонений в здоровье нет, по мере адаптации к внеутробной жизни мраморность постепенно исчезает.
Если кожа краснеет?
Краснота кожи или ее гиперемия, как это называют врачи, может быть физиологической и патологической. Обычно кожа краснеет от повышения температуры, при понижении температуры, при активных физических нагрузках, возбуждении ребенка, плаче и крике. Кожа может краснеть в местах трения и раздражения, носит быстропроходящий характер и не приносит вреда. Патологическая краснота возникает при лихорадке, при увеличении количества эритроцитов в крови при ее сгущении, при отравлениях спиртом или медикаментами, при аллергии и токсическом раздражении кожи, при ожогах в первой стадии.
Участки ограниченной красноты на лице могут быть признаком инфекционных заболеваний (скарлатина), системной волчанки, при воспалении в результате воздействия солнца или других веществ. Обычно краснота кожи сопровождает воспалительные процессы, раны или формирующиеся абсцессы.
Источник

