Гнойнички на коже ног и рук в руки

Здравствуйте, дорогие читатели! Ежедневно на наши руки приходится значительная нагрузка, поэтому важно, чтобы они всегда были в рабочем состоянии. Гнойные прыщи на руках – распространенное явление.
Сыпь бывает единичной или множественной, а ее локализация варьируется от пальцев до плеча. Причины возникновения разные – как их выявить и помочь себе, об этом разговор в нашей статье.
Внутренние и внешние причины появления гнойников

Гнойничковое заболевание кожи на руках с одинаковой вероятностью может появиться у ребенка и у взрослых. Общие для всех возрастов причины появления прыщей следующие:
- аллергическая реакция организма (крапивница, дерматоз);
- нарушения работы желудочно-кишечного тракта либо эндокринной системы;
- наследственная предрасположенность;
- кожно-венерологические болезни;
- заболевания вирусной этиологии;
- грибковое поражение кожных покровов (дерматомикозы);
- инфекционные заболевания (корь, краснуха, ветряная оспа);
- последствия перенесенных нервно-психических потрясений (нейродермит);
- реакция на ультрафиолетовые солнечные лучи;
- тепловой перегрев (потница);
- нарушение правил гигиены;
- паразитарные заболевания (контагиозный моллюск, чесоточный клещ).
Нередко причины появления гнойников скрываются за агрессивными моющими средствами, косметикой, употребляемой нездоровой пищей. При этом высыпания проявляются не только на руках, но и ногах, а также – по всему телу.
Виды прыщей
Варианты сыпи разнообразны, зависят они от того, какой причиной вызваны. В целом, кожные проявления можно разделить на три общих вида:
- Красные прыщи: высыпания имеют багрово-красный оттенок по причине воспаления, сопровождающегося болевыми ощущениями, нагноением. Как избавиться от таких несовершенств можно узнать в нашей статье про народные и аптечные препараты;
- Сухие прыщи: появляются при растрескивании кожи на морозе, либо как остаточные явления нагноений. Болевых ощущений они не вызывают, но выглядят не эстетично. О лечении упоминалось в нашей недавней статье про эффективные способы избавления;
- Водянистые прыщи: выглядят как пузыри различного размера заполненные жидкостью. Разрозненные элементы могут сливаться в обширные очаги. Высыпания сопровождает сильный зуд, при расчесывании и внесении инфекции содержимое пузырей нагнаивается. Подробнее об этом можно почитать в нашей статье про дисгидроз.
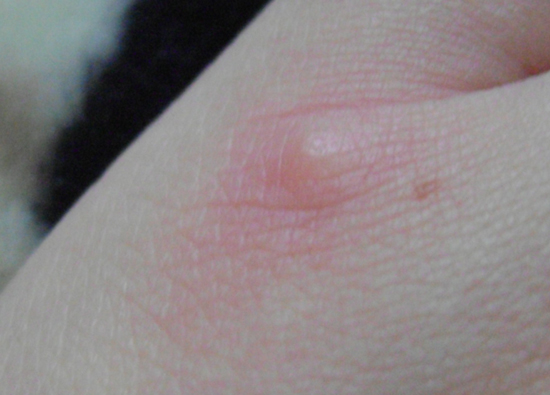
Встречаются частные случаи, так, например, наследственная болезнь Дарье, характеризуется появлением разлитых подкожных образований – прыщей, лечение которых проводят антибиотиками с курсом витаминотерапии.
Принципы лечения гнойных прыщей
Для определения метода лечения прыщей надо определиться с причиной их появления. Нередко, для того, чтобы разобраться в этом вопросе, за помощью обращаются к профильным врачам: аллергологу, венерологу, дерматологу, гастроэнтерологу, эндокринологу, инфекционисту.
Список большой, но проблема того стоит, так как чаще всего прыщи – это один из симптомов серьезного заболевания, а ранние сроки его выявления гарантируют скорейшее выздоровление. Лечение врач подбирает сообразно тому заболеванию, последствиями которого стали прыщи.
Здесь рассмотрим общие принципы, которые соблюдают при лечении прыщей:
- соблюдение гигиены с применением pH-нейтральных моющих средств;
- обработка антисептическими средствами участков здоровой кожи и сыпи медикаментозными препаратами;
- прием витаминных курсов, а также прием биоактивных добавок, например, пивных дрожжей;
- замените одежду, которую носите, на модели из натуральных тканей, отказавшись от синтетических материалов;
- избегайте контактов с больными людьми, не пользуйтесь чужими гигиеническими принадлежностями;
- мелкие трещины, ранки, царапины всегда промывайте водой, а также обрабатывайте антимикробными средствами.

Косметология в случаях заболевания гнойными прыщами кожи рук предлагает облучать их ультрафиолетовыми лучами для подсушивающего эффекта. Такой способ подходит не всем, у некоторых людей он, напротив, вызывает усиление воспалительного процесса.
Лечение медикаментами
Список лекарственных препаратов для лечения кожных гнойных прыщей достаточно обширен, его применение зависит от этиологии заболевания.
Антибактериальные мази:
- цинковая мазь 10%, применяется локально, обладает антимикробным и хорошим подсушивающим эффектом;
- тетрациклиновая мазь 3%, содержит антибиотик широкого спектра действия в отношении микроорганизмов, применяется местно;
- левомеколь, состоит из активных компонентов (метилурацил с хлорамфениколом), размягчает стержень прыща, вытягивает его содержимое, способствует быстрой регенерации тканей.
Противомикробные растворы:
- циндол, жидкая взвесь на основе цинка, обладает очищающим, обеззараживающим, снимающим боль и отек средством. После ее применения прыщи подсыхают;
- димексид, раствор на основе диметилсульфоксида, применяют только в разбавленном виде с водой либо смешивается с кремом, локально наносят на проблемные участки кожи. Обладает противомикробным, подсушивающим, заживляющим свойством;
- салициловая кислота, используется для антисептической обработки и подсушивания гнойных прыщей, оказывает отшелушивающее, а также противовоспалительное действие.

Биологически активные препараты:
- ихтиоловая мазь, продукт переработки горючих сланцев, лечит глубокие гнойные прыщи, хорошо размягчает и вытягивает внутреннее содержимое гнойника, обладает обеззараживающим, регенерирующим действием;
- мазь Вишневского, состоит из касторового масла, ксероформа и дегтя. Средство обладает размягчающим, вытягивающим действием, с его помощью хорошо очищаются гнойные очаги;
- гепариновая мазь, имеет в составе гепарин натрий. Снимает покраснение, уменьшает отек и воспаление, рассасывает гематомы. Применяют для лечения гнойничковых заболеваний кожи и их последствий – рубцов и пятен.
Фармацевтика имеет широкие возможности для лечения прыщей на руках, но выбор препарата, нужного для каждого конкретного случая, лучше сделать после консультации с врачом.
Народные способы
Кроме медикаментозных средств неоценимую помощь в лечении гнойных прыщей оказывает народная медицина. Вот несколько проверенных временем рецептов:
- Сок лимона развести спиртом в пропорции 2:1 и добавить порошок стрептоцида. Должна получиться густая взвесь-болтушка. Этим составом обрабатывать гнойные прыщи. Держать 30 минут, после чего смыть водой. Средство обеззараживает, снимает воспаление;
- Лист каланхоэ очистить от кожицы, затем протирать мякотью трижды в день пораженные участки – прыщи подсыхают, рассасываются;
- Свежий картофель натирают на мелкой терке, полученную кашицу накладывают на марлю, сделав тампон. Промокательными движениями обрабатывают гнойничковые высыпания. Способ поможет размягчить и подсушить прыщи. Хорошо делать теплые ванночки для рук с картофельным крахмалом.
Если попытки самолечения не приносят эффекта в течение недели, продолжать дальше нет смысла, вам необходима консультация врача.
Заключение
Берегите руки, соблюдайте гигиену, обрабатывайте их смягчающими и защитными средствами, носите рукавицы или варежки в холодное время года, а работу, связанную с загрязнениями, делайте в защитных перчатках.
Подпишитесь на наши обновления и расскажите друзьям о существовании сайта, где можно быстро найти полезную информацию. До скорой встречи, дорогие читатели!
Источник
Появление у человека гнойников на теле указывает на присутствие процесса воспалительного характера, которое называется пиодермией. Они требуют обязательного лечения, ведь гнойничковые поражения в запущенной форме стают причиной поражения внутренних органов и могут развить сепсис. Терапия длится долго, лечение иногда не обходится без оперативного вмешательства.
Причины возникновения
Провоцирующими факторами формирования гнойных высыпаний на коже считается:
- попадание инфекции в открытую рану, часто наблюдается при расчесывании прыщей,
- нарушение правил личной гигиены,
- нарушение метаболических процессов,
- гормональный дисбаланс,
- наличие процессов воспалительного характера в организме.
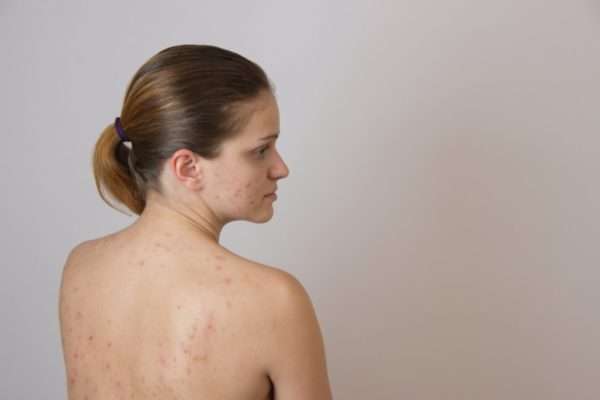
Появление гнойничков может сопровождать: герпес, чесотка, акне и псориаз.
Наиболее уязвимыми к появлению высыпаний гнойного характера считаются лица, которые подвергаются частым переохлаждениям или перегреваниям, получают недостаточное количество витаминов или имеют заболевания:
- сахарный диабет,
- нарушение функционирования ЦНС,
- аллергия,
- расстройства выработки кожного секрета.
Возбудители инфекции
Проявление гнойничковых заболеваний (пиодермий) провоцируют микроорганизмы, которые наделены способностью, проникать в верхние слои травмированной кожи. Чаще это стрептококки, стафилококки. Но провокаторами могут стать и такие микроорганизмы:
- кишечная и синегнойная палочка,
- гонококки,
- пневмококки,
- вульгарный протей,
- микоплазмы.
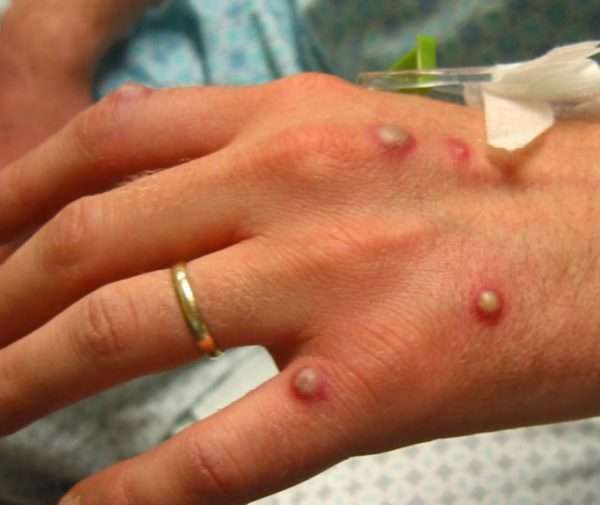
Кожа человека содержит большое количество жировых, белковых ингредиентов, что способствует жизнедеятельности микроорганизмов. Стрептококки, стафилококки присутствуют на коже всегда и представляют опасность только при проникновении в глубокие слои эпидермиса или при снижении иммунной защиты.
При наличии гнойничковых заболеваний состав бактериальной флоры на кожном покрове меняется, что может провоцировать формирование новых очагов поражения.
Характеризующие особенности фурункулеза
Под фурункулезом необходимо понимать патологическое состояние, характеризующееся поражением волосяных фолликулов и сальных желез. Фурункулез встречается чаще у мужчин. Участками локализации элементов сыпи является:
- шея,
- нос,
- таз,
- подмышечные впадины,
- лицо.
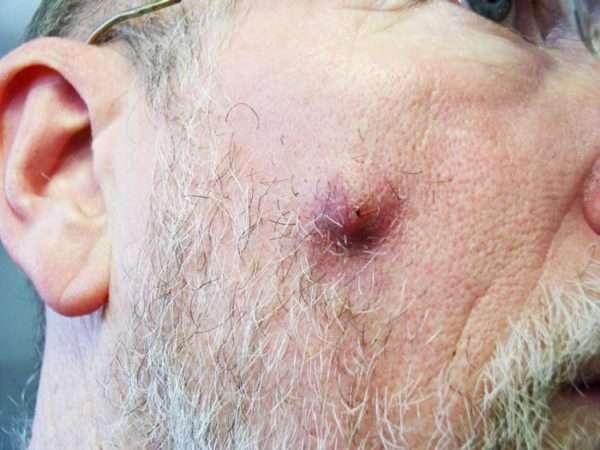
Патологическое состояние имеет несколько стадий:
- Инфильтрация – наблюдается появление гиперемии кожи, отечности, уплотнения.
- Формирование узелка – с течением времени превращается в гнойник. Стадия сопровождается появлением болевых ощущений при пальпации зоны поражения, накоплением гнойного экссудата, формированием стержня.
- Заживление – наблюдается вскрытие гнойника, ослабление интенсивности патологических симптомов, улучшение самочувствия.
Основные симптомы фурункулеза
- повышение температуры тела,
- появление болевых ощущений при пальпации,
- ощущение общей слабости,
- головная боль.
При отсутствии своевременного лечения появляется риск развития осложнений в виде менингита или сепсиса.
Течение карбункулеза
Карбункулез характеризуется формированием гнойников, которые поражают сразу несколько фолликулов. Патологическое состояние появляется чаще всего в теплое время года. Основные участки локализации гнойников – лицо, появление между лопатками, на ягодицах, шее.
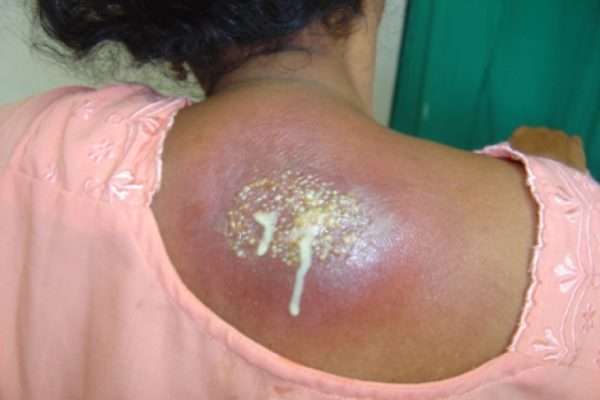
Размеры карбункула достигают несколько сантиметров, период его созревания длится 7-10 дней. Патологическое состояние сопровождается повышением температуры тела, болезненностью. Карбункул требует хирургического лечения.
Сикоз
Заболевание чаще поражает мужчин, провоцирующим фактором считаются нарушения нейроэндокринного характера. Часто его формирование связывают с хроническим ринитом, конъюнктивитом. Основными участками локализации гнойников считается:
- слизистая носа,
- кожа подбородка,
- участок над верхней губой,
- крылья носа,
- брови,
- веки,
- зона лобка.
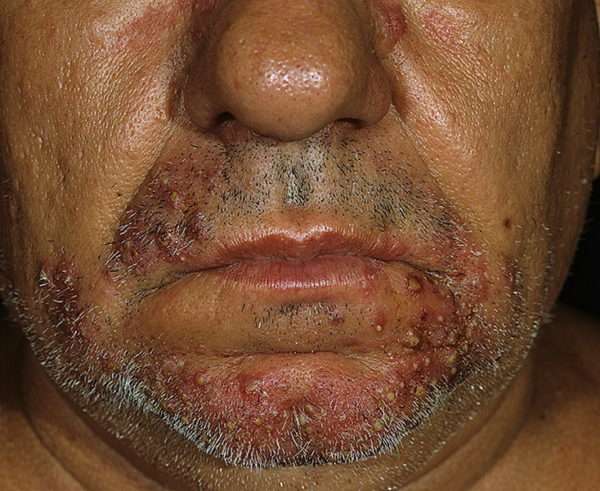
Зачастую формирование гнойников наблюдается на волосистой части лица. Первые симптомы – появление гиперемии – формирование сгруппированных пустул, которые содержат в своей полости гной. Этот процесс называют фолликулитом, он распространяется на прилегающие участки, сначала поражаются поверхностные слои кожи.
Гнойники могут самостоятельно исчезать и появляться снова. Длительное течение сикоза характеризуется формированием глубоких фолликулитов. Патологическое состояние характеризуется такими симптомами:
- отечность,
- гиперемия кожи,
- болезненность зон поражения.
После вскрытия гнойников наблюдается формирование желтоватой корки.
Другие гнойничковые заболевания
Пиодермией смешанного характера считается вульгарное импетиго, оно отличается заразностью. Процесс распространяется на кожу и на ее придатки. Сначала наблюдается появление гиперемии, в дальнейшем на ее месте появляются пузырьки, заполненные серозным содержимым – фликтены. С течением времени содержание приобретает гнойный характер, подсыхает, образуя корки. Одно из частых участков локализации пиодермии – лицо.
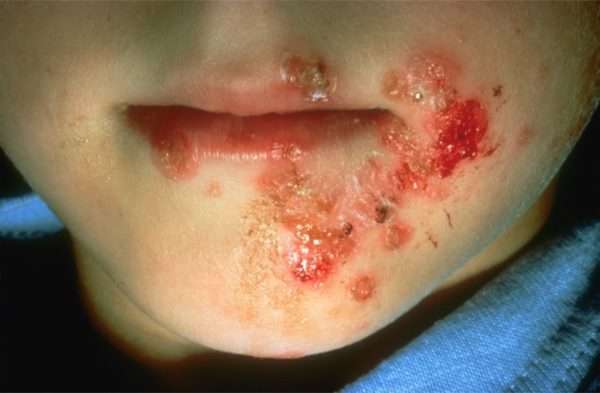
Абсцесс
Гнойники на коже могут проявляться в виде абсцесса. Он характеризуется формированием процесса воспаления и полости, которая заполняется гноем. Локализуется чаще на конечностях, шее, голове, у женщин – в подмышечной зоне. Часто женщины жалуются, что у них после шугаринга появились гнойники. Это может наблюдаться при несоблюдении правил дезинфекции применяемых инструментов, а также вследствие врастания волосков.
Возникает это патологическое состояние в результате нарушения целостности кожи и проникновения бактерий. Клиническая картина проявляется:
- болевыми ощущениями в области поражения,
- гиперемией,
- флуктуацией,
- учащенным сердцебиением,
- отеком,
- повышением температуры,
- бугорками, впадинами на коже.
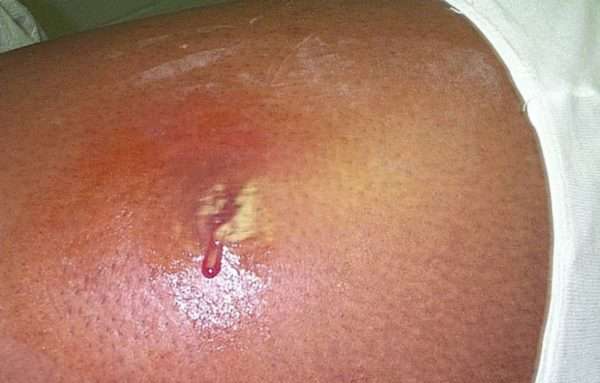
Сначала наблюдается появление покраснения, которое впоследствии превращается в инфильтрат и гнойник с лейкоцитами, живыми, мертвыми микроорганизмами. Патологическое состояние опасно тем, что может стать причиной распространения инфекции.
Лечебные мероприятия
Чтобы лечение было результативным, необходимо выяснить причины появления патологического состояния и направить силы на ее устранение. Рекомендуется:
- нормализовать функционирование органов пищеварительного тракта,
- восстановить гормональный баланс,
- следить за личной гигиеной,
- избегать стрессы,
- соблюдать рациональное питание.
Важным этапом является очищение кожного покрова, для этого можно использовать скрабы, маски домашнего приготовления. А также нужно обратиться к косметологу, который назначит курс процедур, помогающих растворить сальные пробки, а также отслоить отмершие клетки эпидермиса. Наиболее эффективными процедурами считается:
- ультразвуковая чистка,
- химический пилинг,
- криотерапия,
- мезотерапия.

Внимание! Начинать процедуры можно только после устранения процесса воспалительного характера. В противном случае появляется риск распространения инфекции.
Медикаментозная терапия
В осложненных случаях появляется необходимость назначения антибактериальных препаратов. Чаще всего применяют:
- Юнидокс Солютаб.
- Эритромицин.
- Тетрациклин.
- Доксициклин.
Подбор лекарств, дозы, продолжительности лечения осуществляет врач
Параллельно с этим назначаются:
- Ретиноиды, которые устраняют избыточную активность сальных желез и регенерируют эпителиальные ткани. Препараты выбора – Третиноин, Адапален, Изотретиноин.
- Сорбенты, БАДы с лактобактериями. Средства помогают нормализовать микрофлору кишечника, выводя токсические вещества из организма. В эту группу входят лекарства: активированный уголь, Полисорб, Линекс, Лактофильтрум.
- Витаминно-минеральные комплексы. К ним относя витамины: Е, А, С, а также цинк.
Применяются также средства для местного нанесения, но только после согласования с врачом. Эффективными являются:
- Йод. Его используют для точечного нанесения на пораженные участки, он хорошо устраняет воспалительный процесс и дезинфицирует.
- Цинковая мазь. Препарат оказывает ранозаживляющее действие, препятствует некротизированию тканей, защищает от негативного воздействия патогенных микроорганизмов.
- Левомеколь. Наносить средство рекомендуется на зоны поражения на 2-3 часа, потом смыть водой.
- Салициловая кислота. Эффективно борется с бактериями, устраняет гиперемию, отмершие клетки.
- Спиртовая настойка календулы. Оказывает ранозаживляющее, противовоспалительное действие.
Также эффект наблюдается от принятия ванн с морской солью или марганцовкой, они оказывают обеззараживающее и подсушивающее воздействие. Запрещается использовать горячую воду.
Применение народных рецептов
Перед тем как применять народные средства рекомендуется проконсультироваться с врачом. Эффективным считается использование:
- Сока алоэ, он помогает вытянуть гной. К зоне поражения прикладывают листок растения, без верхней кожицы. Оставить его нужно на всю ночь, для того чтобы он не сползал, его нужно прикрепить пластырем. В тяжелых случаях процедуру проводят несколько раз.
- Настой календулы. Для приготовления 1 ст. л. сырья заливают 500 мл кипятка и оставляют на 30 минут. Настой используют для протирания кожи. Если к нему добавить мед в расчете 1 ч. л. на стакан раствора, то его можно использовать для примочек. Для этого в растворе смачивают ватный диск и прикладывают к зоне поражения на 20 минут.
Есть и второй способ приготовления настойки. Для ее приготовления необходимо 2 ст. л. цветов календулы залить 50 г спирта, 40 г воды, 80 г одеколона. Смесь оставляют в теплом месте, а затем добавляют к ней 1 ч. л. 5% борного спирта и ½ ч. л. глицерина. Средством протирают пораженные участки два раза в сутки.
- Свежие листья березы, крапивы, корня одуванчика и лопуха. Необходимо взять 2 ст. л. смеси, залить 500 мл кипятка, проварить 15 минут, процедить и остудить. Отвар рекомендовано пить по 100 мл трижды в сутки.
- Аппликация из лука. Чтобы гной быстрее вышел наружу надо к зоне поражения приложить печеную луковицу и закрепить ее пластырем. Аппликацию лучше оставить на ночь.

Профилактика
Предупредить формирование гнойников поможет соблюдение правил:
- рационального питания. С рациона исключается употребление фаст-фуда, жирных и соленых блюд, специй, маринада, майонеза, сахара, пшеницы, молока. Предпочтение следует отдать фруктам, овощам, зелени, растительному маслу, кисломолочным продуктам. Из зерновых лучше употреблять гречку, овсянку, отруби,
- физической активности. Как можно больше времени нужно проводить на свежем воздухе,
- личной гигиены. Нужно ежедневно принимать душ или ванну, имея несколько полотенец – для лица, рук, ног, головы,
- стирки постельного и нательного белья,
- носки вещей, которые должны быть изготовлены из натуральных тканей,
- использования гипоаллергенных косметических средств, которые не должны содержать комедогенных компонентов.
Внимание! Запрещается проводить самостоятельное выдавливание прыщей, это может стать причиной тяжелых осложнений. Болевые гиперемированые элементы сыпи также нельзя трогать. Любые повреждения кожного покрова необходимо сразу обрабатывать антисептическими растворами, чтобы помешать присоединению бактериальной микрофлоры.
Приступать к лечению гнойников на теле нужно только после осмотра врача. Самолечение может стать причиной ухудшения состояния и развития очень тяжелых осложнений.
Источник
У детей и взрослых очень часто развиваются гнойничковые заболевания кожи. По-другому они называются пиодермиями. В основе лежит воспаление тканей с образованием гноя. Данная патология имеет инфекционную (бактериальную) природу. При отсутствии должной помощи возможны опасные осложнения: бактериемия, сепсис, полиорганная недостаточность.
Пиодермия у взрослых и детей

Гнойничковые заболевания кожи бывают первичными и вторичными
Гнойничковые заболевания кожи — это многочисленная группа болезней, вызванных стафилококками, стрептококками или смешанной флорой.
Распространенность данной патологии очень высока.
В течение жизни с пиодермией сталкивается практически каждый человек. Поражаются следующие структуры:
- эпидермис;
- дерма;
- ногти;
- волосы;
- сальные железы;
- потовые железы.
Инфекция может распространяться на суставы и кости. В тяжелых случаях микробы попадают в кровоток и нарушают функцию внутренних органов.
Пиодермия у детей и взрослых бывает первичной и вторичной. В первом случае она развивается самостоятельно. Вторичная форма бывает осложнением других болезней: чесотки, сахарного диабета, экземы.
Различают стафилодермии, стрептодермии и стрептостафилодермии.

Инфекция может распространяться на суставы и кости
Наиболее широко распространены следующие гнойничковые заболевания:
- фурункул;
- фурункулез;
- карбункул;
- фолликулит;
- везикулопустулез;
- гидраденит;
- сикоз;
- остиофолликулит;
- псевдофурункулез;
- стрептококковое импетиго;
- простой лишай;
- заеда;
- эктима;
- целлюлит;
- паронихия;
- рожа;
- смешанная форма импетиго;
- язвенно-вегетирующая хроническая пиодермия;
- рубцующийся фолликулит.
Наибольшую опасность представляют глубокие пиодермии.
Возбудители гнойничковых болезней
У детей и взрослых пиодермии вызывают стафилококки и стрептококки. Они являются представителями естественной микрофлоры человека. Среда их обитания — кожные покровы. Большинство стафилококков и стрептококков относятся к условно-патогенной микрофлоре, но некоторые из них патогенны.
Стафилококки образуют токсины
Большую роль в развитии пиодермий играют стафилококки. Эти бактерии имеют следующие отличительные признаки:
- являются нормальными обитателями кожи;
- в большом количестве находятся под ногтями и в складках кожи;
- представлены 20 видами;
- неспособны к передвижению;
- шаровидной формы;
- нетребовательны к питательной среде;
- способны вызвать аллергические реакции;
- имеют различные факторы патогенности.
Стафилококки образуют токсины (сфингомиелиназу, альфа-токсин и эксфолиативный токсин). Другими факторами патогенности этих бактерий являются адгезины, протеин А, ферменты и капсула. Все они помогают микробам поддерживать свою численность, проникать в кожу и выживать при неблагоприятных условиях окружающей среды.
Стрептококки у детей и взрослых имеют сферическую форму. Они расположены в виде цепочек. Стрептококки вырабатывают токсины, ферменты и белок М. Эти бактерии выделяются у каждого десятого больного пиодермией. Они очень устойчивы в окружающей среде. Стрептококки выдерживают низкую температуру.
Причины гнойничковых болезней
Гнойники на теле у детей и взрослых образуются по разным причинам. Наибольшее значение имеют следующие предрасполагающие факторы:
- наличие чесотки;
- снижение иммунитета;
- переохлаждение;
- вирусные заболевания;
- переутомление;
- наличие сахарного диабета;
- хронические заболевания почек и сердца;
- очаги хронической инфекции;
- несоблюдение личной гигиены;
- микротравмы кожи;
- злокачественные опухоли;
- облучение или проведение химиотерапии;
- аутоиммунные болезни;
- кахексия;
- гиповитаминоз;
- перегревание;
- ожирение.
Микробы начинают проявлять свои свойства при снижении резистентности организма. Нарушение иммунитета бывает местным и общим. В первом случае снижается барьерная (защитная) функция кожи. Это облегчает проникновение бактерий в кожу.
Факторами риска развития пиодермий являются переутомление, неполноценное питание, детский возраст, контакт кожи с различными химикатами и раздражающими веществами, загрязнение среды и потливость. Часто болеют малыши до 4 лет.
Гидраденит как разновидность пиодермии
У взрослых людей может развиться такая патология, как гидраденит. Это гнойное заболевание, характеризующееся поражением потовых желез. Возбудители инфекции — стафилококки. Гидраденит не развивается в детском и пожилом возрасте, так как в эти периоды потовые железы практически не функционируют.
Предрасполагающими факторами являются половое созревание, климакс, изменение pH кожи, гипергидроз, ожирение, сахарный диабет, нарушение терморегуляции, наличие опрелостей и мацерация кожи.

Гидраденит характеризуется поражением потовых желез
В процесс чаще всего вовлекаются следующие участки:
- подмышки;
- промежность;
- мошонка;
- большие половые губы;
- ореолы молочных желез;
- волосистая часть головы.
У большинства больных поражается подмышечная зона.
Воспаление является односторонним. Наблюдаются следующие симптомы:
- зуд;
- плотные узелки;
- парные угри черного цвета;
- изменение цвета кожи над узлом;
- болезненность;
- отек;
- боль;
- нарушение сна;
- лихорадка;
- головная боль;
- слабость.
Изначально появляется узел величиной до 2 см. Через несколько дней он нагнаивается.

Если лечение не проводится, то имеется риск развития сепсиса
Рядом с узлом возникают черные точки, напоминающие угри или гнойные прыщи на лице. Цвет кожи в области нагноения приобретает красно-синий цвет. Возникает отек. Он обусловлен застоем межтканевой жидкости. Множественные узлы могут сливаться между собой.
В этом случае образуется крупный инфильтрат. Ткань потовых желез разрушается. Образуется полость, которая заполняется гноем. Вначале узел является плотным, но затем он размягчается. Характерен симптом флюктуации.
Некротический стержень при гидрадените не образуется. Гнойник вскрывается. В этот период общее состояние человека улучшается.
На месте узла появляется язва, которая оставляет после себя рубец. Если лечение не проводится, то имеется риск развития флегмоны, сепсиса и лимфаденита. Возможны частые рецидивы. Иногда это гнойничковое заболевание приобретает хроническое течение. Общая продолжительность гидраденита составляет около 2 недель.
Образование на коже фурункулов
У ребенка и взрослого может возникать такая гнойная патология, как фурункул. В обиходе он называется чиреем. Это форма стафилодермии, характеризующаяся гнойным воспалением волосяного фолликула и вовлечением в процесс окружающих тканей. Не нужно путать это заболевание с карбункулом. В последнем случае поражается сразу несколько волосяных фолликулов.
Фурункул имеет 3 стадии развития. Все начинается с появления зоны инфильтрации. Пораженный участок кожи краснеет, отекает и становится плотным. Диаметр инфильтрата достигает 2-3 см. Кожа становится болезненной.
Посередине располагается волос. Наиболее часто фурункулы появляются там, где кожа наиболее загрязняется и подвергается трению.
Это могут быть шея, спина, грудь, паховая область и ягодицы. Иногда поражаются губы, щеки и веки. На второй стадии происходит нагноение. Формируется стержень. Происходит это на 3-4 день. Появляются признаки интоксикации организма. Некротический стержень заканчивается пустулой. Гной представлен отмершими тканями и лимфоцитами. После вскрытия фурункула общие симптомы исчезают. 3 стадия характеризуется заживлением кожи. Образуется рубец, который затем бледнеет и исчезает.
Везикулопустулез у новорожденных детей
У маленьких детей диагностируется такая болезнь, как везикулопустулез. Данная патология чаще всего вызывается стафилококками. Иначе это заболевание называется буллезным импетиго. В процесс вовлекаются терминальные отделы потовых желез малыша. Это наиболее частое дерматологическое заболевание новорожденных. В большинстве случаев первые симптомы появляются на 5-7 день после родов.
Везикулопустулез чаще всего вызывается стафилококками
В группу риска входят недоношенные малыши. Наиболее частым возбудителем является золотистый стафилококк. В основе патогенеза лежит повреждение кожных покровов. У малышей они более тонкие, нежные и ранимые.
Предрасполагающими факторами являются неправильный уход за ребенком, высокая или низкая температура воздуха, искусственное вскармливание, инфицирование вирусом иммунодефицита человека, повышенная потливость, наличие гнойничковых заболеваний у матери и неправильное пеленание.
При этом кожном заболевании наблюдаются следующие симптомы:
- сыпь розового цвета;
- лихорадка;
- плаксивость;
- сухость слизистых;
- снижение аппетита;
- беспокойность.
Экзантема может быть единственным признаком.

Экзантема может быть единственным признаком заболевания
Она образована везикулами (пузырьками). Данные морфологические элементы имеют следующие особенности:
- до 5 мм в диаметре;
- имеют красный венчик;
- розового цвета;
- содержат серозный секрет;
- одиночные или множественные;
- склонны к слиянию;
- быстро распространяются по телу.
Через некоторое время появляются гнойнички. Они представлены пустулами. Внутри находится гнойный экссудат. Пустулы вскрываются, и образуются эрозии.
Формирующиеся корочки отпадают и не оставляют после себя рубцов. Происходит полное заживление. Изначально сыпь локализуется в области головы, верхней части спины, ягодиц и складок.
Если лечение проводится поздно, то возможны осложнения в виде сепсиса, абсцессов и флегмоны.
Развитие сикоза у взрослых
К гнойничковым заболеваниям кожи головы относится сикоз. В основе развития этой патологии лежит нарушение чувствительности фолликулов волос. Предрасполагающими факторами являются:
- хронический ринит;
- порезы во время бритья;
- микротравмы;
- хронический конъюнктивит;
- выщипывание волос в носу при помощи пинцета.

Сикоз часто становится причиной выпадения волос
При этой форме пиодермии поражается волосистая часть лица. Наиболее часто гнойничковые высыпания появляются в области усов, бороды, крыльев носа, бровей и края век.
Иногда в процесс вовлекаются подмышечные области и лобковая зона. Чаще всего болеют мужчины. Изначально развивается фолликулит.
На коже появляется множество мелких гнойничков (пустул). Они вскрываются и иссыхают. Кожа больных людей покрывается корочками желтоватого цвета. Дополнительные симптомы включают покраснение и отечность.
При сикозе морфологические элементы сыпи имеют плотное основание. Они ярко-красного цвета и располагаются группами.
При прикосновении к коже возникает боль. Зуд и жжение возникают редко. Общее состояние не изменяется. Регионарные лимфатические узлы не увеличиваются. При паразитарной форме сикоза симптомы воспаления выражены слабее. Данная патология отличается острым течением.
Рецидивы не наблюдаются. Люпоидный сикоз часто становится причиной выпадения волос.
Рожистое воспаление кожи
В группу стрептодермий входит рожистое воспаление. В процесс вовлекаются слизистые и кожные покровы. Это одно из самых распространенных бактериальных заболеваний. Рожистое воспаление встречается повсеместно. Уровень заболеваемости достигает 20 случаев на 100000 человек. Симптомы чаще всего появляются летом и осенью.
Рожистое воспаление входит в группу стрептодермий
Женщины болеют чаще мужчин. В группу риска входят люди с хроническим тонзиллитом, поражением зубов и глотки. Рожа относится к заразным заболеваниям.
Передача микробов возможна контактным и аэрогенным механизмами.
Предрасполагающими факторами являются:
- редкое мытье рук;
- травмы кожи и слизистых;
- венозная недостаточность;
- нарушение оттока лимфы;
- микозы;
- нарушение трофики тканей;
- избыточный вес;
- наличие сахарного диабета.
Период инкубации достигает 5 дней. Болезнь начинается остро с лихорадки, озноба, боли в голове и мышцах. Иногда наблюдаются нарушение сознания и рвота. Через некоторое время появляется кожный зуд определенной области.

Симптомы рожистого воспаления чаще всего появляются летом и осенью
Данный участок уплотняется и становится болезненным. Возможно жжение. Позже присоединяются отек и покраснение.
Участки гиперемии имеют четкие границы и неровные края. Они ярко-красного цвета, иногда с бурым оттенком. При надавливании гиперемия исчезает на несколько секунд. Повышается местная температура. Появляются пузырьки с серозным или гнойным секретом. Иногда возникают кровоизлияния.
Чаще всего поражается кожа щек, углов рта, носа, предплечья, ног и волосистой части головы. Лихорадка может сохраняться более недели.
Характерным признаком рожистого воспаления является лимфоаденопатия. После исчезновения красных пятен наблюдается легкое шелушение кожи. Если лечение проводится неправильно, то развиваются абсцесс, флегмона, тромбофлебит, сепсис и пневмония.
План обследования больных
Диагностические мероприятия направлены на установление возбудителя и исключения н
