Гниение кожи на лице
На чтение 9 мин. Просмотров 2.9k. Опубликовано 09.05.2018 Обновлено 09.05.2018
Кожные болезни характеризуются нарушением структуры кожного покрова. Основными признаками их является появление покраснений на коже, сопровождающихся зудом.
Строение кожи
Кожный покров состоит из трех слоев:
- Эпидермис – верхний слой кожи, толщина которого составляет 1-3 мм. Состоит из ороговевших клеток, содержащих кератин. Он выполняет защитную функцию.
- Дерма – второй слой кожного покрова, состоящий из волокон соединительной ткани. Толщина этого слоя 1-3 мм. Благодаря дерме кожа очень эластична. Она имеет развитую сосудистую систему и нервные окончания
- Подкожная клетчатка – третий слой, состоящий так же из соединительной ткани. Он содержит множество жировых клеток, образующих подкожный жир, который выполняет защитную функцию для внутренних органов.
Виды заболеваний кожи и их фото
Гнойные заболевания кожи (пиодермии)
Этот вид болезни может быть обусловлен попаданием инфекции в кожный покров. Как правило, такими микроорганизмами могут быть:
- Стафилококк;
- Стрептококк;
- Кишечная палочка;
- Сине-зеленый гной.
Пиодермии могут быть двух видов:
- Инвазийные – распространение инфекции проходит в тканях человека;
- Неинвазийные – нагноения проходят на поверхности, не затрагивая внутренних тканей.
Симптомы возникновения гнойных болезней:
- Образование покраснений и воспалений;
- Зуд;
- Болезненные ощущения в области покраснения;
- В центре воспаления виден белый стержень гноя.
Самые распространенные пиодермии:
- Рожа;
- Абцесс;
- Фурункул;
- Фолликулит;
- Импетиго;
- Карбункул.
Отметим! При лечении пиодермий назначают антибиотики (мази, таблетки, инъекции), витамины и отшелушивающие средства. В тяжелых случаях применяется хирургическое вмешательство.
Грибковые инфекции (микозы)
Грибок кожи – самое распространенное заболевание. Практически каждый человек, хотя б единожды с ним сталкивался. В основном микозы можно вылечить самостоятельно, и только при запущенных формах следует обратиться к врачу.
Причинами возникновения грибковой инфекции может быть:
- Контакт с зараженным человеком, животным, растением;
- Попадание инфекции в поврежденный эпидермис;
- Ношение тесной обуви и одежды;
- Плоскостопие.
Симптомы недуга:
- Шелушение;
- Воспаление и покраснение кожного покрова;
- Образование волдырей;
- Зуд;
- Утолщение ногтевой пластины.
Примечание! При лечении микоза используются противогрибковые препараты. Медикаментозное лечение следует чередовать с народной медициной.
Паразитарные поражения кожи
Паразитарные поражения обусловлены попаданием под эпидермис паразитов, которые питаются за счет человека, и отравляют его ядами и продуктами своей жизнедеятельности. Помимо внутренних паразитов есть еще и внешние – вши и клещи.
Причины недуга:
- Слабый иммунитет;
- Заражение от домашних животных;
- Неблагоприятная окружающая среда;
- Контакт с зараженным.
Симптомами паразитарных поражений могут быть:
- Сильный зуд;
- Образование волдырей;
- Появление красных пятен;
- Повышенная температура;
- Быстрая утомляемость.
Основные виды паразитарных болезней кожного покрова:
- Чесотка – попадание под кожу чесоточного клеща.
- Педикулез –недуг, вызванный укусами вшей. Бывает трех видов: головной, лобковый, платяной.
- Демодекоз – болезнь, вызванная проникновением подкожных клещей. Характерным признаком является сильная сыпь на эпидермисе, похожая на угревую, и выпадение ресниц.
Лечение назначается дерматовенерологом. Он выписывает мази, которые следует применять строго по назначению.
Инфекционные и вирусные заболевания
Эти виды болезней обусловлены попаданием вируса под кожный покров. Они могут быть как врожденными, так и приобретенными. Передается заболевание контактным путем.
Симптомы вирусных и инфекционных болезней:
- Воспаление и покраснение;
- Зуд;
- Появление небольших пузырьков с жидкостью.
Самые распространенные болезни:
- Ветряная оспа (ветрянка);
- Герпес;
- Краснуха;
- Корь;
- Опоясывающий лишай;
Примечание! При долгом воздействии солнечных лучей недуг может прогрессировать.
Генетические заболевания
Эти болезни вызваны хромосомным нарушением целостности клеток.
Причины появления недуга:
- Воздействие ультрафиолетового излучения;
- Воздействие химикатов;
- Неблагоприятная окружающая среда;
- Прием алкоголя и наркотиков во время беременности.
Виды генетических заболеваний:
- Обыкновенный ихтиоз – недуг, поражающий детей от трех месяцев до двух лет.Окончательно формируется к 8 годам Характеризуется повышенным шелушением кожного покрова. Отсутствие потоотделения и слюноотделения.В основном дети, страдающие этой болезнью, отстают в развитии.
- Врожденный ихтиоз – врожденныйнедуг, признаки которого можно увидеть еще при беременности. Ороговевший слой эпидермиса охватывает так же ротовую полость, нос и уши. Это приводит к видоизменению некоторых органов.
- Эпидермолиз буллезный – болезнь, при которой кожный покров постоянно покрывается волдырями. Причины болезни неизвестны.
Дерматиты и нейродерматозы
Дерматит – воспаление кожного покрова под воздействием внешних или внутренних факторов.
Причины образования недуга:
- Длительное воздействие солнечных лучей;
- Постоянное трение и давление;
- Воздействие температур
- Нарушение функций сальных желез;
- Воздействие медикаментозных препаратов;
- Нервное напряжение
Виды дерматита:
- Отморожение;
- Опрелость;
- Потертость.
Нейродерматоз – болезнь, сопровождающаяся появлением высыпаний и зуда. Причиной возникновения является длительное нервное напряжение.
Виды заболевания:
- Кожный зуд;
- Нейродермит;
- Крапивница.
Папулосквамозные заболевания
Эти заболевания кожи, признаками которых является появление красных и розовых пятен на эпидермисе и шелушение.
Виды папулосквамозных болезней:
- Псориаз;
- Плоский лишай;
- Нитевидный лишай;
- Себорейный дерматит;
- Розовый лишай.
Эритемы
Эритема – это недуг, характеризующейсяобразованием розовых и красных пятен на кожном покрове. Причиной является расширение сосудов.
Этуболезнь можно разделить на два типа:
- Физиологическая эритема – кратковременный кожныйнедуг, появляющийся из-за нервных срывов, воздействия температур и химических веществ.
- Патологическая эритема – заболевание вызванное инфекционными заражениями, воздействием солнечных лучей, нарушением кровообращения.
Себорея
Себорея – это заболевание покрова головы, обусловленное повышенным выделением сальных желез.
Делится на два типа:
- Сухая –ломкость, истонченность волос.
- Жирная – сопровождается сильным зудом, появлением перхоти в виде желтых хлопьев.
Причины возникновения:
- Неблагоприятная окружающая среда;
- Нарушение обмена веществ;
- Генетическая предрасположенность.
Нарушение пигментации кожи
Причинами появления этого недуга являются:
- Избыточное количество пигмента;
- Частичное или полное отсутствие пигмента.
Типы недугов:
- Дипигментации (альбинизм);
- Веснушки;
- Витилиго.
Онкологические заболевания
Злокачественные опухоли с каждым годом все чаще встречаются среди пациентов онкологического отделения.
Их делят на два вида:
- Меланома – плоские и иногда бесцветные образования на кожном покрове. Выявить ее на ранних стадиях очень сложно.
- Базалиома – заболевание, сопровождающееся появлением красноватых бугорков на коже
Основная причина появления онкологических образований на коже – это воздействие естественных и искусственных ультрафиолетовых лучей.
Метаболические заболевания
Метаболический недуг связан с нарушением обмена веществ.
Разновидности:
- Липоидный некробиоз – болезнь, при которой происходит отложение жиров на некоторых участках кожного покрова;
- Кальциноз – отложение солей кальция;
- Амилоидоз – недуг, при котором в тканях скапливается амилоид.
Профессиональные заболевания
Профессиональные заболевания возникают под действием одного или нескольких вредных факторов на протяжении длительного периода.
Примеры профессиональных болезней:
- Профессиональная экзема;
- Профессиональный аллергический дерматоз;
- Масляный фолликулит;
- Свиная рожа;
- Профессиональный микоз.
Наиболее распространенные заболевания кожи
Акне
Акне – это недуг, сопровождающийся воспалением волосяных фолликулов и закупоркой пор. Угревая болезнь встречается у людей разного возраста, несмотря на то, что раньше она считалась подростковой.
Причины возникновения:
- Воздействие высоких температур;
- Повышенная влажность;
- Воздействие солнечных лучей;
- Использование некачественных косметических средств;
- Постоянное трение;
- Выдавливание прыщей;
- Реакция на медикаментозные препараты;
- Контакт с химическими раздражителями.
Лечение включает всебя:
- Применение антибактериальных препаратов (наружно и внутрь);
- Курс приема гормональных препаратов;
- Правильный уход за телом;
- Применение народной медицины.
Экзема
Экзема –это воспалительное заболевание кожи. Оно не заразно, то есть не передается контактным путем.
Причинами появления экземы могут быть:
- Негативное воздействие некоторых видов тканей;
- Аллергические реакции на продукты питания, медикаменты, пыльцу растений;
- Повышенное выделение пота;
- Ослабленный иммунитет;
- Нервное напряжение.
Следует обратиться к врачу при обнаружении таких симптомов, как:
- Появление покраснений и воспалений;
- Сильный зуд и жжение;
- Образование волдырей и мокнущих красных пятен;
- Сухость и шелушение.
Чаще всего экзема появляется на коже головы, лице, руках и ногах.
Герпес
Герпес –это самая распространенная вирусная болезнь, характеризующаяся появлением небольших пузырьков с жидкостью. Вирус герпеса может находиться в организме в стадии сна, проявляется только в моменты ослабления иммунитета. Болезнь является заразной.
Причины заражения герпесвирусом:
- Контакт с зараженным;
- Переохлаждение;
- Нервное напряжение и стрессы.
Признаками недуга может служить:
- Появление покраснений на коже и слизистой оболочке;
- Образование мелких пузырьков;
- Зуд;
- Болезненные ощущения при надавливании.
Меланома
Меланома – злокачественная опухоль на кожном покрове. Она образуется из пигментных клеток. Причиной появления этого образования служит повреждение ДНК меланоцита.
Это может случиться из-за:
- Воздействия естественного или искусственного ультрафиолетового излучения;
- Неправильного питания;
- Перенесенных ранее онкологий;
- Появления доброкачественных образований;
- Избыточного веса;
- Пониженного иммунитета.
Стоит насторожиться при обнаружении следующих симптомов:
- Изменение цвета– пятно может быть как намного темнее цвета кожного покрова, так и светлее.
- Появление зуда и жжения;
- Появление воспалений и покраснений;
- Выпадение волос в области поражения.
- Образование маленьких родинок вокруг одной большой;
- Уплотнение кожи.
При обнаружении всех этих признаков следует немедленно обратиться к врачу.
Опрелости
Опрелость – это недуг обусловленный воспалением кожного покрова. Как правило, образуется в местах складок.
Причины появления опрелостей:
- Аллергическая реакция;
- Непереносимость средств гигиены;
- Повышенное потоотделение;
- Медленный обмен веществ;
- Недержание мочи;
- Постоянное трение.
Как правило, этим заболеванием страдают дети и люди с избыточным весом.
Признаками опрелостей являются:
- Появление воспаленных красных пятен;
- Образование микротрещин и ран в местах поражения;
- Появление изъявлений.
Бородавки
Бородавка – это доброкачественные образования на поверхности кожи. Они могут располагаться в любом месте тела человека, в том числе и на лице. Размер их составляет в основном до 5 мм, но встречаются бородавки крупных размером.
Причиной появления бородавок является заражение вирусом папилломы.
Этим вирусом можно заразиться:
- При купании в загрязненном водоеме;
- При контакте с переносчиком вируса (сам переносчик может и не иметь бородавок);
- При образовании микротрещин;
- При снижении иммунитета;
- При нервном напряжении.
Симптомом появление бородавки является появление небольшого бугорка на поверхности кожи.
Примечание! Эти образования не наносят вреда здоровью, но при необходимости от них можно избавиться благодаря народной медицине или же путем хирургического вмешательства.
Причины кожных заболеваний
Внешние
- Постоянное трение;
- Воздействие ультрафиолетовых и других излучений;
- Температурное воздействие;
- Проникновение в кожный покров грибков, инфекций, бактерий;
- Заражение животными паразитами: вши и подкожные клещи.
- Контакт с зараженным человеком.
Внутренние
- Заболевания внутренних органов;
- Ослабление иммунной системы;
- Авитаминоз;
- Повышенное потоотделение;
- Аллергическая реакция на косметические средства, продукты питания и лекарственные препараты.
- Нарушение обмена веществ.
Методы диагностики болезней кожи
При обнаружении, каких-либо патологий на коже не следует приступать к самолечению, для начала стоит посетить врача. Он назначит ряд исследований для определения заболевания, и, исходя из этого, будет назначать лечение.
Анализы, которые потребуется сдать, для определения вида патологии:
- Общий анализ крови;
- Биохимический анализ крови;
- Соскоб с места поражения;
- Биопсия (при необходимости);
- Тест на аллерген;
- Тест на ЗППП;
- УЗИ внутренних органов.
Примечание! От большинства болезней кожного покрова невозможно полностью вылечиться, но соблюдая элементарные правила гигиены и другие общие рекомендации, можно поддерживать их в стадии сна.
Источник
У детей и взрослых очень часто развиваются гнойничковые заболевания кожи. По-другому они называются пиодермиями. В основе лежит воспаление тканей с образованием гноя. Данная патология имеет инфекционную (бактериальную) природу. При отсутствии должной помощи возможны опасные осложнения: бактериемия, сепсис, полиорганная недостаточность.
Пиодермия у взрослых и детей

Гнойничковые заболевания кожи бывают первичными и вторичными
Гнойничковые заболевания кожи — это многочисленная группа болезней, вызванных стафилококками, стрептококками или смешанной флорой.
Распространенность данной патологии очень высока.
В течение жизни с пиодермией сталкивается практически каждый человек. Поражаются следующие структуры:
- эпидермис;
- дерма;
- ногти;
- волосы;
- сальные железы;
- потовые железы.
Инфекция может распространяться на суставы и кости. В тяжелых случаях микробы попадают в кровоток и нарушают функцию внутренних органов.
Пиодермия у детей и взрослых бывает первичной и вторичной. В первом случае она развивается самостоятельно. Вторичная форма бывает осложнением других болезней: чесотки, сахарного диабета, экземы.
Различают стафилодермии, стрептодермии и стрептостафилодермии.

Инфекция может распространяться на суставы и кости
Наиболее широко распространены следующие гнойничковые заболевания:
- фурункул;
- фурункулез;
- карбункул;
- фолликулит;
- везикулопустулез;
- гидраденит;
- сикоз;
- остиофолликулит;
- псевдофурункулез;
- стрептококковое импетиго;
- простой лишай;
- заеда;
- эктима;
- целлюлит;
- паронихия;
- рожа;
- смешанная форма импетиго;
- язвенно-вегетирующая хроническая пиодермия;
- рубцующийся фолликулит.
Наибольшую опасность представляют глубокие пиодермии.
Возбудители гнойничковых болезней
У детей и взрослых пиодермии вызывают стафилококки и стрептококки. Они являются представителями естественной микрофлоры человека. Среда их обитания — кожные покровы. Большинство стафилококков и стрептококков относятся к условно-патогенной микрофлоре, но некоторые из них патогенны.
Стафилококки образуют токсины
Большую роль в развитии пиодермий играют стафилококки. Эти бактерии имеют следующие отличительные признаки:
- являются нормальными обитателями кожи;
- в большом количестве находятся под ногтями и в складках кожи;
- представлены 20 видами;
- неспособны к передвижению;
- шаровидной формы;
- нетребовательны к питательной среде;
- способны вызвать аллергические реакции;
- имеют различные факторы патогенности.
Стафилококки образуют токсины (сфингомиелиназу, альфа-токсин и эксфолиативный токсин). Другими факторами патогенности этих бактерий являются адгезины, протеин А, ферменты и капсула. Все они помогают микробам поддерживать свою численность, проникать в кожу и выживать при неблагоприятных условиях окружающей среды.
Стрептококки у детей и взрослых имеют сферическую форму. Они расположены в виде цепочек. Стрептококки вырабатывают токсины, ферменты и белок М. Эти бактерии выделяются у каждого десятого больного пиодермией. Они очень устойчивы в окружающей среде. Стрептококки выдерживают низкую температуру.
Причины гнойничковых болезней
Гнойники на теле у детей и взрослых образуются по разным причинам. Наибольшее значение имеют следующие предрасполагающие факторы:
- наличие чесотки;
- снижение иммунитета;
- переохлаждение;
- вирусные заболевания;
- переутомление;
- наличие сахарного диабета;
- хронические заболевания почек и сердца;
- очаги хронической инфекции;
- несоблюдение личной гигиены;
- микротравмы кожи;
- злокачественные опухоли;
- облучение или проведение химиотерапии;
- аутоиммунные болезни;
- кахексия;
- гиповитаминоз;
- перегревание;
- ожирение.
Микробы начинают проявлять свои свойства при снижении резистентности организма. Нарушение иммунитета бывает местным и общим. В первом случае снижается барьерная (защитная) функция кожи. Это облегчает проникновение бактерий в кожу.
Факторами риска развития пиодермий являются переутомление, неполноценное питание, детский возраст, контакт кожи с различными химикатами и раздражающими веществами, загрязнение среды и потливость. Часто болеют малыши до 4 лет.
Гидраденит как разновидность пиодермии
У взрослых людей может развиться такая патология, как гидраденит. Это гнойное заболевание, характеризующееся поражением потовых желез. Возбудители инфекции — стафилококки. Гидраденит не развивается в детском и пожилом возрасте, так как в эти периоды потовые железы практически не функционируют.
Предрасполагающими факторами являются половое созревание, климакс, изменение pH кожи, гипергидроз, ожирение, сахарный диабет, нарушение терморегуляции, наличие опрелостей и мацерация кожи.

Гидраденит характеризуется поражением потовых желез
В процесс чаще всего вовлекаются следующие участки:
- подмышки;
- промежность;
- мошонка;
- большие половые губы;
- ореолы молочных желез;
- волосистая часть головы.
У большинства больных поражается подмышечная зона.
Воспаление является односторонним. Наблюдаются следующие симптомы:
- зуд;
- плотные узелки;
- парные угри черного цвета;
- изменение цвета кожи над узлом;
- болезненность;
- отек;
- боль;
- нарушение сна;
- лихорадка;
- головная боль;
- слабость.
Изначально появляется узел величиной до 2 см. Через несколько дней он нагнаивается.

Если лечение не проводится, то имеется риск развития сепсиса
Рядом с узлом возникают черные точки, напоминающие угри или гнойные прыщи на лице. Цвет кожи в области нагноения приобретает красно-синий цвет. Возникает отек. Он обусловлен застоем межтканевой жидкости. Множественные узлы могут сливаться между собой.
В этом случае образуется крупный инфильтрат. Ткань потовых желез разрушается. Образуется полость, которая заполняется гноем. Вначале узел является плотным, но затем он размягчается. Характерен симптом флюктуации.
Некротический стержень при гидрадените не образуется. Гнойник вскрывается. В этот период общее состояние человека улучшается.
На месте узла появляется язва, которая оставляет после себя рубец. Если лечение не проводится, то имеется риск развития флегмоны, сепсиса и лимфаденита. Возможны частые рецидивы. Иногда это гнойничковое заболевание приобретает хроническое течение. Общая продолжительность гидраденита составляет около 2 недель.
Образование на коже фурункулов
У ребенка и взрослого может возникать такая гнойная патология, как фурункул. В обиходе он называется чиреем. Это форма стафилодермии, характеризующаяся гнойным воспалением волосяного фолликула и вовлечением в процесс окружающих тканей. Не нужно путать это заболевание с карбункулом. В последнем случае поражается сразу несколько волосяных фолликулов.
Фурункул имеет 3 стадии развития. Все начинается с появления зоны инфильтрации. Пораженный участок кожи краснеет, отекает и становится плотным. Диаметр инфильтрата достигает 2-3 см. Кожа становится болезненной.
Посередине располагается волос. Наиболее часто фурункулы появляются там, где кожа наиболее загрязняется и подвергается трению.
Это могут быть шея, спина, грудь, паховая область и ягодицы. Иногда поражаются губы, щеки и веки. На второй стадии происходит нагноение. Формируется стержень. Происходит это на 3-4 день. Появляются признаки интоксикации организма. Некротический стержень заканчивается пустулой. Гной представлен отмершими тканями и лимфоцитами. После вскрытия фурункула общие симптомы исчезают. 3 стадия характеризуется заживлением кожи. Образуется рубец, который затем бледнеет и исчезает.
Везикулопустулез у новорожденных детей
У маленьких детей диагностируется такая болезнь, как везикулопустулез. Данная патология чаще всего вызывается стафилококками. Иначе это заболевание называется буллезным импетиго. В процесс вовлекаются терминальные отделы потовых желез малыша. Это наиболее частое дерматологическое заболевание новорожденных. В большинстве случаев первые симптомы появляются на 5-7 день после родов.
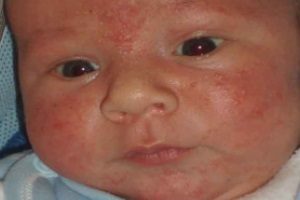
Везикулопустулез чаще всего вызывается стафилококками
В группу риска входят недоношенные малыши. Наиболее частым возбудителем является золотистый стафилококк. В основе патогенеза лежит повреждение кожных покровов. У малышей они более тонкие, нежные и ранимые.
Предрасполагающими факторами являются неправильный уход за ребенком, высокая или низкая температура воздуха, искусственное вскармливание, инфицирование вирусом иммунодефицита человека, повышенная потливость, наличие гнойничковых заболеваний у матери и неправильное пеленание.
При этом кожном заболевании наблюдаются следующие симптомы:
- сыпь розового цвета;
- лихорадка;
- плаксивость;
- сухость слизистых;
- снижение аппетита;
- беспокойность.
Экзантема может быть единственным признаком.

Экзантема может быть единственным признаком заболевания
Она образована везикулами (пузырьками). Данные морфологические элементы имеют следующие особенности:
- до 5 мм в диаметре;
- имеют красный венчик;
- розового цвета;
- содержат серозный секрет;
- одиночные или множественные;
- склонны к слиянию;
- быстро распространяются по телу.
Через некоторое время появляются гнойнички. Они представлены пустулами. Внутри находится гнойный экссудат. Пустулы вскрываются, и образуются эрозии.
Формирующиеся корочки отпадают и не оставляют после себя рубцов. Происходит полное заживление. Изначально сыпь локализуется в области головы, верхней части спины, ягодиц и складок.
Если лечение проводится поздно, то возможны осложнения в виде сепсиса, абсцессов и флегмоны.
Развитие сикоза у взрослых
К гнойничковым заболеваниям кожи головы относится сикоз. В основе развития этой патологии лежит нарушение чувствительности фолликулов волос. Предрасполагающими факторами являются:
- хронический ринит;
- порезы во время бритья;
- микротравмы;
- хронический конъюнктивит;
- выщипывание волос в носу при помощи пинцета.

Сикоз часто становится причиной выпадения волос
При этой форме пиодермии поражается волосистая часть лица. Наиболее часто гнойничковые высыпания появляются в области усов, бороды, крыльев носа, бровей и края век.
Иногда в процесс вовлекаются подмышечные области и лобковая зона. Чаще всего болеют мужчины. Изначально развивается фолликулит.
На коже появляется множество мелких гнойничков (пустул). Они вскрываются и иссыхают. Кожа больных людей покрывается корочками желтоватого цвета. Дополнительные симптомы включают покраснение и отечность.
При сикозе морфологические элементы сыпи имеют плотное основание. Они ярко-красного цвета и располагаются группами.
При прикосновении к коже возникает боль. Зуд и жжение возникают редко. Общее состояние не изменяется. Регионарные лимфатические узлы не увеличиваются. При паразитарной форме сикоза симптомы воспаления выражены слабее. Данная патология отличается острым течением.
Рецидивы не наблюдаются. Люпоидный сикоз часто становится причиной выпадения волос.
Рожистое воспаление кожи
В группу стрептодермий входит рожистое воспаление. В процесс вовлекаются слизистые и кожные покровы. Это одно из самых распространенных бактериальных заболеваний. Рожистое воспаление встречается повсеместно. Уровень заболеваемости достигает 20 случаев на 100000 человек. Симптомы чаще всего появляются летом и осенью.
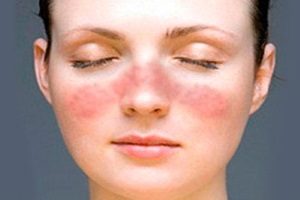
Рожистое воспаление входит в группу стрептодермий
Женщины болеют чаще мужчин. В группу риска входят люди с хроническим тонзиллитом, поражением зубов и глотки. Рожа относится к заразным заболеваниям.
Передача микробов возможна контактным и аэрогенным механизмами.
Предрасполагающими факторами являются:
- редкое мытье рук;
- травмы кожи и слизистых;
- венозная недостаточность;
- нарушение оттока лимфы;
- микозы;
- нарушение трофики тканей;
- избыточный вес;
- наличие сахарного диабета.
Период инкубации достигает 5 дней. Болезнь начинается остро с лихорадки, озноба, боли в голове и мышцах. Иногда наблюдаются нарушение сознания и рвота. Через некоторое время появляется кожный зуд определенной области.

Симптомы рожистого воспаления чаще всего появляются летом и осенью
Данный участок уплотняется и становится болезненным. Возможно жжение. Позже присоединяются отек и покраснение.
Участки гиперемии имеют четкие границы и неровные края. Они ярко-красного цвета, иногда с бурым оттенком. При надавливании гиперемия исчезает на несколько секунд. Повышается местная температура. Появляются пузырьки с серозным или гнойным секретом. Иногда возникают кровоизлияния.
Чаще всего поражается кожа щек, углов рта, носа, предплечья, ног и волосистой части головы. Лихорадка может сохраняться более недели.
Характерным признаком рожистого воспаления является лимфоаденопатия. После исчезновения красных пятен наблюдается легкое шелушение кожи. Если лечение проводится неправильно, то развиваются абсцесс, флегмона, тромбофлебит, сепсис и пневмония.
План обследования больных
Диагностические мероприятия направлены на установление возбудителя и исключения негнойничковых кожных заболеваний. Требуются следующие исследования:
- дерматоскопия;
- бактериологический посев отделяемого сыпи;
- общий анализ крови;
- анализ на наличие грибков;
- полимеразная цепная реакция;
- биохимическое исследование крови.
Большинство гнойных заболеваний можно распознать по клинической картине. Огромную ценность имеет анамнез. В ходе опроса дерматолог выявляет основные жалобы больного, время и условия появления первых симптомов, а также устанавливает возможные факторы риска развития пиодермии. Необходимо исключить такие заболевания, как сибирская язва, акне, розовый лишай, сифилис и токсикодермия.
Методы лечения и профилактика
Лечение гнойничковых заболеваний при отсутствии осложнений и удовлетворительном состоянии проводится в амбулаторных условиях. В тяжелых случаях необходима госпитализация в учреждение, укомплектованное медицинским оборудованием для решений данной задачи. Лечебная тактика определяется формой пиодермии.
При бактериальном фолликулите применяются местные и системные антибиотики (пенициллины, тетрациклины, цефалоспорины, макролиды и аминогликозиды). Учитывается возраст больного, аллергологический анамнез, побочные эффекты и противопоказания.
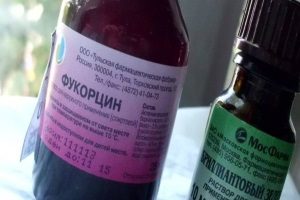
На ранних стадиях фолликулита кожу обрабатывают Фукарцином
На ранних стадиях фолликулита кожу обрабатывают анилиновыми красителями. Это может быть Фукарцин или бриллиантовый зеленый. Часто применяются салициловый и борный спирт. Дополнительно проводится УФО.
Лечение рожистого воспаления включают обильное питье, применение жаропонижающих препаратов, соблюдение постельного режима, прием или введение антибиотиков.
Может потребоваться инфузионная терапия. При пузырьковой сыпи мази и компрессы применяются осторожно. Нередко от них отказываются. При образовании булл проводится их вскрытие.
При карбункулах назначаются системные антибиотики. Ими можно обкалывать пораженную зону. Поверхность гнойников обрабатывают спиртом.
Повязки должны быть асептическими. Часто применяется синтомициновая мазь. При наличии признаков некроза требуется хирургическое вмешательство. Проводится рассечение. Мертвые ткани удаляют и вводят тампон, смоченный в растворе протеолитических ферментов. В стадию созревания проводится физиотерапия.
Повязки должны быть асептическими
При выявлении везикулопустулеза кожа ребенка обрабатывается антисептиками и прижигается. Предварительно проводится аспирация гнойного секрета при помощи иглы. При поражении кожных складок применяется порошок на основе неомицина.
Назначаются цефалоспорины. При хронической форме пиодермии проводится иммунотерапия. Больным назначается анатоксин, вакцина, бактериофаг или антистафилококковый иммуноглобулин.
Профилактика гнойничковых заболеваний кожи сводится к правильной и своевременной обработке ран, исключении контакта с больными рожистым воспалением, соблюдении личной гигиены, повышении иммунитета, лечении эндокринной патологии и устранении очагов хронической инфекции.
Источник
