Что такое некроз кожи лица

Современная медицина далеко шагнула вперёд. Созданы вакцины от многих болезней, врачи удачно борются с множеством инфекций. Однако проблема возникновения и распространения гангрены до сих пор актуальна.
Некроз кожных покровов
 Некроз кожи или гангрена – это сложный и тяжёлый процесс с необратимыми последствиями, поэтому так важно своевременно начать лечение. Почему же развивается некроз?
Некроз кожи или гангрена – это сложный и тяжёлый процесс с необратимыми последствиями, поэтому так важно своевременно начать лечение. Почему же развивается некроз?
Определение
В организме человека любые процессы происходят на клеточном уровне. Ткани являются совокупностью клеток и выполняют определённые функции (защита, регулирование и прочее). Если клеточный процесс нарушается под влиянием какого-то воздействия, происходит отмирание клеток вплоть до возникновения некроза.
Некроз – это омертвление тканей организма из-за воздействия внутренних или внешних агентов.
Патология представляет угрозу для жизни и лечение должно быть незамедлительным, под постоянным контролем квалифицированного врача.
Причины появления некрозов
Чтобы назначить курс терапии, в первую очередь, доктор выясняет причину из-за которой возникло данное состояние. Это важно, потому что от провоцирующего фактора зависит метод устранения болезни.
Различают два типа причин:
- Экзогенные – некроз из-за внешних раздражителей.
- Эндогенные – внутренние проблемы организма, нарушение процессов.
Обморожение
 При длительном воздействии низкая температура отрицательно влияет на кожные покровы, если своевременно не оказать помощь, то могут возникнуть тяжёлые осложнения.
При длительном воздействии низкая температура отрицательно влияет на кожные покровы, если своевременно не оказать помощь, то могут возникнуть тяжёлые осложнения.
Обморожение делят на четыре степени:
- I – кожа краснеет, синеет, теряет чувствительность (или усиливает) на участках соприкосновения с холодом.
- II – симптомы второй стадии сопровождаются возникновением пузырей и волдырей.
- III – страдает подкожная клетчатка, в крови скапливаются вредные вещества и токсины.
- VI – погибают нервы, мышцы, происходит интоксикации крови. Самая опасная стадия, возможна потеря сознания из-за повреждения головного мозга.
Гангрена образуется чаще при третьей и четвёртой степени. Содержит гной, который быстро распространяется по организму, поражает глубокие ткани и кости, поэтому помощь должна быть оказана как можно быстрее. При интенсивном инфицировании и бездействии, придётся прибегать к хирургическому методу – ампутации.
Обморожение относится к физическим причинам возникновения некроза кожи.
Инфекции
 Очаг некроза могут спровоцировать инфекции:
Очаг некроза могут спровоцировать инфекции:
- энтеробактерии;
- кишечная палочка;
- стрептококк и другие.
Возбудитель может проникнуть из-за разных травм:
- рана от пули;
- ножевая;
- раздавливание;
- размозжение.
В ситуации, когда питание тканей нарушено, гангрена может возникнуть даже при небольшой ссадине, а так же если у человека имеются сопутствующие болезни – сахарный диабет и другие хронические заболевания.
Инфекции способствуют переходу сухой гангрены во влажную, которая распространяется гораздо интенсивнее.
Токсикологические
Под влиянием токсичных веществ, кислот, щелочей, солей и сильных лекарственных средств может развиться некроз кожи. Содержащийся яд вызывает отмирание внутренних органов и попадает в кожный покров, клетки. Это является благоприятной обстановкой для гангрены. Помимо этого иммунитет ослаблен и не может противостоять болезни.
Травмы
Внешние механические повреждения могут спровоцировать формирование некроза. Это может произойти из-за сильного ушиба, в результате которого страдает кожный покров, отмечается размозжение и сильное сдавливание.
Аллергия
 Аллергическая реакция может стать причиной необратимых изменений внутри организма, в итоге которых легко развивается фибриноидный некроз.
Аллергическая реакция может стать причиной необратимых изменений внутри организма, в итоге которых легко развивается фибриноидный некроз.
Трофоневротические
Один из главных провокаторов гангрены – нарушение микроциркуляции крови. Это может произойти из-за обезвоживания, трофических отмираний из-за которых образуются пролежни и глубокие раны. Эти процессы вызывают, кроме неправильного кровообращения, нарушение связи внутренних органов с центральной нервной системой, что так же является фактором к появлению некрозов.
Симптомы: на что обратить внимание
Интенсивность симптомов гангрены зависит от этиологии и степени сложности заболевания. Обычно некроз сопровождается общей утомляемостью, слабостью во всем организме. Пораженный участок теряет чувствительность, приобретает бледный оттенок, а со временем синеет из-за отсутствия кровообращения.
Тревожные симптомы:
- отсутствие чувствительности;

- кожный покров меняет цвет от бледного до синего;
- конечности отекают и немеют;
- в пораженном участке иногда ощущаются судороги;
- меняется дыхательный ритм;
- появляются язвы и волдыри;
- увеличивается ЧЧС;
- человек чувствует недомогание и апатию.
Если некроз был спровоцирован отравлением, то больной чувствует резкое ухудшение самочувствия, нервная система быстро истощается. Состояние требует незамедлительной помощи.
Стадии некроза
Гангрена – это серьёзный диагноз. Но, если вовремя распознать симптомы и не допустить развития и перехода в более тяжёлые стадии, то процесс можно остановить. Заболевание подразделяется на несколько степеней: паранекроз, некробиоз, гибель клеток, выделение ферментов.
Паранекроз
По-другому называется агония клеток. Если начать лечение, то процесс обратим и пациент довольно быстро может избавиться от проблемы.
Некробиоз
При данной степени клетки начинают отмирать и новые не образуются, нарушается обмен веществ и состояние не поддаётся корректировке.
Гибель клеток
 Из-за воздействия патогенных факторов клетки отмирают – это естественный процесс из-за негативного влияния, обусловленный генетически.
Из-за воздействия патогенных факторов клетки отмирают – это естественный процесс из-за негативного влияния, обусловленный генетически.
Выделение ферментов
Данное состояние называется – аутолиз. При этой стадии в организме происходит разложение мертвых клеток. Процесс провоцируют ферменты, которые выделяют отмершие ткани.
Как проводится диагностика
Чтобы выявить заболевание и верно подобрать терапию, врач использует несколько методов диагностики:
- КТГ.
- Рентгенография.
- МРТ.
- Радиоизотопное сканирование.
С помощью комплекса мероприятий, доктор выявляет очаг возникновения некроза, размер поражённого участка и стадию заболевания.
При начальных стадиях гангрены для диагностики достаточно показаний больного, внешнего осмотра. Чаще всего этому подвержены конечности. Они изменяют цвет, и теряют чувствительность.
Как проводится лечение
 Лечение проводится в несколько этапов и обязательно в стационаре. Врачи, занимающиеся лечением:
Лечение проводится в несколько этапов и обязательно в стационаре. Врачи, занимающиеся лечением:
- из-за химических или механических воздействий пациентом занимается травматолог;
- при поражении органов брюшной полости, конечностей при сахарном диабете – хирург;
- гангрена легкого – торакальный хирург;
- из-за сосудистых проблем – сосудистый хирург.
Медикаментозное
Лечение с помощью медицинских препаратов направлено:
- стимуляция кровообращения;
- стабилизациюя питания тканей;
- предотвращение рефлекторного спазма сосудов – новокаиновые блокады;
- улучшение работы сердечно-сосудистой системы;
- противовоспалительные препараты для устранения отека и воспаления;
- производят внутренне вливание растворов, плазмы в тяжёлых случаях – переливание крови;
- антибиотики.
Если гангрена вызвана из-за поражения сосудов, то врач назначает препараты для стабилизации кровообращения в тканях, которые ещё жизнеспособны. При тромбозе необходимы тромболитические средства.
Хирургическое
 Хирургическое вмешательство применяется, когда медикаментозная терапия не приносит результата. Ампутация – крайняя мера и доктора до последнего пытаются устранить некроз с помощью препаратов.
Хирургическое вмешательство применяется, когда медикаментозная терапия не приносит результата. Ампутация – крайняя мера и доктора до последнего пытаются устранить некроз с помощью препаратов.
Операция включает этапы:
- антибактериальная терапия;
- инфузия;
- омертвевшие ткани удаляют;
- в реабилитационном процессе необходима медикаментозная терапия, нередко – помощь психолога.
После ампутации нужно строго соблюдать рекомендации врача, и регулярно посещать приёмы для проверки состояния организма.
Народные средства
В домашних условиях допустимо лечение, но только после осмотра врача. Чаще народные методы допустимы при лёгкой стадии некроза и в послеоперационный период.
Компресс для поражённого участка:
- воск;
- хозяйственное мыло;

- мёд;
- канифоль;
- растительное масло;
- свиной жир.
Данные продукты нужно прокипятить, остудить и добавить перетертый алое и чеснок.
Более простой рецепт: пепел дубовой коры и смалец нужно перемешать и накладывать на больное место.
Народными средствами нельзя заменить полностью лечение, допустимо лишь использование компрессов в качестве дополнительных мер.
Прогнозы и осложнения
 Некрозы – это серьёзная патология, которая может привести к серьёзным осложнениям:
Некрозы – это серьёзная патология, которая может привести к серьёзным осложнениям:
- перитонит;
- сепсис;
- кровотечения;
- недостаточность сердечно-сосудистой системы;
- сухая гангрена может перейти во влажную;
- интоксикация;
- летальный исход.
Если вовремя начать терапию, то большая вероятность благополучного результата. Ампутацию применяют в самых крайних случаях.
Гангрена – это поражение тканей, которые может привести к смерти. Чтобы не прибегать к хирургическому вмешательству, нужно тщательно следить за здоровьем и замечать изменения в самочувствии.
Полезное видео
Источник
Симптомы некроза кожи
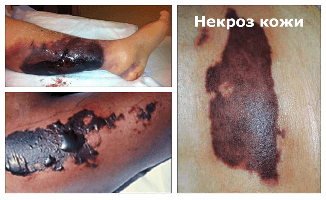
Некроз кожи – это патологический процесс, означающий гибель части ткани в живом организме. Происходит набухание, денатурация и коагуляция цитоплазматических белков и разрушение клеток. Причинами некроза кожи является нарушение кровообращения и воздействие патогенных бактерий или вирусов. По этиологии классифицируются на травматический, токсигенный, трофоневротический и ишемический некрозы.
Учитывая структурно-функциональные особенности органов и тканей, разделяют клинико-морфологические формы некроза:
· Коагуляционный некроз (сухой)
· Колликвационный некроз (влажный)
· Казеозный некроз
· Секвестр
·Гангрена
· Инфаркт
·Пролежни
Причиной гибели ткани кожи могут быть физические или химические травмы, аллергические реакции, нарушения иннервации. Постинфекционные некрозы кожи и подкожной клетчатки, пролежни – это весьма серьезные, крайне неприятные состояния. Пролежни появляются в результате постоянного давления, нарушения кровообращения и влияния нервной системы на питание и обмен веществ в организме, сухости кожи, при недостаточном уходе за лежачим больным, анемии и т. д.
Появление некрозов после уколов объясняется введением очень больших доз медикамента, после которого развивается рефлекторный артериолоспазм, а затем тканевая гипоксия. Чтобы предупредить развитие постинъекционных некрозов кожи, следует вводить одновременно с лекарственным препаратом раствор новокаина и прикладывать на область укола холод.
Онемение, отсутствие чувствительности, бледность кожных покровов, а затем синюшность, почернение кожи или появление темно-зелёного оттенка, общее ухудшение состояния, учащение пульса, подъем температуры, гиперемия и отечность – первые признаки некроза кожи. Если есть быстрое развитие системных проявлений и приём антибиотиков не эффективен, то это тоже признак наличия некротизирующей инфекции. Сильная боль в коже над очагом поражения предупреждает о развитии гангрены.
Некроз кожи после операции
Тщательная подготовка перед операцией, применение современных методов обеспечивают значительное снижение количества случаев некроза кожи, но все же, каким бы тщательным ни было соблюдение норм стерильности в группу риска по осложнению после операции входят пациенты, страдающие сахарным диабетом, гипертонической болезнью, курильщики. Первые признаки некроза наблюдаются через 2-3 дня после операции.
Проявляется это краевым некрозом по ходу шва. Обнаружив изменения необходимо сохранить корочку покрывающую поверхность раны (струп) как можно дольше, до образования под ней грануляций. В случае более глубокого некроза ткани, когда расходится шов, производят некрэктомию, т. е. очищение краев раны при помощи ферментных гелей и мазей, после затягивания раны накладывают вторичные швы.
Причинами формирования некроза участка кожи после операции может быть нехватка кровяного питания, значительная отслойки тканей или натяжения на участках швов, инфицирование, развивающееся в результате образования гематомы.
Лечение некроза кожи
Некротизирующие инфекции кожи вызываются различными микроорганизмами с аэробными и анаэробными свойствами. Заболевание возникает при проникновении группы данных возбудителей в подкожную клетчатку. Их взаимодействие приводит к некрозу кожи. Бактериальная гангрена, вызывается микроаэрофильным негемолитическим стрептококком, а стрептококковая гангрена провоцируется токсигенными штаммами БГСА.
Быстро прогрессирующая инфекция, сопровождается симптомами тяжелой интоксикации. Кожа человека может поражаться некротизирующим инфекциям после укуса насекомых, после легких травм, при возникновении лекарственных реакций, нарушения стерильности инъекции, при парапроктите (перианальные абсцессы) и при многих других факторах. На сегодняшний день компьютерная томография достоверно подтверждает наличие инфекции вызывающей некроз кожи.
Биопсия и аспирационная биопсия позволяет установить диагноз при оценке гистологических изменений. Лечение пациентов с некрозом кожи должно проводиться под наблюдением врачей – инфекциониста, реаниматолога и хирурга. Обязательно проводится внутривенная терапия пенициллином, клиндамицином и гентамицином. Подбираются антибиотики в соответствии с результатами микробиологического исследования. И проводится инфузионная терапия и стабилизирование гемодинамики.
Например, при бактериальной гангрене наблюдается медленное развитие, поэтому её лечат как инфекционную форму гангрены. Лечение назначают консервативное, но пораженные некрозом ткани кожи обязательно удаляются хирургическим путем. Залог успешного лечения некроза кожи – ранняя диагностика, интенсивное лечение медикаментами и хирургическое вмешательство.

Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование:
Московский медицинский институт им. И. М. Сеченова, специальность — «Лечебное дело» в 1991 году, в 1993 году «Профессиональные болезни», в 1996 году «Терапия».
Наши авторы
Источник
Все важные процессы в организме человека происходят на клеточном уровне. Ткани, как совокупность клеток, выполняют защитную, опорную, регулирующую и другие значимые функции. При нарушении клеточного обмена, вызванном разными причинами, происходят разрушительные реакции, которые могут привести к изменениям функционирования организма и даже отмиранию клеток. Некроз кожи является следствием патологических изменений и может стать причиной необратимых смертельно опасных явлений.
Что такое некроз тканей
В организме человека ткань, представленная совокупностью структурно-функциональных элементарных клеток и внеклеточных тканевых структур, участвует во многих жизненно важных процессах. Все виды (эпителиальная, соединительная, нервная и мышечная) взаимодействуют между собой, обеспечивая нормальную жизнедеятельность организма. Естественное отмирание клеток является неотъемлемой частью физиологического механизма регенерации, но патологические процессы, возникающие в клетках и межклеточном матриксе, влекут за собой опасные для жизни изменения.
Самыми тяжелыми последствиями для живых организмов характеризуется некроз тканей – отмирание клеток под влиянием экзогенных или эндогенных факторов. При этом патологическом процессе происходит набухание и изменение нативной конформации молекул цитоплазматических белков, что приводит к утрате их биологической функции. Результатом омертвения является слипание белковых частиц (флокуляция) и окончательное разрушение жизненно необходимых постоянных компонентов клетки.
Причины
Прекращение жизненной активности клеток происходит под воздействием изменившихся внешних условий существования организма или в результате патологических процессов, происходящих внутри него. Причинообразующие факторы возникновения некроза классифицируются в разрезе их экзогенного и эндогенного характера. К эндогенным причинам, по которым ткани могут омертветь, относятся:
- сосудистые – нарушения в работе сердечно-сосудистой системы, которые привели к нарушению кровоснабжения тканей, ухудшению кровообращения;
- трофические – изменение механизма клеточного питания, нарушение процесса обеспечения сохранности структуры и функциональности клеток (например, некроз кожи после операции, долго незаживающие язвы);
- метаболические – нарушение метаболических процессов вследствие отсутствия или недостаточной выработки определенных ферментов, изменение общего обмена веществ;
- аллергические – высокоинтенсивная реакция организма на условно безопасные вещества, результатом которой являются необратимые внутриклеточные процессы.
Экзогенные патогенные факторы обусловлены воздействием на организм внешних причин, таких как:
- механические – повреждение целостности тканей (ранение, травма);
- физические – нарушение функциональности, вследствие воздействия физических явлений (электрический ток, радиация, ионизирующее излучение, очень высокая или низкая температура – обморожение, ожог);
- химические – раздражение химическими соединениями;
- токсические – поражение кислотами, щелочами, солями тяжелых металлов, лекарственными средствами;
- биологические – разрушение клеток под воздействием патогенных микроорганизмов (бактерий, вирусов, грибков) и выделяемых ими токсинов.
Признаки
Начало некротических процессов характеризуется потерей чувствительности в пораженной области, онемением конечностей, чувством покалывания. Об ухудшении трофики крови свидетельствует бледность кожных покровов. Прекращение кровоснабжения поврежденного органа приводит к тому, что цвет кожи становится синюшный, а затем приобретает темно-зеленый или черный оттенок. Общая интоксикация организма проявляется в ухудшении самочувствия, быстрой утомляемости, истощении нервной системы. Основными симптомами некроза являются:
- утрата чувствительности;
- онемение;
- судороги;
- отечность;
- гиперемия кожных покровов;
- ощущение холода в конечностях;
- нарушение функционирования дыхательной системы (одышка, изменение ритмики дыхания);
- повышение частоты сердечных сокращений;
- перманентное повышение температуры тела.
Микроскопические признаки некроза
Раздел гистологии, посвященный микроскопическому изучению пораженных тканей, называется патогистология. Специалисты этой области исследуют срезы органов на предмет выявления признаков некротического повреждения. Омертвение характеризуется следующими изменениями, происходящими в клетках и межклеточной жидкости:
- утрата способности клеток к избирательному окрашиванию;
- преобразование ядра;
- дискомплексация клеток в результате изменения свойств цитоплазмы;
- растворение, распад межуточного вещества.
Потеря способности клеток избирательно красится, под микроскопом выглядит, как бледная бесструктурная масса, без четко выраженного ядра. Преобразование ядер клеток, подвергшейся некротическим изменениям, развивается в следующих направлениях:
- кариопикноз – сморщивание клеточного ядра, происходящее в результате активизирования кислых гидролаз и повышения концентрации хроматина (основного вещества клеточного ядра);
- гиперхроматоз – происходит перераспределение хроматиновых глыбок и их выстраивание по внутренней оболочке ядра;
- кариорексис – полный разрыв ядра, темно-синие глыбки хроматина расположены в произвольном порядке;
- кариолизис – нарушение хроматиновой структуры ядра, его растворение;
- вакуолизация – в клеточном ядре формируются пузырьки, содержащие прозрачную жидкость.
Высокое прогностическое значение при некрозе кожи инфекционного происхождения имеет морфология лейкоцитов, для изучения которой проводятся микроскопические исследования цитоплазмы пораженных клеток. Признаками, характеризующими некротические процессы, могут быть следующие изменения цитоплазмы:
- плазмолизис – расплавление цитоплазмы;
- плазморексис – распад содержимого клетки на белковые глыбки, при заливке ксантеновым, красителем изучаемый фрагмент окрашивается в розовый цвет;
- плазмопикноз – сморщивание внутренней клеточной среды;
- гиалинизация – уплотнение цитоплазмы, приобретение ею однородности, стекловидности;
- плазмокоагуляция – в результате денатурации и коагуляции, происходит распад жесткой структуры молекул белка и утрата их естественных свойств.
Соединительная ткань (межуточное вещество) в результате некротических процессов подвергается постепенному растворению, разжижению и распаду. Изменения, наблюдаемые при гистологических исследованиях, происходят в следующем порядке:
- мукоидное набухание коллагеновых волокон – стирается фибриллярная структура вследствие накопления кислых мукополисахаридов, что приводит к нарушению проницаемости сосудисто-тканевых структур;
- фибриноидное набухание – полная утрата фибриллярной исчерченности, атрофирование клеток межуточного вещества;
- фибриноидный некроз – расщепление ретикулярных и эластических волокон матрикса, развитие бесструктурности соединительной ткани.
Виды некроза
Для определения характера патологических изменений и назначения соответствующего лечения возникает необходимость классифицировать некроз по нескольким признакам. Основу классификации составляют клинические, морфологические и этиологические признаки. В гистологии выделяется несколько клинико-морфологических разновидностей некроза, принадлежность которых к той или иной группе определяется исходя из причин и условий развития патологии и структурных особенностей ткани, в которой она развивается:
- коагуляционный (сухой) – развивается в насыщенных белками структурах (печень, почки, селезенка), характеризуется процессами уплотнения, обезвоживания, к этому виду относится ценкеровский (восковидный), некроз жировой ткани, фибриноидный и казеозный (творогообразный);
- колликвационный (влажный) – развитие происходит в тканях, богатых влагой (мозг), которые подвергаются разжижению вследствие аутолитического распада;
- гангрена – развивается в тканях, которые соприкасаются с внешней средой, выделяют 3 подвида – сухой, влажный, газовый (зависит от места локализации);
- секвестр – представляет собой участок омертвевшей структуры (чаще костной), не подвергшейся саморастворению (автолизу);
- инфаркт – развивается вследствие непредвиденного полного или частичного нарушения кровоснабжения органа;
- пролежни – формируется при местном нарушении кровообращения вследствие постоянной компрессии.
В зависимости от происхождения некротических изменений ткани, причин и условий их развития, некроз классифицируют на:
- травматический (первичный и вторичный) – развивается под непосредственным воздействием патогенного агента, по механизму возникновения относится к прямым некрозам;
- токсигенный – возникает, как следствие влияния токсинов различного происхождения;
- трофоневротический – причиной развития служат нарушения работы центральной или периферической нервной системы, вызывающие нарушения иннервации кожных покровов или органов;
- ишемический – возникает при недостаточности периферического кровообращения, причиной может служить тромбоз, закупорка сосудов, низкое содержание кислорода;
- аллергический – появляется вследствие специфической реакции организма на внешние раздражители, по механизму возникновения относится к непрямым некрозам.
Исход
Значение последствий омертвения тканей для организма определяется исходя из функциональных особенностей отмирающих частей. К самым тяжелым осложнениям может привести некроз сердечной мышцы. Независимо от вида повреждения некротический очаг является источником интоксикации, на который органы реагируют развитием воспалительного процесса (секвестрация) для того, чтобы оградить здоровые участки от вредного воздействия токсинов. Отсутствие защитной реакции свидетельствует об угнетенной реактивности иммунитета или высокой вирулентности возбудителя некроза.
Неблагоприятный исход характеризуется гнойным расплавлением поврежденных клеток, осложнением которого является сепсис и кровотечения. Некротические изменения в жизненно важных органах (корковом слое почек, поджелудочной железе, селезенке, головном мозге) может привести к летальному исходу. При благоприятном исходе происходит расплавление отмерших клеток под воздействием ферментов и замещение омертвевших участков межуточным веществом, которое может происходить в следующих направлениях:
- организация – место некрозированной ткани замещается соединительной с образованием рубцов;
- оссификация – мертвый участок замещается костной тканью;
- инкапсуляция – вокруг некротического очага формируется соединительная капсула;
- мутиляция – наружные части тела отторгаются, происходит самоампутация омертвевших участков;
- петрификация – обызвествление подвергшихся некрозу участков (замещение солями кальция).
Диагностика
Выявить некротические изменения поверхностного характера не составляет труда для специалиста-гистолога. Для подтверждения диагноза, установленного на основании устного опроса пациента и визуального осмотра, понадобится тестирование крови и образца жидкости из поврежденной поверхности. При наличии подозрений на образование газов при диагностированной гангрене будет назначен рентген. Омертвение тканей внутренних органов требует более тщательной и обширной диагностики, которая включает такие методы, как:
- рентгенографическое исследование – применяется, как метод дифференцированной диагностики для исключения возможности других заболеваний со схожими признаками, способ эффективен на ранних стадиях болезни;
- радиоизотопное сканирование – показано при отсутствии убедительных результатов рентгена, суть процедуры заключается во введении специального раствора, содержащего радиоактивные вещества, которые во время сканирования отчетливо видны на снимке, при этом пораженные ткани, ввиду нарушенного кровообращения, будут явно выделяться;
- компьютерная томография – проводится при подозрении на отмирание костной ткани, во время диагностики выявляются кистозные полости, наличие жидкости в которых свидетельствует о патологии;
- магнитно-резонансная томография – высокоэффективный и безопасный метод диагностики всех стадий и форм некроза, с помощью которого обнаруживаются даже несущественные изменения клеток.
Лечение
При назначении терапевтических мер при диагностированном отмирании тканей учитывается ряд важных моментов, таких, как форма и вид заболевания, стадии некроза и наличие сопутствующих болезней. Общее лечение некроза кожи мягких тканей предполагает прием фармакологических препаратов для поддержания истощенного болезнью организма и укрепление иммунитета. С этой целью назначаются следующие виды препаратов:
- антибактериальные средства;
- сорбенты;
- ферментные препараты;
- диуретики;
- витаминные комплексы;
- сосудоукрепляющие средства.
Специфическое лечение поверхностных некротических повреждений зависит от формы патологии:
| Цель терапии | Способы лечения | ||
Устранить причинообразующие факторы, спровоцировавшие развитие недуга, ликвидировать омертвевшие участки, предупредить распространение болезни | Местная терапия – обработка пораженных участков антисептиками, наложение повязок, пропитанных хлоргексидином, этиловым спиртом Медикаментозное лечение – сосудоукрепляющие препараты, антибиотики (при вторичном инфицировании) Оперативное вмешательство – некротомия, некрэктомия | ||
| Мокрый | Ликвидация очага инфекции, переведение заболевания в сухую форму |
|
При локализации некротических поражений во внутренних органах лечение заключается в применении широкого спектра мер по минимизации болевых симптомов и сохранению целостности жизненно важных органов. Комплекс лечебных мероприятий включает:
- медикаментозную терапию – прием нестероидных противовоспалительных средств, сосудорасширяющих препаратов, хондропротекторов, лекарств, способствующих восстановлению костной ткани (витамин Д, кальцитониты);
- гирудотерапию (лечение медицинскими пиявками);
- мануальную терапию (по показаниям);
- лечебные физические упражнения;
- физиотерапевтические процедуры (лазеротерапия, грязелечение, озокеритолечение);
- оперативные способы лечения.
Хирургическое вмешательство
Оперативное воздействие на пораженные поверхности применяется только при безрезультативности осуществляемого консервативного лечения. Решение о необходимости проведения операции должно быть принято незамедлительно при отсутствии на протяжении более 2 дней положительных результатов предпринятых мер. Промедление без веских причин может привести к опасным для жизни осложнениям. В зависимости от стадии и разновидности заболевания назначается проведение одной из следующих процедур:
Вид хирургического вмешательства | Показания к проведению операции | Суть процедуры | Возможные осложнения |
Некротомия | Ранние этапы развития заболевания, влажная гангрена с локализацией в области грудной клетки или конечностей | Наносятся лампасные или клеточные разрезы омертвевших покровов и прилегающих тканей до начала кровоточивости. Целью манипуляций является снижение интоксикации организма путем выведения скопившейся жидкости | Редко инфицирование в области разрезов |
Некрэтомия | Влажный некроз, появление видимой разграничительной зоны, отделяющей жизнеспособную ткань от мертвой | Удаление некрозированных участков в пределах пораженной зоны | Инфицирование, расхождение наложенных швов |
Ампутация | Прогрессирующий влажный некроз (гангрена), отсутствие положительных изменений пос |
