Что такое актиномикоз кожи головы

Актиномикоз — инфекционное заболевание, вызываемое лучистыми грибами (актиномицетами) и имеющее первично-хроническое течение с образованием плотных гранулем, свищей и абсцессов. Актиномикоз может поражать не только кожу, но и внутренние органы. Диагностика заболевания основана на обнаружении характерного мицелия грибов в отделяемом и выявлении роста специфических колоний при посеве на питательные среды. В лечении актиномикоза применяется введение актинолизата в сочетании с антибиотикотерапией, УФО кожи, электрофорезом йода. По показаниям производится вскрытие абсцессов, оперативное лечение свищей, дренирование брюшной и плевральной полости.
Общие сведения
Актиномикоз — инфекционное заболевание, вызываемое лучистыми грибами (актиномицетами) и имеющее первично-хроническое течение с образованием плотных гранулем, свищей и абсцессов. Актиномикоз может поражать не только кожу, но и внутренние органы. Диагностика заболевания основана на обнаружении характерного мицелия грибов в отделяемом и выявлении роста специфических колоний при посеве на питательные среды.
Причины возникновения актиномикоза
Возбудители актиномикоза — грибы рода Actinomyces часто встречаются в природе. Они могут находиться на почве, растениях, сене или соломе. В организм человека актиномицеты проникают через поврежденную кожу, при вдыхании или с пищей. В большинстве случаев они не вызывают заболевания, а живут на слизистых глаз или ротовой полости в качестве сапрофитной флоры. Воспалительные процессы во рту, желудочно-кишечном тракте или органах дыхания могут привести к переходу актиномицетов в паразитическое состояние с развитием актиномикоза. Актиномикоз также встречается у сельскохозяйственных животных. Однако заражение человека от животных или больных актиномикозом людей не происходит.
Актиномикоз кожи может возникать первично при проникновении актиномицетов через ранки и другие повреждения на коже. Вторичное поражение кожи развивается изнутри, при переходе инфекции из подлежащих тканей (миндалины, зубы, лимфатические узлы, мышцы, молочная железа) и внутренних органов.
Классификация актиномикоза
В зависимости от локализации патологического процесса при актиномикозе выделяют следующие формы:
- шейно-челюстно-лицевая;
- торакальная;
- абдоминальная;
- кожная;
- мочеполовая;
- актиномикоз суставов и костей;
- актиномикоз ЦНС;
- актиномикоз стопы (мицетома, мадурская стопа)
Симптомы актиномикоза
Длительность инкубационного периода при актиномикозе точно не известна. Заболевание характеризуется длительным и прогрессирующим течением и может продолжаться 10-20 лет. В начальном периоде у пациента сохраняется нормальное самочувствие, но при поражении внутренних органов состояние становиться тяжелым, возникает кахексия.
Актиномикоз кожи наиболее часто поражает подчелюстную, крестцовую область и ягодицы. Он характеризуется появлением в подкожной клетчатке уплотнений и синюшно-багровой окраской кожи над ними. Уплотнения имеют шаровидную форму и практически не вызывают болезненных ощущений. Вначале они очень плотные, затем размягчаются и вскрываются с образованием плохо заживающих свищей. В гнойном отделяемом свищей может быть примесь крови. Иногда в нем присутствуют желтые крупинки — друзы актиномицетов.
Актиномикоз кожи бывает 4 видов. При атероматозном варианте, который встречается в основном у детей, инфильтраты напоминают атеромы. Бугорково-пустулезный актиномикоз начинается с образования в коже бугорков, переходящих в глубокие пустулы, а затем и свищи. Для гуммозно-узловатого варианта характерно образование узлов хрящевой плотности. Язвенный актиномикоз, как правило, развивается у ослабленных пациентов. При нем стадия нагноения инфильтрата заканчивается некрозом тканей и образованием язвы.
Шейно-челюстно-лицевой актиномикоз распространен больше других и встречается в нескольких формах: с поражением межмышечной клетчатки (мышечная форма), подкожной клетчатки или кожи. Процесс может распространяться по лицу и шее, захватывая губы, язык, проникая в гортань, трахею и глазницу. При мышечной форме характерный инфильтрат наиболее часто образуется в области жевательных мышц, вызывая тризм и приводя к асимметрии лица.
Торакальный актиномикоз начинается с симптомов простуды: общая слабость, субфебрилитет, сухой кашель. Затем кашель становиться влажным, выделяется слизисто-гнойная мокрота, имеющая вкус меди и запах земли. Постепенно актиномикотический инфильтрат распространяется от центра на грудную стенку и выходит на кожу, образуя при этом свищи, идущие от бронхов. Такие свищи могут открываться не только на поверхности грудной клетки, но и в области поясницы и даже бедра.
Абдоминальный актиномикоз часто имитирует острую хирургическую патологию (кишечную непроходимость, аппендицит и т. п.). Он распространяется на кишечник, печень, почки, позвоночник и может дойти до передней стенки живота с образованием открывающихся на коже кишечных свищей. Актиномикоз прямой кишки протекает с клинической картиной парапроктита. Актиномикоз мочеполовых органов — редкое заболевание, которое чаще возникает вторично при переходе инфекции из брюшной полости.
Актиномикоз суставов и костей обычно возникает при распространении процесса из других органов. Поражение суставов не сопровождается значительным нарушением их функции, а актиномикоз костей протекает по типу остеомиелита. Распространение инфильтрата до поверхности кожи приводит к образованию свищей. Мицетома начинается с появления на подошве нескольких плотных «горошин», кожа над которыми постепенно приобретает буро-фиолетовую окраску. Количество уплотнений увеличивается, возникает отечность, изменяется форма стопы и образуются гнойные свищи. В процесс могут вовлекаться сухожилия, мышцы и кости стопы.
Диагностика актиномикоза
При развитии характерной клинической картины актиномикоза диагностика не вызывает затруднений. Однако важно поставить правильный диагноз еще в начальном периоде актиномикоза. Обнаружение актиномицетов в мокроте, мазках из зева или носа не имеет диагностической ценности, поскольку наблюдается и у здоровых людей. Поэтому для исследования берут отделяемое свищей или проводят чрезкожную пункцию пораженного органа. Обычная микроскопия исследуемого материала может выявить друзы актиномицетов, что позволяет быстро поставить предварительный диагноз актиномикоза. Последующее проведение реакции иммунофлуоресценции (РИФ) со специфическими антигенами направлено на определение вида актиномицетов.
Сложности составляют те случаи актиномикоза, при которых друз нет в исследуемом материале, что наблюдается в 75% заболевания. В таких случаях единственный надежный способ диагностики — это посев гноя или биопсийного материала на среду Сабура. Полное и достоверное исследование посева на актиномикоз может занять более 2-х недель. Но уже через 2-3 дня при микроскопии можно обнаружить характерные для актиномикоза колонии. При исследовании посева обязательно учитывается рост сопутствующей микрофлоры и ее чувствительность к антибиотикам.
Серологическая диагностика актиномикоза, к сожалению, не является достаточно специфичной. А методы ПЦР-исследований в отношении этого заболевания находятся пока в стадии разработки.
Лечение актиномикоза
Лечение актиномикоза проводят внутримышечным и подкожным введением актинолизата. Совместно с этим проводится антибиотикотерапия, направленная на подавление сопутствующей флоры и предупреждение вторичного инфицирования. Как и любая хроническая инфекция актиномикоз требует дополнительной дезинтоксикационной и общеукрепляющей терапии.
К физиотерапевтическому лечению, которое используется при актиномикозе, относится УФО кожи в области поражения, местный электрофорез актинолизата и йода. При образовании абсцессов необходимо их вскрытие. Также может потребоваться хирургическое лечение свищей, дренирование плевральной полости или брюшной полости. В некоторых случаях при больших поражениях легких проводят лобэктомию.
Прогноз и профилактика актиномикоза
При отсутствии специфического лечения актиномикоз внутренних органов может привести к летальному исходу. Наиболее легкой формой считается шейно-челюстно-лицевой актиномикоз. После выздоровления пациентов возможно развитие рецидивов.
Специфической профилактики актиномикоза нет. К неспецифической профилактике можно отнести соблюдение гигиены, предупреждение травмирования кожи, своевременное лечение зубов, воспалительных заболеваний ротовой полости, миндалин, органов дыхания и желудочно-кишечного тракта.
Источник
Содержание:
Характеристика возбудителя и причины недуга
Как происходит заражение и каковы симптомы болезни?
Классификация заболевания
Как диагностировать болезнь?
Лечение грибкового заболевания
Профилактические действия
Характеристика возбудителя и причины недуга
Актиномицеты обладают свойствами бактерий, благодаря наличию нуклеоида. Их нитевидное строение, образующее мицелий, напоминает грибки, они размножаются спорами.
Лучистым грибам свойственна особая устойчивость, они широко распространены в почве, пыли, стенах, покрытых сыростью, на колосьях зерновых культур. В организме человека их принято считать частью условно-патогенной флоры кишечника. Они также обитают в миндалинах, кареозных полостях, налете на зубах.
Причины активности грибков делятся на эндогенный и экзогенный типы.
Эндогенный (внутренний) — характерен при дефиците иммунитета, авитоминозах, после тяжелых заболеваний и хирургический операций.
Экзогенный (внешний) тип возможет при занесении патогенного гриба в организм из внешней среды: с пылью, во время сельхозработ на уборке зерновых культур.
Как только актиномицет попадает в организм, к примеру, с пылью, гранулемы (уплотнения) возникают в легких, далее следует процесс некроза тканей. Патологический агент активно развивается в центре гранулемы, что сопровождается резким воспалением. Процесс отмирания кожи вызывает появление свищей. Не исключены случаи, когда при вскрытии гранулемы, нагноение попадает в бронхи. Мокроты могут выйти наружу при кашле, именно в них и обнаруживают грибок.
При занесении в рану актиномицеты через царапину или прокол острыми частями колоска, может возникнуть воспалительный процесс на коже.
Как происходит заражение и каковы симптомы болезни?
Если грибок попал через ранку на коже, в ее ткани развивается инфильтрат, имеющий доскообразную плотность. Первоначальный синюшный оттенок сменяется ярко-красным. У больного наблюдается симптом флюктуации: в центре пораженного места размягченная ткань, процесс некроза направлен к краям. Гранулема представляет собой скопление грибковых колоний (друз).
Инфильтрат может разрастаться в виде свищей, избрав для этого путь через подкожно-жировую клетчатку. Кровеносные сосуды подвергаются колоссальным нагрузкам в момент, когда расплавляются гранулемы. Недуг способен трансформироваться в генерализованную форму, когда стенки сосудов разрушаются, и содержимое свищей попадает в кровь.
К грибковой инфекции может присоединиться бактериальная, что чревато образованием абсцессов и/или флегмона.
У больного проявляются симптомы:
- Высокая температура тела.
- Чрезмерное потоотделение ночью.
- Бледнеет поверхность кожи. Серый цвет появляется при абсцессах и плеврите.
- Одышка.
- Акроцианоз, вызванный гипоксией тканей, в связи с ограничением дыхательной поверхности легких.
- Ногтевая пластинка становится выпуклой (симптом «часовых стрелок»).
- Кончики пальцев утолщаются («барабанные палочки»).
- Появление свищевых ходов.
- Истощение организма.
Если наблюдается чрезмерная слабость, очаги болезни выходят наружу в виде свищей, поражаются другие органы, эти признаки свидетельствуют о переходе недуга в хроническую форму.
Тяжелая форма актиномикоза сопровождается метастазами, распространяющимися в другие органы. Иногда больному остается прожить всего 1-2 года и ему грозит летальный исход. Некоторые пациенты проживают до 5 лет.
Полное излечение вероятно лишь при легкой степени тяжести.
Рассматриваемый вид недуга у детей чаще всего проявляется на миндалинах, причем в возрасте, когда уже выросли постоянные зубы. Именно зубной налет содержит в себе лучистый грибок.
Еще встречается актиномикоз костей, но им страдают только взрослые пациенты.
Классификация заболевания
Грибковая патология может принимать различные формы клинической картины в зависимости от локализации:
- Челюстно-лицевая.
- Поражение грибком миндалин.
- Легких.
- Абдоминальный.
- Мочеполовой системы.
- Костей и суставов.
- Патологическое воздействие актиномицеты на кожу.
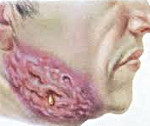
Если на слизистой рта имеются травмы, это служит активной миграции сапрофитных лучистых грибов – развивается челюстно-лицевое поражение. Развитие инфекции происходит по тому же принципу, что и в других местах: красно-синюшная гранулема в виде плоского диска перерождается в свищ. Обычно гранулема размещается в углу нижней челюсти. Воспалительный процесс набирает активности постепенно. Пациент испытывает дискомфорт, он ощущает во рту боль и присутствие чего-то чужеродного. Температура тела почти не меняется, иногда немного повышается. Актиномицеты могут поразить челюстную надкостницу, пространство между мышцами. Процесс поражения может проникнуть в кожу шеи и лица. Нередко возникает спазм жевательных мускул, если они задеты поражением.
На фото челюстно-лицевой актиномикоз:
![]() Челюстно-лицевой актиномикоз
Челюстно-лицевой актиномикоз
При активизации инфицирования в миндалинах возникает тонзиллит, который принимает хроническую форму.
При торокальном недуге у пациента появляется мокрый кашель. Если в составе мокрот наблюдается кровь, значит, расплавление ткани легкого достигло стадии повреждения сосудов. Такое состояние больного сопровождается влажными единичными хрипами. Когда тип дыхания амфорический, это говорит о появлении полости в легких.
Звуки дыхания в самом начале поражения несколько притупленные. Тимпатический оттенок сигнализирует о формировании полостей. Когда врач пальпирует грудную клетку, и при этом наблюдается нарастание дрожания голоса, значит, в легких возникли инфильтраты.
Следствием роста гранулемы, который направлен от середины легкого до краев, является образование спаек между листками плевры.
Болевой синдром появляется в момент, когда воспаление затрагивает листки плевры. Если пациент ляжет, повернувшись на больную сторону, он тем самым, фиксирует тело, боль немного утихает.
Если вовремя не начать лечение легких, не исключен летальный исход.
Абдоминальная форма — поражение области аппендикса. Нередко подвергается патологии не только отросток, но и илеоцекальная область. Человеку ставится предварительный диагноз: аппендицит или непроходимость кишечника. Актиномицеты попадают через кровь в толстый кишечник, желудок или через разросшуюся гранулему. Иногда вовлекается и стенка брюшины. Метастазы прорастают в позвоночник, печень, почки. Возникает парапроктит, если свищевые ходы достигают перианальной области и открываются в просвет кишечника. Такая форма заболевания также относится к смертельно опасной при отсутствии медицинской помощи.
Актиномикоз мочеполовой системы выступает в роли вторичного инфицирования, спровоцированного активностью первичного очага.
Кости и суставы подвергаются активности лучистого грибка, когда гранулема из соседних органов прорастает или заносится с кровью в костную ткань. У больного диагностируется остеомиелит, сопровождающийся возникновением костных секвестров. Достаточно долгий период времени пациент не теряет подвижности суставов. Отличительной особенностью является синюшный оттенок окантовки свища.
Поражение кожи актиномицетами происходит в результате генерализации воспалительного процесса. Симптомы становятся очевидными, когда гранулема проникает в подкожно-жировую клетчатку.
Мадурская стопа – разновидность кожной патологии, чаще всего встречается в тропиках. На стопе появляются узелки размером с горошину, кожа становится фиолетово-багровой. К первичным узелкам присоединяются новые, стопа отекает, ее форма искажается. Следующая стадия характерна образованием свищевых ходов, наполненных сукровицей и гноем. Открываются свищи со всех сторон стопы, что приводит к деформации пальцев, которые направленны вверх. При самой тяжелой стадии в воспалительный процесс вовлекаются даже мышцы голени и сухожилия.
На фото мадурская стопа:
![]() Мадурская стопа
Мадурская стопа
Как диагностировать болезнь?
Для определения рассматриваемого вида заболевания проводятся диагностику с применением различных методов. Очень важно дифференцировать схожие с туберкулезом изменения, выявленные рентгеном.
Анализ крови дает ценную информацию о наличии воспалительного процесса, о сенсабилизации организма. На фоне ослабленного иммунитета может развиться лейкопения, что выражается токсической зернистостью в эритроцитах.
Для рассматриваемого недуга характерны микроабсцессы, в результате чего кожа по структуре становится ячеистой. Уплотненные подкожные метастазы, свищевые ходы, через которые выделяется гной, рисуют четкую клиническую картину, характерную для искомого заболевания.
Проведение пунктирования позволяет изучить состав содержимого свищей. Проводят посев мокрот, чтобы определить вид грибка. Для лучшего визуального рассмотрения лаборант берет прозрачную среду. Пройдя инкубационный период 2-4 суток, образовываются паукообразные колонии. На 10-14 день появляются типичные колонии (исчерченные, гладкие, шероховатые, изогнутые), на них просматриваются нитеобразный мицелий. Лучистый грибок может создавать пигментацию, поэтому колонии могут быть зеленоватого, серого и малинового оттенков.
Когда обнаруживаются скопления колоний, ставится предполагаемый диагноз. Далее определяется тип грибка. Кстати, для более точной диагностики, мазки берутся из свищевых ходов, ведь на таких местах, как кариозные зубы, десна, миндалины, грибок может оказаться и у здорового человека.
Проба актинолизатором, взятая из подкожной ткани, также поможет установить верный диагноз. Отрицательный результат означает, что у пациента запущенная стадия болезни.
В диагностических целях проводится такая процедура: в предплечье подкожно вводится 0,3 мл антигена (лизированный актиномицет). Если ровно через сутки в том месте возникла эритема, значит, можно констатировать наличие актиномикоза.
Этот диагноз также подтверждается, если при микроскопическом исследовании в мокротах, выделяемых свищом, открытым в бронхиальный просвет, просматриваются лучистые грибки, похожие на зернышки.
Компьютерная томография не обязательна для установки диагноза, этот вид обследования необходим для слежения за изменениями пораженных очагов в период проведения терапии.
Также и при помощи УЗИ можно выявить лишь признаки негомогенной структуры, что может вызвать подозрение на актиномикоз.
Лечение грибкового заболевания
Лечебный курс предусматривает прием этиотропных лекарственных средств и хирургическое вмешательство.
При назначении антибиотиков врач обязательно учитывает спектр их воздействия, чтобы уничтожить не только актиномицеты, но и другие бактерии, которые могли проникнуть и поселиться в патогенной флоре. Нередко этот момент бывает очень затруднительным, особенно, когда микрофлора становится антибиотикорезистентной.
В зависимости от локализации колоний, разрабатывается специальная лечебная программа.
Челюстно-лицевая патология лечится антибиотиками пенициллиновой группы с клавулановой кислотой (Флемоклав, Амоксиклав). Первый цикл длится одну неделю, доза содержит 2,4 мг трижды в день. Постепенно дозировка снижается, и второй цикл продлевает лечение еще на 1 неделю. По такому же методу проводят терапию при болезни шеи.
Поражение легких лучистым грибком требует больше времени: от 3-х недель до 1-го месяца. Применяется парентеральный прием препаратов. Если стадия запущена, назначаются комбинации разных антибактериальных средств.
При наличии сопутствующих анаэробных бактерий, понадобятся антибиотические препараты-карбапенемы. В комплексе с остальными медикаментами показаны антигрибковые лекарства: Дифлюкан, Ламизил, Орунгал, Низорал.
При лечении, когда пациент принимает столь радикальные препараты, которыми являются антибиотики, необходима терапия, укрепляющая иммунитет. Из ряда самых эффективных выступает Актинолизат, который повышает качество фагоцитоза (клеточного иммунитета). Этот препарат назначается при любой форме и стадии недуга. Вводится внутримышечно по 3 мл трижды в неделю с равными промежутками.
Антигистамины: Супрастин, Тавегил и Диазолин осуществляют десенсибилизирующую терапию.
Иногда назначают дополнительные лекарства, к примеру, калия йодид, он усиливает этиотропный эффект.
В качестве иммунного стимулятора используют аутогепотерапию, а для купирования воспаления – экстракт Алоэ внутримышечно.
Мази с антигрибковыми и антибиотическими компонентами способствуют ранозаживлению, особенно, после хирургических операций по удалению свищей.
Электрофорез закрепляет полученный эффект от медикаментозного лечения. Рекомендуется также ультразвук: ежедневно, от 12 до 25 сеансов.
На фото актиномикоз, сопровождаемый образованием свища:
![]() Актиномикоз, сопровождаемый образованием свища
Актиномикоз, сопровождаемый образованием свища
Хирургическое лечение осуществляется в отдельных случаях, которые рассматриваются индивидуально для каждого пациента. Если операция оставляет заметные последствия, проводится дермопластика.
При актиномикозе легкого делают резекцию пораженной части дыхательного органа, а также удаляются спайки.
Профилактические действия
Специальной профилактической методики не существует. Для предотвращения заболевания или хотя бы сведение частоты случаев к минимуму рекомендуются лишь неспецифические меры. В первую очередь необходимо проводить санацию хронических очагов. Своевременно лечить тонзиллит, чтобы не допустить хронической формы, не допускать открытого кариеса, доводить до конца лечение бронхита, пищеварительного тракта.
Важной превентивной мерой является укрепление иммунитета. Человеку необходимо полноценное питание, физическая активность. Немаловажно ввести за правило проведение профилактики сезонных болезней.
Личная гигиена, особенно, полости рта – рекомендация, которой ни в коем случае нельзя пренебрегать.
Сельхозработники должны соблюдать правила поведения на уборке урожая, чтобы не занести в организм лучистый грибок.
Очень важно после курса лечения оставаться на контроле у врача в течение года. Регулярно проходить методы обследования, чтобы убедиться, что пациент больше не нуждается в лечении.
ОСТАВЬТЕ ОТЗЫВ
Ваш электронный адрес не будет опубликован. Необходимые поля отмечены *
Источник
