Что делать если кожа ног натянута

Что такое отек ног?
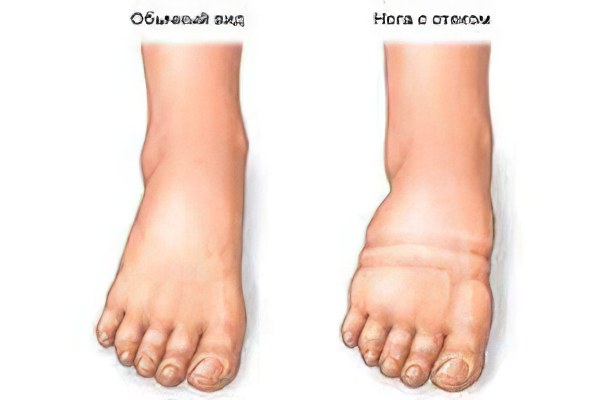
Отек ног – это переполнение клеток и межклеточного пространства мышечных тканей ног жидкостью. Таким патологическим изменениям чаще всего подвергаются дистальные сегменты нижних конечностей – голени и стопы. Этот феномен связан с самой высокой функциональной нагрузкой, которая выполняется стопами и голенями человека в процессе жизнедеятельности, и самым низким их положением по отношению к центральным частям тела при пребывании в вертикальном положении.
Вся жидкость в организме находится в сосудистом и межклеточном пространствах. От баланса между ними зависит возможность и степень нарастания отека.
В этом саморегулирующемся механизме ключевые звенья принадлежат:
Гидростатическому давлению крови на сосудистую стенку;
Гидродинамическим характеристикам кровотока;
Показателям осмотической и онкотической активности плазмы и межклеточного пространства.
Отеки ног могут иметь разную степень выраженности, но они всегда являются свидетельством дисбаланса между фактическими возможности физиологических механизмов регуляции обмена жидкости и нагрузкой на межклеточное пространство. Отеки ног могут быть как приспособительной нормальной реакцией организма к условиям внешней среды, так и первым проявлением серьезных заболеваний.
Содержание:
- Что такое отек ног?
- Симптомы сильных отеков ног
- Причины отёка ног
- Как снять отеки с ног?
- Мочегонные средства при отеках ног
Симптомы сильных отеков ног
Понять и заподозрить наличие отечности ног можно на основании определенных симптомов. Они могут иметь разную степень выраженности, и при этом способны оставаться на стабильном уровне или прогрессировать. В первом случае говорят о физиологических механизмах появления отечного синдрома. Во втором – однозначно о патологии. Поэтому рассматривая подобные вопросы, нельзя обойти стороной любые проявления отеков, которые могут свидетельствовать об опасном заболевании.
К тревожным можно отнести такие симптомы:

Пастозность. Представляет собой диффузное легкое пропитывание кожи и подкожной клетчатки голеней в нижней трети и области голеностопного сустава по всей окружности на обеих конечностях. О её наличии свидетельствуют легкие следы, остающиеся после сильного надавливания на кожу передней поверхности голени в проекции большеберцовой кости. Такое же диагностическое значение принадлежит и следам от носков;
Локальная отечность. Как правило, она располагается на одной или двух конечностях в области лодыжек или по окружности голеностопного сустава;
Выраженный отек одной или обеих голеней или стоп. При этом он распространяется до уровня коленного сустава или даже выше. После надавливания на кожу остается большое углубление, которое длительное время не расправляется;
Трофические расстройства кожи, обусловленные отеком. Возникают исключительно при сильных отеках, вызывающих перерастяжение кожи. На этом фоне развивается усиленное истечение жидкости с поверхности кожи и появляются трещины, которые трансформируются в эрозии,раны, трофические язвы и дерматит.
Причины отёка ног
Отек ног – это не отдельное заболевание, а симптом, который должен быть правильно истолкован в отношении определения возможной причины его появления. Можно выделить несколько групп заболеваний, проявляющихся отеками ног. Все эти болезни и основные дифференциально-диагностические критерии приведены в таблице:
Группа причинных заболеваний | Как выглядит отек |
Отеки ног у здоровых людей, обусловленные перегрузкой нижних конечностей и гидростатическим влиянием на сосуды микроциркуляторного русла на фоне длительного пребывания в вертикальном положении. | Отекают обе голени и стопы в одинаковой степени. Отек представлен пастозностью в нижней трети по всей окружности голеней. Появляется вечером после стоячей или физически тяжелой работы. После отдыха такие отеки проходят. |
Отеки ног, как признак сердечной недостаточности | При заболеваниях сердца, сопровождающихся недостаточностью кровообращения, возникает постоянный застой в венах. Это проявляется отеком разной плотности и распространенности: от мягкого и незначительного при начальных стадиях, до плотного и распространенного до коленного сустава при декомпенсации. Отекают обе конечности. В утренние часы отек может немного уменьшаться. |
Отеки ног при почечных патологиях | Голени и стопы больше всего отекают при нефритическом синдроме и тяжелой почечной недостаточности. Обязательна одинаковая выраженность на обеих конечностях. В отличие от кардиальных отеков, эти отеки более выражены в утренние часы, а к вечеру уменьшаются. Отечность лица характерна в большей степени, чем нижних конечностей. |
Отеки ног при заболеваниях венозной системы конечностей (варикоз, тромбофлебит, посттромбофлебитический синдром) | Отеки обязательно односторонние, а если двухсторонние, то с преимущественным поражением одной из голеней. Такие отеки очень стойкие и плотные. Резко усиливаются после пребывания в вертикальном положении, особенно неподвижном. Больше всего выражен отек окололодыжечной области. После пребывания в горизонтальном положении отечность уменьшается. |
Отеки ног при заболеваниях лимфатической системы конечностей (рожистое воспаление и его последствия, лимфовенозная недостаточность, лимфедема) | Как и венозные, отеки расположены преимущественно с одной стороны. Отличаются особенно высокой плотностью и стойкостью. Редко уменьшаются от каких-либо манипуляций и действий. Характерное проявление отека лимфатического происхождения – локализация на тыльной поверхности стопы в виде подушки. |
Отеки ног при патологии костно-суставной системы | Практически всегда односторонние, ограниченные, локализуются в области пораженного сустава или кости, сопровождаются болезненностью и нарушением функций опоры и ходьбы. |
Отеки ног при воспалительных и гнойно-инфильтративных заболеваниях кожи и мягких тканей, при травмах конечностей | Отек носит ограниченный характер. Выраженность может быть разной. При укусах и травмах отек распространяется вокруг очага. При глубоких гнойниках весь пораженный сегмент увеличивается в объеме. Для переломов более характерна локальная отечность в месте перелома, для разрывов связок и растяжений – распространенный отек по типу гематомы. |
Другие причины отека ног:
| Отек мягкий, равномерный, располагается на обеих конечностях. Исключение составляют случаи заболеваний нервной системы, сопровождающиеся односторонним параличом. В такой ситуации отек локализуется на пораженной конечности. Эти отеки относительно стабильны на протяжении суток, но могут усиливаться к вечеру. Они не достигают большой выраженности, за исключением случаев декомпенсации заболеваний и утяжеления общего состояния, обусловленного присоединением других причин усиления отечности. |
При определении возможных причин появления отеков ног обязательно учитывается общее состояние и сопутствующие симптомы. Если таковые имеются – это однозначно патологические отеки, требующие медицинского вмешательства!
Как снять отеки с ног?

Лечение отеков ног – не всегда правильное и благодарное дело. Ведь устранение симптома не может избавить человека от болезни. Поэтому правильнее заниматься лечением не отеков, а болезни, которая привела к их появлению. Исключение составляют случаи гидростатических отеков у здоровых людей на фоне перенапряжения ног.
Дифференцированная лечебная тактика при отеках ног может быть такой:
Гидростатические отеки у лиц, не имеющих патологии:
Ограничение физических нагрузок на ноги;
Периодические разгрузки для икроножных мышц в виде их возвышенного положения, гимнастики и массажа;
Использование компрессионного трикотажа (чулки, гольфы, колготки), которые помогают удержать жидкость в сосудистом пространстве путем компрессии мягких тканей;
Специализированных мероприятий не требуется в связи с физиологическим происхождением отеков. Допустимо использование мазей и гелей, описанных в разделе «лечение отеков венозного происхождения».
Кардиальные и почечные отеки:
Мочегонные средства. Используются различные петлевые (фуросемид, лазикс, трифас), тиазидные (индапамид, гипотиазид) и калийсберигающие (верошпирон, спиронолактон) диуретики. Кратность приема, лекарственная форма и длительность лечения зависят от степени сердечной недостаточности. Выраженные отеки лечатся инъекционными петлевыми диуретиками с постепенным переходом на таблетированный приём идентичных препаратов или средств из другой группы. Для продолжительной противоотёчной терапии лучше всего подходят тиазидные диуретики в комбинации с верошпироном;
Препараты калия (панангин, аспаркам). Обязательно входят в состав медикаментозной терапии петлевыми диуретиками. Это нужно для того, чтобы компенсировать потерю ионов калия, которые выводятся с мочой при стимуляции диуреза. Но такие препараты противопоказаны при почечной недостаточности.
Кардиопротекторные средства. Не оказывают непосредственного противоотечного эффекта, но укрепляют сердечную мышцу, слабость которой становится причиной сердечной недостаточности и отеков ног.
Отеки венозного происхождения:
Компрессия голеней и стоп эластичными бинтами или специальными трикотажными изделиями. Это мероприятие должно быть первым в комплексном лечении отечного синдрома, так как оно не только помогает в борьбе с отеками голеней, но является действительно хорошим методом профилактики прогрессирования венозной недостаточности. Главное, соблюдать все правила эластичного бинтования;
Флеботоники (эскузан, троксевазин, детралекс, нормовен). Механизм противоотечного действия препаратов этой группы заключается в укреплении стенок вен и сосудов микроциркуляторного русла. Флеботоники растительного происхождения (эскузан) могут назначаться и при отсутствии явных признаков варикоза, если при этом имеется выраженная пастозность, выходящая за рамки обычного гидростатического отека;
Кроворазжижающие средства (аспекард, кардиомагнил, лоспирин, клопидогрель). Механизм уменьшения отечности ног связан с понижением вязкости крови. Если она становится более жидкой, то улучшается её отток, а это предотвращает застой и пропотевание в ткани в виде отеков;
Местные препараты в виде мази и геля (лиотон гель, гепариновая мазь, троксевазин, гепатромбин, веногепанол, аэсцин, венитан). Локальное их нанесение достаточно эффективно, как при венозной патологии, так и при отеках на фоне привычной усталости ног в результате перенапряжения.
По теме: Как снять опухоль с ног в домашних условиях?
Мочегонные средства при отеках ног
Мочегонные средства при отеках ног имеют общее название – диуретики.
Они, в свою очередь, подразделяются на несколько классов:
Салуретики, которые могут быть представлены: петлевыми препаратами (Буметанид, Торасемид, Этакриновая кислота, Лазикс, Фуросемид), тиазидными средствами (Циклометиазид, Гипотиазид), ингибиторами карбоангидразы (Диакарб, Ацетазоламид) и сульфонамидами (Клопамид, Хлорталидон).
Мочегонные калийсберегающие, среди которых: Спиронолактон, Амилорид, Верошпирон, Триамтерен, Эплеренон.
Осмотические – это Маннит и Мочевина.
Все эти препараты отличаются по эффективности, по продолжительности действия и по скорости наступления терапевтического эффекта. Они обладают показаниями и противопоказаниями и назначаются исключительно врачом в соответствии с имеющейся у пациента болезнью.
Автор статьи: Лебедев Андрей Сергеевич | Уролог
Образование:
Диплом по специальности «Андрология» получен после прохождения ординатуры на кафедре эндоскопической урологии РМАПО в урологическом центре ЦКБ №1 ОАО РЖД (2007 г.). Здесь же была пройдена аспирантура к 2010 г.
Наши авторы
Читайте также:
 | Почему отекают ноги? Иногда сильная отёчность появляется при падении, либо травмировании нижней конечности. Такая ситуация требует немедленного участия медицинского работника, способного поставить правильный диагноз и оказать первую помощь. Если человек, получивший травму, испытывает сильные болевые ощущения даже при лёгком движении… |
 | Что делать, если отекают ноги? Часто к вечеру взрослые люди обнаруживают неприятный симптом. Это – опухшие ноги. Когда возникает отек, сразу возникает ощущение тяжести ног. Даже маленькие стопы превращаются в подобие тумбочек. Бывает, что это заболевание не даёт болевых симптомов – по крайней мере, на начальной стадии. |
 | Мочегонные травы при отеках ног Народная медицина предлагает такой эффективный метод борьбы с отеками ног: 1 чайную ложку синего василька нужно залить 250 гр. кипятка и дать 8-9 часов настояться. Цвет настоя имеет желто-коричневый оттенок, зависящий от свежести сырья (молодые соцветия дают более насыщенный оттенок). |
Источник
С дряблой кожей на ногах можно и необходимо бороться. Что для этого нужно делать? Комплексно использовать различные методы – делать физические упражнения, проводить косметологические и массажные процедуры, делать обёртывания, маски, правильно питаться и принимать витамины.
Физические упражнения считаются одним из самых действенных способов – с их помощью можно вернуть коже тонус, а также сделать её более упругой (даже в тех случаях, если дряблость достаточно сильная). Физическая активность заставляет кровь приливать к коже, а при регулярных упражнениях капилляры разрастаются, благодаря чему улучшается кровоснабжение кожного покрова. Таким образом, кожа получает больше питательных веществ, обретает утраченную эластичность, омолаживается, а также подтягивается.
Как избавиться от дряблой кожи на ногах?
Избавиться от дряблой кожи на ногах можно при помощи обёртываний плёнкой с добавлением разных смесей – это позволяет повысить кожный тонус. Эффект сауны позволяет омолодить и очистить кожу, сделав её упругой и гладенькой. Следует в течение месяца совершать по 3 процедуры в неделю.
Приняв душ со скрабом, нужно нанести на бёдра маску и обернуть их пищевой плёнкой. Примерно 30-40 минут необходимо посидеть под одеялом, после чего смыть остатки маски тёплой водой и намазать бёдра антицеллюлитным кремом.
Для процедур обёртывания можно применять различные маски. Самыми популярными среди них считаются изготовленные из косметической глины, масла, грязи Мёртвого моря, водорослей, сметаны и мёда. Чтобы усилить действие средства, можно добавить в смесь специи, эфирное масло, чай, кофе, шоколад или уксус.
Как подтянуть дряблую кожу на ногах?
Для эффективного подтягивания дряблой кожи на ногах очень важно правильное и сбалансированное питание. В вашем рационе должны находиться продукты, которые улучшают упругость, а также эластичность кожного покрова, способствуя его быстрому восстановлению.
Нужно соблюдать баланс жиров, белков, а также углеводов в своём ежедневном питательном рационе:
Белки помогают поддерживать тонус кожи. Они могут иметь животное или растительное происхождение, а в ежедневном меню человека их должно быть 1-2 г на каждый килограмм его веса. Животные белки есть в рыбных, мясных продуктах, яйцах, морепродуктах, а также твороге. Следует подбирать продукты с низким процентом жирности, потому что животные жиры могут составлять только третью часть от общего количества их потребления. Белок растительного происхождения есть в бобовых, а также в меньшем количестве в некоторых овощах (таких, как баклажаны) и злаковых.
Следует выбирать жиры растительного происхождения – с их помощью улучшается эластичность обвисшего кожного покрова. Их можно найти в различных маслах (лучше всего употреблять масла холодного отжима, так как в них есть полиненасыщенные жирные кислоты). Повседневный рацион должен включать в себя как минимум 30 г данного вещества. Жиры также есть в орехах, но следует учитывать, что этот продукт довольно калорийный.
Углеводы повышают энергию, поэтому для организма полезно будет употреблять грубо помолотый хлеб, а также злаки с овощами – в них находятся сложные углеводы. Что до простых, их можно получить из мёда и сухофруктов или фруктов.
Следует также есть продукты, содержащие коллаген – чтобы кожа вернула себе упругость. Среди таких продуктов:
- рыба (лосось);
- мясо (индейка);
- морская капуста;
- зелень, а также овощи;
- фрукты с ягодами.
Витамины
Существует множество различных витаминов красоты: это группы А, Е, С, Н, К. Помимо них полезно также употреблять витамины В и D. Также следует употреблять вещества, содержащие гликозиды, флавоноиды и антоцианы – они есть в растительных продуктах.
Витаминов также очень много в жирах – они есть в таких продуктах, как семечки, свежая холодноводная рыба, а также нерафинированное подсолнечное масло.
Физиотерапевтическое лечение
Лучший результат может быть достигнут, если применить комплекс физиотерапевтических процедур, соединив их с правильными физическими нагрузками и диетой. В наше время существуют процедуры, которые способны ускорить обмен веществ, а также повысить процент энергозатрат организма. Среди них: лимфодренаж ног, миостимуляция, микротоковая терапия, ультразвуковая терапия (кавитация), вакуумный и LPG-массаж,
Следует заметить, что перед началом физиотерапевтического лечения нужно выяснить, нет ли у вас противопоказаний к его проведению. Среди них выделяют следующие:
- Находящаяся в фазе обострения болезнь кожи в области воздействия;
- Острые воспаления;
- Лихорадочные состояния;
- Кожа, склонная к кровоточивости;
- Болезни крови;
- Беременность;
- Тяжёлые болезни почек, печени, а также проблемы с сердцем;
- Судорожный синдром;
- На участке, который нужно лечить, есть тромбофлебит;
- Доброкачественные или злокачественные новообразования;
- Активный туберкулёз и прочие инфекции;
- Вставленный кардиостимулятор.
Если выполняются электропроцедуры, следует учитывать возможность высокой чувствительности к импульсному току.
Сейчас обычно применяют методы, которые физически воздействуют на организм – например, те, которые направлены на стабилизацию обмена веществ. Благодаря этому можно отрегулировать центральные механизмы обмена жиров, а также увеличить контрактильный термогенез.
Есть ещё одна группа лечебных процедур, при которых воздействие идёт местно на разные области жировой ткани. Благодаря им активируются процессы обмена в адипоцитах, а также расположенных рядом с ними тканях.
Народное лечение
В качестве эффективного способа устранения дряблой кожи часто используют массаж ног, при котором массируют внутреннюю поверхность бёдер, а также голени. Такую процедуру следует делать после выполнения тренировки, чтобы мышцы были разогретыми.
Проверенный народный метод – это баня. Идеальным считается вариант, в котором применяются парилка и веник – эта процедура позволяет обновить и очистить кожный покров, а также сделать его эластичным и упругим.
Можно также воздействовать на кожу при помощи контраста температур – погрузиться в холодную воду сразу из парилки, а после этого обратно.
Если же вы не можете посетить баню, то делайте контрастные души – эти процедуры стимулируют капилляры, сухожилия, мышцы, да и вообще в целом весь организм. Благодаря этому обмен веществ становится быстрее и улучшается кровообращение. Систематические процедуры делают мышцы и кожу упругими, а также сжигают калории. Благодаря этому целлюлит и дряблая кожа на ногах исчезают.
Против появившейся дряблости также отлично действуют солевые ванны, так как морская соль оказывает благоприятное влияние на кожу. В течение 30 минут после приёма ванны нужно растереть ноги жёсткой мочалкой – это позволит ускорить процесс кровообращения.
[2]
Лечение травами
Чтобы убрать дряблую кожу на ногах, можно воспользоваться маской, сделанной из настойки перечной мяты на молоке. Берётся 2 ст.л. листьев мяты, заливается 100мл горячего молока, настаивается в течение 15 минут, после чего смесь нужно процедить. Получившимся средством смазываем ноги от низа к верху, держим в течение 5-7 минут и смываем слегка тёплой водой. Это сделает кожу гладкой и мягкой.
Можно также использовать для лечения алоэ – срезать с растения нижний лист (алоэ должно быть как минимум 3-летнего возраста), разрезать его пополам, и выполнить им лёгкий массаж, используя круговые движения. Эту процедуру нужно повторять 1 раз/неделя.
Оперативное лечение
В некоторых случаях может выполняться круропластика – операция на внутренней поверхности бёдер.
Её можно проводить в любом возрасте с 18 лет, если не существует каких-либо противопоказаний. Женщины в возрасте 20–35 лет обладают эластичными мягкими тканями, поэтому кожа у них всё ещё довольно упругая и имеет хорошее кровоснабжение, так что эффект после операции будет держаться дольше. А вот уже после 40-ка лет качественный результат возможен только, если пациентка будет тщательно выполнять все рекомендации врача во время послеоперационного периода.
Подобная операция длится примерно 2–2,5 часа (это зависит от количества хирургических задач). Когда у пациентки наблюдаются только небольшие излишки жировой ткани, а эластичность кожного покрова находится в норме, выполняют липосакцию.
Но если существует провисание кожи, помимо липосакции осуществляются разрезы (около 2-4 см) в области под ягодицами, а также в паховых складках. Избыток ткани отсекается, а мягкие ткани подтягивают кверху и прикрепляют к сухожилиям какой-либо крупной мышцы на внутреннебёдерной поверхности. После этого разрезы зашиваются специальным внутрикожным швом, а на него накладывают особый эластичный пластырь, не нарушающий путь кровотока.
Источник
