Белые полоски на коже рук что это
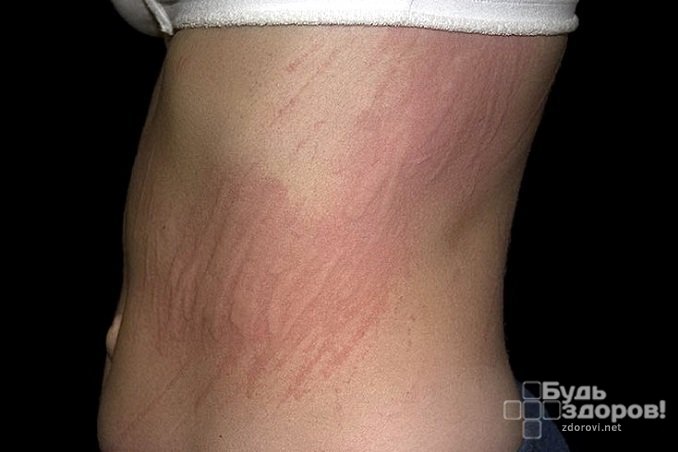
Девушка, 18 лет. 3 месяца назад появились странные следы на коже, на руках следы будто от царапин, еще несколько есть на ногах, маленькие выпуклые полосочки светлого цвета, отличаются от цвета кожи.Эти полосочки не чешутся и не болят, но приносят мне дискомфорт в плане внешнего вида. На локте продолговатое пятно, с неоднородными границами, от пятна тоже отходят маленькие полосочки, сначала это место было бордовым,чесалось немного, через день два стало такого цвета, каким бывает синяк который, уже отходит, затем посветлело, на ощупь когда давила побаливало,но потом просто осталось это светлое пятно, фото прилагаю, на последнем фото как раз локоть. Дерматолог не придала значения мои жалобам по поводу локтя, сказала что это просто шрам образовался от синяка, возможно от ушиба, но я не ударялась локтём нигде. Полосочки на руках я забыла ей показать. Помогите пожалуйста разобраться.[Ссылки могут видеть только зарегистрированные и активированные пользователи] ([Ссылки могут видеть только зарегистрированные и активированные пользователи])
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
Здравствуйте! Почему никто не отвечает? Я вроде бы вполне ясно изъяснила вопрос и прикрепила фото…
Надеюсь на ответ, спасибо
На локте продолговатое пятно, с неоднородными границами, от пятна тоже отходят маленькие полосочки, сначала это место было бордовым,чесалось немного, через день два стало такого цвета, каким бывает синяк который, уже отходит, затем посветлело, на ощупь когда давила побаливало,но потом просто осталось это светлое пятно, фото прилагаю, на последнем фото как раз локоть. Дерматолог не придала значения мои жалобам по поводу локтя, сказала что это просто шрам образовался от синяка, возможно от ушиба, но я не ударялась локтём нигде. [Ссылки могут видеть только зарегистрированные и активированные пользователи] ([Ссылки могут видеть только зарегистрированные и активированные пользователи])
Я хотела бы добавить, что на ощупь на месте этого пятна на локте были будто уплотнения, так жаль что я не сфотографировала это пятно тогда, и что врач просто проигнорировала мои жалобы
Я бы даже сказала было что-то вроде узелков
nastassia
18.05.2011, 23:41
полоски одновременно появились? с какими растениями вы могли контактировать?
полоски одновременно появились? с какими растениями вы могли контактировать?
Я не контактировала ни с одним растением. Не могу сказать точно, одновременно ли они появились, скорее постепенно… не помню, т.к. пристально не рассматривала всё тело после появления этих полосок. А что Вы могли бы сказать по поводу того болезненного бордового пятна на локте?
nastassia
19.05.2011, 00:12
я не видела «то болезненное бордовое пятно на локте», поэтому сказать ничего не могу.
по поводу » полосок» похоже на рубцовые изменения-чаще всего они бывают либо после порезов, либо после контакта с растениями. в любом случае, то, что на фото- это исход. для того, чтобы строить предположения нужно иметь полную информацию, включая всю хронологию
я не видела «то болезненное бордовое пятно на локте», поэтому сказать ничего не могу.
по поводу » полосок» похоже на рубцовые изменения-чаще всего они бывают либо после порезов, либо после контакта с растениями. в любом случае, то, что на фото- это исход. для того, чтобы строить предположения нужно иметь полную информацию, включая всю хронологию
Незадолго до того, как я заметила полоски, я была у дерматолога с жалобами на зуд кожи,который длился 1 день и на след. день я показалась врачу, поставили диагноз острая крапивница, но полосок насколько я помню никаких не было,кожа была в нормальном состоянии,я сделала предположение, что зуд был на нервной почве,т.к. была на грани нервного срыва,быть может это и странно для моего возраста. Не могут ли эти полоски свидетельствовать о каком-то заразном заболевании? А пятно на локте было похоже на узловатую эритему, судя по фото в интернете, но пятно было лишь одно. Извините, а Вы не скажете если допустить, что это была узловатая эритема, то мог ли остаться рубец после нее на локте?
Dr.Anisimova
25.05.2011, 10:32
— нет, данных за уз. эритему нет(да и излюбленная локализация другая для этого вида эритемы)
— по вашему описанию разновидность крапивницы вполне(на фото «волдыри», цвет кожи отличаться может, «полоски»)
Dr.Anisimova
25.05.2011, 12:29
— суть в том, что там, где описываете «зуд, полоски», посещение специалиста, фото пальца(волдырь по виду) и т.д.-это за крапивницу
— что касается с рубцом, маловероятно, что образование рубцовой ткани(по фото есть «белые» по виду рубцовой ткани) наприямую связано с крапивницей, с эритемой(сами по себе не приводят к рубцам, исключение конечно, если происходит повреждение кожи в результате травмы, расчесов и т.д.)
— все сомнения разрешит очное посещение специалиста, спросить «где что», объяснит, где проявления крапивницы, а где рубцовая ткань(плосками могут быть атрофичные проявления, например, растяжение кожи)
Источник
Дермографизм является аномальной реакцией кожи на механическое воздействие, проявляющейся в виде белых или красных полос. Кожа каждого человека при надавливании, трении и другом воздействии сначала светлеет, а затем краснеет. Через несколько минут все приходит в норму. Но в ряде случаев на ней появляются и длительно сохраняются белые или красные полосы, иногда сопровождающиеся отечностью и воспалением. Этот симптом носит название дермографизм.
Виды дермографизма
В зависимости от клинической картины выделяют несколько видов заболевания:
- Белый дермографизм. В соответствующей зоне кожного раздражения через 3–5 секунд после небольшого воздействия на нее появляются белесые полосы, которые исчезают за несколько минут.

- Отечный дермографизм. В месте физического раздражения возникают продолговатые отечные валики шириной 5–15 мм и высотой 1–2 мм. Отек нарастает постепенно, иногда на протяжении нескольких часов, и очень медленно исчезает.

- Красный дермографизм. Характерными признаками является образование в зоне непосредственного раздражения кожи красных гипертермированных полос. Они появляются через 15 минут после механического воздействия. При хроническом течении заболевания следы остаются на протяжении часа или двух. Для острой стадии характерно увеличение времени проявления болезни до 1–3 дней.
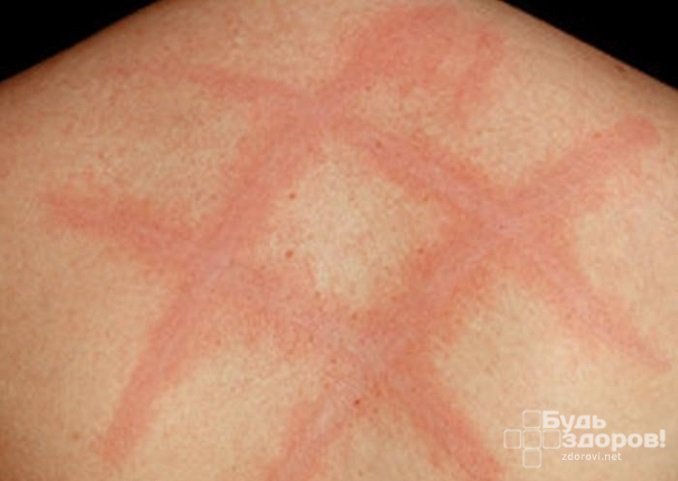
- Уртикарный дермографизм. Является самым распространенным видом дермографизма, на который приходится 15% всех кожных заболеваний. При уртикарном дермографизме помимо полосок и пятен на раздраженной коже появляется зудящая сыпь.

Причины дермографизма
Все виды болезни имеют разную этиологию. Причиной белого дермографизма является ангиоспазм. Такая форма ответной реакции кожи может возникнуть у любого человека, но чаще всего развивается у астеничных людей, у которых преобладает тонус симпатической нервной системы.
Красный дермографизм, причины которого кроются в преобладании тонуса парасимпатического отдела нервной системы, является ответной реакцией на раздражение в виде расширения капилляров.
Отечный дермографизм развивается вследствие аллергии. В результате механического воздействия нарушается целостность мембран тучных клеток. Из них выходят гистамин, гепарин, серотонин, которые вызывают аллергическую реакцию. Под их влиянием стенки сосудов становятся более проницаемыми, что провоцирует отек тканей.
Рефлекторный дермографизм является действием рефлекторной дуги, которая проходит через определенные сегменты спинного мозга.
Признаки дермографизма
При белом дермографизме после проведения по коже палочкой с тупым концом сразу появляется белая полоска, исчезающая через несколько минут. Если палочкой провести с большим надавливанием на кожу, то визуализируется красная полоса, которая исчезнет только через несколько часов, что является проявлением красного дермографизма.
Сильное механическое раздражение кожных покровов палочкой с тупым концом может спровоцировать отечный дермографизм. В этом случае сначала в зоне непосредственного контакта кожи с палочкой образуется красная полоса, которая через 2–3 минуты белеет, отекает и набухает.
К уртикарному дермографизму приводит повышенная проницаемость стенок сосудов. В результате даже небольшое раздражение кожи, например, резинкой носков или брючным ремнем, приводит к образованию красной полосы, окруженной волдырями и сыпью.
Если острой иглой провести по коже, уже через полминуты на поверхности кожных покровов появится широкая красная полоса. Через несколько секунд она бледнеет и исчезает. Это проявление рефлекторного дермографизма.
Читайте также:
1. Как бороться с прыщами
2. Закаливание детей летом
3. Как бороться с домашним клещом
Диагностика
Дермографизм – это не болезнь, а лишь один из признаков патологии, который можно рассматривать в качестве симптома при его полном отсутствии или при сильном проявлении.
При ярко выраженном дермографизме можно сделать предположение о наличии менингита, тиреотоксикоза, вегетативного невроза. Отсутствие кожной реакции на раздражение или ее слабое проявление наблюдается при интоксикации нервной системы или общем истощении организма. Поэтому при обнаружении кожных узоров пациента направляют на обследование для дифференцирования этих заболеваний.
Сначала проводится реакционный тест кожи на воздействие твердым предметом, а также на холод, воду, тепло. Если после проведения первичного осмотра эпидермиса и теста возникает подозрение на дермографизм, показаны следующие исследования:
- иммунодиагностика;
- энцефалограмма головного мозга для диагностики работы центральной нервной системы.
При необходимости может потребоваться проведение анализа кала и исследования крови на гормоны и наличие паразитов.
Дермографизм – это не болезнь, а лишь один из признаков патологии, который можно рассматривать в качестве симптома при его полном отсутствии или при сильном проявлении.
Поскольку дермографизм может свидетельствовать о ряде болезней, может потребоваться консультация с узкопрофильными специалистами – иммунологом, эндокринологом, неврологом.
Лечение
Лечение дермографизма проводится только в случае сильных его проявлений, сопровождающихся зудом. Лекарственная терапия направлена на устранение местных симптомов и лечение основного заболевания.
Назначают:
- антиаллергические препараты (для снижения раздражения кожи);
- транквилизаторы и антидепрессанты (Диазепам, Феназепам, Доксепин, Паксил);
- препараты с успокоительным действием, включая витамин В;
- аскорбиновая кислота, флавоноиды (витамин Р, Рутин) (для снижения проницаемости сосудистых стенок);
- сосудосуживающие средства (при красном и сосудорасширяющие при белом дермографизме);
- противозудные мази;
- Кетотифен (при наличии уртикарного дермографизма);
- желчегонные препараты;
- лактобактерии и бифидобактерии;
- наружные антисептики на основе камфары и салициловой кислоты.
Иногда положительное влияние оказывает воздействие ультрафиолетом.
При помощи своевременного выявления причин, которые провоцируют дермографизм, и их устранения можно добиться стойкой ремиссии, а в ряде случаев и полностью избавиться от таких проявлений.
Возможные осложнения
Если не обращать внимания на проявления дермографизма, это может привести к развитию осложнений. К ним относят:
- истощение нервной системы;
- повреждение и истончение дермы;
- занесение инфекции и развития воспалительных процессов в местах возникновения кожной сыпи и волдырей;
- отек Квинке, анафилактический шок (в редких случаях).
Меры профилактики
Первичные профилактические меры для предупреждения дермографизма не разработаны, так как причины его появления могут быть различными. В качестве вторичных мер выделяют мероприятия, которые направлены на предотвращение рецидивов.
Врачи рекомендуют носить свободную одежду, которая не допускает трения или сдавливания кожных покровов. Полезно убрать из своего обихода все химические вещества и средства личной гигиены с отдушками, заменив их гипоаллергенными средствами.
При помощи своевременного выявления причин, которые провоцируют дермографизм, и их устранения можно добиться стойкой ремиссии, а в ряде случаев и полностью избавиться от таких проявлений. После лечения большинство пациентов отмечает улучшение общего состояния и снижение чувствительности кожи.
Видео с YouTube по теме статьи:
Источник
Лейконихия – это изменение естественной пигментации ногтевой пластины в виде белых пятен, полос или точек. Гораздо чаще она образуется на ногтях пальцев рук, чем ног. В зависимости от причины участки белого цвета появляются в виде небольших точек или растягиваются по всей пластине. Бывают только на одном или одновременно на нескольких пальцах.
Лейконихия – довольно распространенная проблема. Хотя бы раз в какой-то период жизни с ней сталкивается каждый человек, независимо от возраста и пола. Такие пятна безвредны, не угрожают здоровью, а влияют только на внешний вид ногтей. Обычно по мере роста ногтевой пластины они продвигаются к свободному краю и исчезают, когда мы отрезаем отросшие ногти. Но иногда они являются дополнительным симптомом при диагностике серьезных внутренних болезней.
Клинические формы
По происхождению лейконихия ногтей классифицируют на истинную и ложную или псевдолейконихию.
При истинной обесцвечивание ногтя развивается из-за патологии в ногтевом матриксе или зоне роста. Происходит нарушение образования или ороговения клеток пластины, в результате которого она теряет прозрачность. Псевдолейконихия связана с поражением ногтевого ложа. Она случается, когда в полость между ложем и пластиной попадает воздух, нарушается кровоснабжение.
Отличить истинную лейконихию от ложной легко по следующему тесту. При ложной в момент надавливания на ноготь белые пятна исчезают, остаются на месте, «не двигаются» по мере отрастания ногтевой пластины. При истинной все наоборот. Белые пятна перемещаются к свободному краю, не исчезают при надавливании.
Истинную лейконихию классифицируют на наследственную и приобретенную.
Наследственная заметна сразу при рождении или проявляется в раннем младенчестве. Передается от родителей ребенку по аутосомно-доминантному типу наследования. Может быть сама по себе как изолированное отклонение или связанной с другими нарушениями в организме.
Сочетается со следующими генетическими аномалиями:
- синдром Барта-Памфри, включает глухоту, вызванную пороком развития внутреннего уха, фиброзные узелки в области суставов пальцев рук или ног;
- синдром Горлина-Гольтца, вызывает проблемы с ногтями, кожей, тяжелые костные аномалии;
- синдром Бауэра, проявляется в виде повреждений ногтевой пластины, кист сальных желез;
- болезнь Дарье, характеризуется нарушением ороговения в эпидермисе, сопровождается мелкой сыпью по телу.
Приобретенная лейконихия образуется в течение жизни под воздействием внешних или внутренних факторов.
О чем говорит лейконихия на ногтях?
Кроме настоящих медицинских причин в народе ходит много выдуманных. Есть примета, что белые пятна предсказывают радостное событие или получение подарка. Причем даже имеет значение, на каком пальце появилось пятно. Например, если оно образовалось на большом пальце, то стоит ждать новую работу, на указательном – проявление заботы, а на мизинце – любовь.
Те, кто не верит в приметы, убеждены, что белые пятна – это признак недостатка в организме витаминов, минералов. Например, дефицита кальция или цинка. Однако исследований, подтверждающих или опровергающих это утверждение с научной точки зрения, не проводилось.
На самом деле причин появления белых пятен на ногтях много. Выяснить, какая именно у вас, поможет врач. Чаще они встречаются у маленьких детей. Дело в том, что у малышей ногтевая пластина более тонкая, чем у взрослых, гораздо легче травмируется. К тому же дети любят сосать пальцы, грызть ногти. Из-за неопытности, плохой координации подвергают ручки случайным травмам в период познания окружающего мира.
Почему появляются белые пятна?
Чтобы понять причину их образования, рассмотрим, как формируется ногтевая пластина. Зарождение ногтя происходит в ногтевом матриксе. Часть его находится под нижним ногтевым валиком, а часть видна и называется лунулой. Это белый полукруг у основания ногтя. Особенно хорошо он заметен на большом, указательном, среднем пальце.
Итак, как растет ноготь?
Новые клетки ногтевой пластины образуются в матриксе и называются онихобласты. Эти «молодые» клетки ногтевой пластины живые, так как к зоне матрикса подходят кровеносные сосуды, нервные окончания. Так онихобласты получают необходимые для жизнедеятельности питательные вещества. По строению они мягкие, округлой формы, белого цвета. Именно поэтому лунула, в которой есть онихобласты, заметно светлее остальной зоны ногтевой пластины.
По мере того как новые клетки продвигаются в направлении свободного края, они орогевают и отмирают. При этом расплющиваются, становятся прозрачными, соединяются между собой в слои. Если из-за травм зоны роста или других факторов в этом процессе происходит сбой, мы видим на ногте белые пятна.
Все причины появления лейконихии делят на внешние и внутренние.
К внешним причинам относятся неправильный уход, травмы.
Появление белых пятен, полос или точек на ногтевой пластине вызывают следующие факторы:
- неаккуратный, агрессивный маникюр или педикюр;
- частое наращивание;
- ношение искусственных гелевых или акриловых ногтей большой длины;
- снятие декоративного лака средствами с ацетоном;
- удаление гель-лака растворителями, когда ногти замачивают, оборачивают фольгой;
- контактная аллергия, раздражение на некачественный декоративный лак, базу, отвердитель, жидкость для снятия лака;
- непрерывное использование декоративных лаков, когда ногти не успевают “отдыхать” и восстанавливаться;
- травмы в области верхней фаланги пальца (случайные удары, ушибы, защемления);
- привычка грызть ногти;
- работа без защитных перчаток с агрессивными химическими реагентами, растворителями, красками, моющими средствами;
- ношение тесной, сдавливающей обуви (приводит к лейконихии на ногтях пальцев ног).
Из внутренних причин к появлению белых пятен приводят:
- длительный прием противомикробных средств из группы сульфаниламидов;
- побочные эффекты цитотоксических препаратов, препаратов для системной химиотерапии;
- отравление тяжелыми металлами (свинец, мышьяк);
- железодефицитная анемия;
- нарушения в работе щитовидной железы;
- неполноценное питание, постоянные диеты, голодания с целью похудеть;
- хронические болезни (сердечная недостаточность, цирроз печени, патологии почек, диабет);
- патологии органов ЖКТ (язва желудка, язвенный колит);
- нарушения обмена веществ, проблемы с перевариванием белка в ЖКТ;
- бактериальные инфекции ногтевой пластины, грибок ногтей (онихомикоз);
- воспаление легких;
- хронические дерматологические болезни (экзема, псориаз).
Самая распространенная причина лейконихии ногтей рук или ног – это травма, приводящая к повреждению матрикса или ложа. Ногтевая пластина растет медленно со скоростью примерно 3 мм в месяц. Поэтому белое пятно в ее центре может быть следствием удара или защемления, которое произошло 2 месяца назад. Часто человек даже не помнит об этой травме. К таким повреждениям относятся защемление пальца дверью, выдвижным ящиком, удар, привычка барабанить ногтями по столу, ношение тесной обуви.
Причиной могут быть нервные стрессы, обычные простудные болезни, протекающие в тяжелой форме с развитием осложнений со стороны органов верхних и нижних дыхательных путей.
Классификация по форме и размеру пятен
В норме ногтевая пластина имеет однородную бледно-розовую окраску с более светлым полукругом у основания. Белым ноготь становится только в зоне свободного края, где он уже не прикрепляется к ложу. Если же в области ногтевой пластины, которая соединена с ложем, появляются белые участки, то это говорит о каких-то нарушениях.
По форме и размеру пятен различают четыре типа лейконихии:
- ограниченная или частичная (1);
- тотальная (2);
- полосовидная (3, 4);
- точечная (5).
Схематически перечисленные типы лейконихии показаны на фото:
Рассмотрим их подробнее.
Тотальная
Тотальная лейконихия – это состояние, когда абсолютно весь ноготь становится белым и выглядит словно фарфоровый. Встречается оно крайне редко, передается по наследству или возникает из-за тяжелых нарушений в работе почек, печени, тонкого кишечника, которые сопровождаются снижением уровня белка в крови (гипоальбуминемия).
Тотальная лейконихия бывает признаком:
- почечной недостаточности;
- печеночной недостаточности;
- некоторых острых патологий;
- воспалительных процессов, кровотечений, образования эрозий, язв в тонком кишечнике, приводящих к нарушению всасывания белка или других важных питательных веществ.
Также ее способны вызвать препараты из группы сульфаниламидов. Это противомикробные средства, которые применяют для лечения разных бактериальных инфекций.
Случаев приобретенной тотальной лейконихии в мире официально зарегистрировано до 10. Это очень редкая болезнь, которая развивается постепенно. Сначала образуются пятна или полосы, которые со временем в течение нескольких лет увеличиваются в размерах, заполняют весь ноготь. Найти истинную причину нарушений непросто. Часто по результатам общих анализов крови, мочи, функций печени, почек, минерального баланса все показатели находятся в пределах нормы. И явных отклонений со стороны других внутренних органов, волос, кожи тоже нет.
Ограниченная или частичная
Этот тип лейконихии характеризуется частичным побелением ногтевой пластины в некоторых зонах. Например, один из вариантов, когда ноготь белый у основания и нормальной розовой окраски у свободного края.
Как и тотальная, ограниченная форма встречается крайне редко. Некоторые медики рассматривают ее как разновидность тотальной, так как они имеют общие причины. Ограниченная лейконихия также возникает из-за генетической предрасположенности или на фоне тяжелых системных патологий.
Полосовидная
При полосовидной лейконихии на ногтях образуются белые полосы. Изменения рельефа ногтевой пластины, вмятины или выпуклости в местах прохождения этих линий отсутствуют. Длина полосок бывает различной. Они могут проходить через весь ноготь или быть всего несколько миллиметров.
Чаще встречаются горизонтальные линии. В зависимости от причины появления их различают два типа: линии Ми и линии Мюрке.
Линии Ми – это белые полосы, которые идут параллельно лунке через весь ноготь.
Их появление вызывают разные факторы:
- травмы зоны роста ногтевой пластины;
- наследственная предрасположенность;
- отравление угарным газом, солями тяжелых металлов (мышьяк, свинец, таллий);
- лимфома Ходжкина;
- сердечная недостаточность;
- печеночная или почечная недостаточность;
- ВИЧ;
- проказа;
- малярия;
- химиотерапия;
- дефицит витаминов, питательных веществ;
- системные поражения в организме.
Несмотря на большой список причин обнаружить, почему именно образовались линии Ми, у многих людей не удается. Они появляются и исчезают сами по себе. Их вызывают общие болезни организма, нервные стрессы, которым ежедневно подвергаются многие люди.
Линии Мюрке представляют собой две белые полоски, параллельные лунке и разделенные розовой нормальной окраской. Как правило, они появляются на нескольких ногтях одновременно. Лучше всего видны на втором, третьем, четвертом пальце. Причина их образования – снижение уровня белка в крови. Особенность этих линий в том, что при надавливании на ноготь они исчезают, и не двигаются к свободному краю по мере отрастания ногтевой пластины. Такие линии относятся к ложной лейконихии. Они бывают у людей, прошедших курс химиотерапии. Встречаются при почечной недостаточности, гломерулонефрите, нефротическом синдроме, циррозе печени. А также у людей, которые недоедают, имеют дефицит важных для организма питательных веществ.
Точечная
Точечная лейконихия – самая распространенная форма, которая проявляется в виде белых точек на ногтевой пластине. Они могут быть единичными или множественными, на одном пальце или на нескольких.
Белые точки встречаются у детей, которые постоянно грызут ногти или сосут пальцы. У женщин они нередко возникают в результате повреждения матрикса во время неаккуратного обрезания или отодвигания кутикулы при маникюре, агрессивного снятия гель-лака или искусственных ногтей.
Основная причина точечной лейконихии – повреждение основания ногтевой пластины из-за травм. Белые точки исчезают примерно через 3 – 6 месяцев после отрастания и смены ногтевой пластины.
Лечение
Как правило, лейконихия неопасна, она проходит сама собой по мере отрастания ногтевой пластины. Основная ее причина – повреждение участков матрикса в период развития и формирования ногтя.
Белые пятна редко являются симптомами серьезных проблем с организмом. Поэтому, если они вдруг появились, сначала понаблюдайте за ними. При единичных белых пятнах, которые продвигаются к свободному краю по мере роста ногтевой пластины, переживать точно не стоит. Пара пятнышек или точек на одном пальце не опасны, не требуют лечения. Но, если их много, они присутствуют на нескольких пальцах одновременно, долго не исчезают, обратитесь к врачу, чтобы найти что вызвало такое состояние.
На приеме доктор осмотрит ваши ногти, руки, ноги. Причин может быть очень много, поэтому, скорее всего, понадобится сдать анализы, отражающие работу внутренних органов. Возможно, нужно будет сделать УЗИ, пройти дополнительные обследования, которые назначит врач.
Лечение будет зависеть от причины. Если лейконихия вызвана внутренними нарушениями в организме, то после их коррекции, состояние ногтей быстро восстановится. При наследственном факторе необходима консультация генетика для выявления других синдромов в семье.
Если же установить причину не удается, тогда назначить адекватное лечение трудно. Ведь специфических лекарств или процедур для борьбы с белыми пятнами пока не разработано. Чтобы замаскировать эстетический дефект, используют щадящие декоративные лаки. Конечно, более серьезную косметическую проблему белые пятна представляют для пациентов со смуглой и темной кожей, так как в этом случае, если пятна большого размера, то они сразу бросаются в глаза.
Как лечить лейконихию в зависимости от причины?
Травмы
Если белые пятна появились из-за незначительных травм, неправильного или неаккуратного выполнения маникюра или педикюра, просто подождите, пока отрастет новый ноготь. Тогда вы сможете отрезать поврежденный участок с белым пятном. Если травмы были серьезными (удар, ушиб, глубокая царапина), то обратитесь к врачу, который назначит антисептические, противовоспалительные и заживляющие местные средства.
Чтобы ускорить рост ногтевой пластины после травм, для лечения в домашних условиях при лейконихии используют витамины, ванночки или профессиональные косметические средства. Подобрать конкретные препараты и рецепты должен специалист.
Аллергические реакции
Если лейконихию вызвала аллергия, постарайтесь выявить аллерген и исключить контакт с ним. Проанализируйте, какие лаки, блески, растворители для снятия лака, кремы для рук, средства для ухода за ногтями, вы использовали на протяжении последних месяцев. Было ли среди них что-то новое? Работали ли вы с моющими, чистящими средствами без защитных перчаток? Бытовая химия часто провоцирует аллергию, покраснение, раздражение, сыпь.
Если при исключении контакта с аллергеном симптомы не проходят, обратитесь к врачу.
Грибковая инфекция
Лейконихия на фоне грибка встречается в основном на ногтях пальцев ног. Эта разновидность онихомикоза называется белый поверхностный онихомикоз. Такая болезнь в большей степени типична для пациентов с ослабленным иммунитетом, вирусом иммунодефицита человека. Вызывают ее паразитические грибки рода Trichophyton.
Для болезни характерно появление на поверхности ногтевой пластинке пятен белого цвета с четко очерченным контуром. Они могут находиться на лю¬бом участке ногтя, но чаще образуются снизу и по бокам. Сначала выглядят как точечные набольшие пятна, а затем сливаются друг с другом и при отсутствии лечения распространяются на весь ноготь.
Отличить эту форму онихомикоза от лейконихии, вызванной другими причинами, легко по разрушению поверхности ногтевой пластины в области белых пятен. В месте поражения грибком ноготь становится рыхлым, шершавым, соскабливается.
Для лечения болезни делают зачистку пораженных грибком участков при помощи аппаратного медицинского педикюра, а затем назначают курс лечения препаратами, разрушающими грибок. К ним относятся местные лекарства (лаки, мази, растворы) и таблетки. Внутренний прием противогрибковых средств назначают только в тяжелых, запущенных случаях. Курс лечения подбирает врач. Помните, что при самостоятельном назначении лекарств по рекомендациям из интернета, рекламе, советам друзей есть риск усугубить течение инфекции, затянуть выздоровление.
Недостаток витаминов и питательных веществ
Лейконихия может развиваться в результате несбалансированного питания, злоупотребления диетами, нарушения всасывания и усвоения пищи в кишечнике. Когда мы не получаем необходимой нормы витаминов, минералов, аминокислот, белка, организм «экономит» на ногтях, так как это не самая важная его часть. Проблемы с ними в целом не представляют угрозу для жизни.
Недостаток витаминов, питательных веществ пополняют коррекцией питания, приемом отдельных витаминов, минералов или витаминно-минеральных комплексов. Конкретные препараты должен назначать врач после обследования и осмотра. Для подтверждения дефицита важно сдать анализы. Необоснованный прием витаминов в высоких дозах, особенно жирорастворимых, приводит к передозировке, последствия которой бывают гораздо хуже недостатка.
Системные болезни
Лечение лейконихии, которая развивается на фоне проблем с почками, печенью, сердцем, щитовидной железой, сводится к устранению первопричины. При тяжелых хронических патологиях белые пятна на ногтях не единственный симптом. Ногти в целом будут иметь нездоровый вид, будут тонкими, слабыми, расслоенными. При правильном лечении и последующем контроле системной болезни со временем состояния ногтей улучшается.
Профилактика
Если лейконихия не вызвана генетическими аномалиями, то ее появление легко предотвратить при помощи правильной заботы о ногтях.
Меры профилактики включают следующие рекомендации:
- Сократите использование лаков, средств для их снятия;
- Покупайте проверенные средства для ухода за ногтями, лучше, если вам их посоветует специалист;
- Избавьтесь от привычки грызть ногти, если она у вас есть;
- Избегайте контакта кожи рук с раздражающими веществами, используйте защитные перчатки;
- Соблюдайте осторожность, не отращивайте слишком длинные ногти. Это поможет снизить риски случайных травм;
- После мытья регулярно наносите на кожу рук и ног увлажняющие средства;
- Следите, чтобы ваше питание было богато витаминами и минералами. В рационе должны быть овощи, фрукты, зелень, нежирное мясо, рыба, молочные продукты, растительные масла.
Ежедневный уход, регулярный маникюр, педикюр, профилактические осмотры помогут предупредить или выявить на ранних стадиях многие проблемы с ногтями.
Узнать подробнее о правилах ухода за ногтями, кожей рук, ног, пройти обследование у подолога можно в нашем центре подологии Евы Корнеевой в Москве.
Для записи оставляйте заявку на сайте или звоните по телефону +7 (985) 489-45-86.
Источник
