Антитела к кожи на лице

[13-036]
Антитела к десмосомам кожи, IgG
2565 руб.
Антитела к десмосомам кожи – это аутоантитела, направленные организмом против компонентов собственных кератиноцитов. Они являются специфическими клинико-лабораторными маркерами истинной пузырчатки (пемфигуса) и используются при диагностике этого заболевания и контроле за его лечением.
Синонимы русские
Аутонтитела к десмосомам кожи, антитела к десмоглеинам, антидесмоглеины.
Синонимы английские
Desmoglein Antibodies, Desmoglein 1 (DSG1) and Desmoglein 3 (DSG3) Antibodies.
Метод исследования
Непрямая реакция иммунофлюоресценции.
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Десмосомы – это межклеточные контакты кератиноцитов, обеспечивающие барьерную функцию кожи. Их повреждение приводит к потере взаимодействия между соседними клетками, что проявляется формированием пузыря. Существует несколько причин, приводящих к разрушению десмосом (стрептококковая инфекция, токсическое воздействие). Однако наибольшее значение имеет аутоиммунное повреждение, обусловленное присутствием в крови аутоантител к десмосомам. Антитела к десмосомам являются характерным признаком истинной пузырчатки (пемфигуса). Пемфигус – это хроническое аутоиммунное заболевание неизвестной этиологии, поражающее кожу и слизистые. На основании общности клинической картины пемфигус, буллезный пемфигоид, герпетиформный дерматит Дюринга и наследственные буллезные дерматозы объединяются в группу пузырных дерматозов. Так как тактика лечения пузырных дерматозов значительно различается, дифференциальная диагностика этих заболеваний принципиально важна.
Одним из основных методов дифференциальной диагностики пузырных дерматозов является анализ на антитела к десмосомам кожи. Они направлены против белка десмоглеина, входящего в состав десмосом. Взаимодействие аутоантител и десмоглеина запускает иммунные механизмы, приводящие к разрушению десмосом. Такие аутоантитела обнаруживаются у 80-90 % больных истинной пузырчаткой. Различают несколько структурных вариантов десмоглеина. Десмоглеин-1 преобладает в десмосомах зернистого слоя кожи (и отсутствует в эпителии слизистых). Антитела к десмоглеину-1 наиболее часто вырабатываются при листовидной пузырчатке. Десмоглеин-3 преобладает в шиповидном слое кожи и слизистых, антитела к нему обнаруживаются у пациентов с вульгарной пузырчаткой. Для других пузырных дерматозов антитела к десмосомам нехарактерны. Результат анализа следует интерпретировать с учетом дополнительных лабораторных исследований (например, на антитела к глиадину, IgA).
Концентрация аутоантител к десмосомам может быть определена несколькими способами. Реакция непрямой иммунофлюоресценции (РНИФ) – это основной метод выявления аутоантител в сыворотке крови при подозрении на пемфигус. Чувствительность РНИФ составляет около 86 %. Антитела при этом могут не выявляться в первые несколько недель (и до 3 месяцев) пемфигуса, поэтому отрицательный результат исследования не позволяет полностью исключить заболевание. Значение РНИФ возрастает при диагностике пемфигуса в случаях, если биопсия затруднительна (у детей, пожилых людей, при локализации пузыря на слизистых оболочках).
При диагностике пемфигуса и других пузырных дерматозов учитывается тип свечения, полученный при РНИФ. Так, отложение иммуноглобулина IgG в межклеточных пространствах шиповатого слоя кожи – характерный признак вульгарной пузырчатки, зернистого слоя – листовидной пузырчатки. Выявление IgG или IgA вдоль эпидермодермального соединения нетипично для пемфигуса, и его следует трактовать в пользу других пузырных дерматозов.
Так как антитела к десмосомам являются непосредственной причиной пемфигуса, их уровень отражает активность заболевания. Результат анализа положителен в большинстве случаев впервые возникшего, нелеченого пемфигуса. При лечении заболевания уровень антител снижается, и результат исследования может стать отрицательным. По этой причине кровь на исследование необходимо сдавать до начала терапии. Тест на антитела к десмосомам проводится регулярно, 1 раз в полгода или чаще, для оценки активности заболевания и эффективности его лечения.
При положительном результате анализа и подтверждении диагноза «истинная пузырчатка» проводят ряд дополнительных лабораторных и инструментальных исследований, позволяющих оценить функцию жизненно важных органов до начала терапии иммуносупрессивными препаратами.
Для чего используется исследование?
- Для дифференциальной диагностики пузырных дерматозов (истинной пузырчатки, буллезного пемфигоида, герпетиформного дерматита Дюринга, паранеопластического пемфигоида, пузырчатки Хейли – Хейли).
- Для диагностики истинной пузырчатки (пемфигуса) и контроля за ее лечением.
Когда назначается исследование?
- При симптомах пузырных дерматозов: одном или нескольких пузырях, располагающихся на коже и/или слизистых, сопровождающихся жжением, болью или зудом, повышением температуры тела.
- 1 раз в полгода или чаще при обследовании пациента с истинной пузырчаткой (пемфигусом), получающего лечение.
Что означают результаты?
Референсные значения:
Причины повышенного результата:
- истинная пузырчатка (пемфигус);
- ожоги;
- системная красная волчанка;
- лекарственная аллергия.
Причины отрицательного результата:
- отсутствие истинной пузырчатки;
- контроль за заболеванием.
Что может влиять на результат?
- Присутствие в крови антинуклеарных антител препятствует проведению анализа.
Важные замечания
- Результат исследования следует интерпретировать с учетом дополнительных лабораторных исследований.
- Кровь на исследование должна быть сдана до начала терапии.
- Отрицательный результат анализа не позволяет полностью исключить наличия заболевания.
Также рекомендуется
- Общий анализ крови (без лейкоцитарной формулы и СОЭ)
- Скорость оседания эритроцитов (СОЭ)
- Диагностика пузырных дерматозов
- Антитела к глиадину, IgA
- Антитела к глиадину, IgG
- Антитела к тканевой трансглутаминазе, IgA
- Антитела к тканевой трансглутаминазе, IgG
- Целиакия. Расширенное серологическое обследование
- Целиакия. Скрининг (дети до 2 лет)
- Общий анализ мочи с микроскопией осадка
- Проба Реберга (клиренс эндогенного креатинина)
- Креатинин в сыворотке
- Мочевина в сыворотке
- Глюкоза в плазме
- Профилактика остеопороза
Кто назначает исследование?
Дерматовенеролог, врач общей практики.
Литература
- Ng PP, Thng ST, Mohamed K, Tan SH. Comparison of desmoglein ELISA and indirect immunofluorescence using two substrates (monkey oesophagus and normal human skin) in the diagnosis of pemphigus. Australas J Dermatol. 2005 Nov;46(4):239-41.
- Kneisel A, Hertl M. Autoimmune bullous skin diseases. Part 2: diagnosis and therapy. J Dtsch Dermatol Ges. 2011 Nov;9(11):927-47.
- Harman KE, Albert S, Black MM; British Association of Dermatologists. Guidelines for the management of pemphigus vulgaris. Br J Dermatol. 2003 Nov;149(5):926-37.
- KELLY M. BICKLE, TOM R. ROARK, SYLVIA HSU. Autoimmune Bullous Dermatoses: A Review. Am Fam Physician. 2002 May 1;65(9):1861-1871.
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Проблемная кожа — причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
В дерматологии устойчивый термин «проблемная кожа» применяется для обозначения вполне определенного спектра косметических проблем: в первую очередь, это повышенная сальность кожи и связанные с ней проблемы, а также сухость кожи и ее возрастные изменения.
В широком смысле «проблемная кожа» – эта любая кожа с косметическими дефектами, вызванными внешними (воздействие окружающей среды) или внутренними (заболевания) факторами.
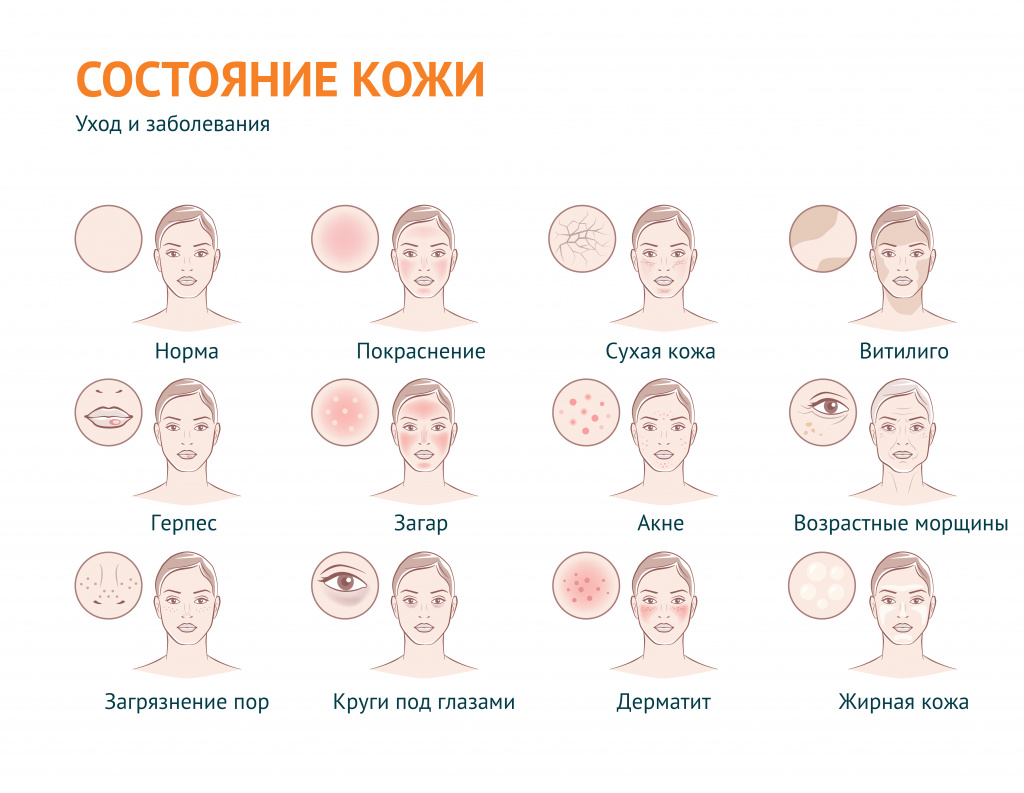
Под этим выражением подразумевают также наличие морщин и растяжек, пигментных пятен и веснушек, бородавок, шрамов, рубцов, сосудистых звездочек, грибковых поражений, бледности или покраснения и т. д.
Проблемная кожа может появиться в подростковом возрасте и быть следствием гормональной перестройки организма или (если речь идет о взрослом человеке) быть индикатором определенных заболеваний.
Разновидности проблемной кожи
Жирная кожа – кожа с характерным сальным блеском, вызванным гиперсекрецией сальных желез. Поры жирной кожи расширены и, как правило, закупорены сальным секретом и загрязнениями (так называемыми «комедонами»). Нередко на жирной коже появляются акне (прыщи) – воспаление волосяного фолликула и сальной железы или их разновидности – фурункулы (когда в процесс воспаления вовлекается окружающая ткань). На лице наиболее предрасположена к появлению акне Т-зона – лоб, нос, подбородок. Как правило, на этих участках сальные железы более активны. На теле прыщи чаще всего появляются в пространстве между лопатками или в районе трицепсов.
О чем свидетельствует появление прыщей.
- Прыщи и избыточное оволосение по мужскому типу у женщин: возможная причина – гиперандрогения. Необходимо исследовать уровень половых гормонов.
- Прыщи у беременных чаще всего связаны с гормональной перестройкой организма.
- Белые высыпания у грудных детей могут быть связаны с избытком гормонов в молоке матери. В этом случае нужно проконсультироваться с педиатром.
- Большое количество закупоренных сальным секретом пор не только на лице, но и на теле может указывать на сниженную функцию щитовидной железы. Диагноз ставит эндокринолог.
Сухая кожа. Ксероз, или сухость кожи – это проблема, связанная со сниженным содержанием влаги в роговом слое эпидермиса. В такой коже замедляется метаболизм (обменные процессы). При этом нарушается ее барьерная функция. Кожа становится чувствительной к воздействию внешних факторов, быстро теряет упругость.
Сухой кожа лица, как правило, становится за пределами Т-зоны. На теле сухости часто подвержена кожа живота, поясницы, ног.
Комбинированная кожа. При этом типе кожи зоны наибольшей активности сальных желез лоснятся от кожного сала, остальные участки могут быть сухими, истонченными, склонны к появлению морщин и уязвимы перед внешними факторами.
Возрастная кожа. Чаще всего так называют сухую, истонченную кожу со сниженным тургором. Признаками возрастных изменений могут служить не только морщины, но и гиперпигментация, участки неравномерной пигментации, сосудистые пятна и т. д.
При каких заболеваниях возникает проблемная кожа
Жирная кожа, склонная к появлению прыщей, не обязательно связана с патологическим процессом. Часто это «визитная карточка» подросткового возраста (13-15) лет. У взрослых данная проблема требует более пристального внимания, поскольку может быть вызвана эндокринными нарушениями (например, болезнями щитовидной железы или гипофиза), заболеваниями желудочно-кишечного тракта, погрешностями в диете, злоупотреблением жирной пищей и простыми углеводами (продуктами, содержащими сахар в больших количествах).
Распространенные патологии, провоцирующие жирность кожи:
- холецистит;
- колит;
- запоры;
- заболевания печени;
- гиперандрогения (повышенная выработка мужских гормонов);
- гипертрихоз (избыточный рост волос);
- сахарный диабет.
Особенно настороженно следует отнестись к появлению прыщей в детском возрасте (от двух до семи лет) лет. В этом случае следует исключить опухолевые образования надпочечников.
Проблема сухой кожи может быть возрастной (появляется у женщин в период менопаузы), носить перманентный характер либо быть связанной с сезонными климатическими колебаниями и т. п. Однако иногда сухость кожи может быть вызвана нарушениями питания (в частности, нехваткой витаминов А и Е), курением, злоупотреблением кофе, приемом некоторых лекарственных препаратов (например, диуретиков). Но не стоит забывать о том, что такое состояние кожи может быть одним из симптомов серьезных заболеваний, например, сахарного диабета, аллергии и целого ряда тяжелых хронических кожных болезней.
«Возрастная кожа» может появляться не только по мере естественного старения, но и в результате определенных заболеваний. В списке недугов-провокаторов традиционно лидируют сахарный диабет, гипотиреоз, заболевания половых желез, гипоталамо-гипофизарный синдром, легочные патологии, вызывающие кислородное голодание кожи.
К каким врачам обращаться с проблемной кожей?
Для начальной диагностики обратитесь к дерматовенерологу или терапевту. Возможно, после сбора анамнеза и получения результатов диагностики вас направят к другим специалистам – эндокринологу, гастроэнтерологу, хирургу или аллергологу.
Диагностика и обследования
Чаще всего выяснение причины проблемной кожи начинается со стандартных лабораторных исследований – клинического и биохимического анализа крови.
Плюс к этому врач может вам назначить исследование на гормоны:
- гормоны щитовидной железы: трийодтиронин, тироксин, тиреотропный гормон, антитела к тиреоглобулину;
При наличии сопутствующих симптомов вам могут потребоваться инструментальные методы обследования:
- УЗИ печени и желчного пузыря
Лечение
Лечение проблемной кожи всегда предполагает применение не только собственно дерматологических манипуляций, но и мер по устранению основного заболевания, вызвавшего косметические изменения. Если речь идет о хронической патологии, задача специалиста – достижение стойкой ремиссии. В сочетании с применением дерматологических препаратов и косметических средств такой подход может полностью устранить проблемы.
- Лечение жирной кожи с большим количеством высыпаний включает применение местных противовоспалительных, бактерицидных и комедонолитических средств, антибиотиков местного применения, препаратов альфа-липоевой кислоты. Для лечения акне у женщин часто используют комбинированные оральные контрацептивы. В арсенал косметологических процедур в случаях выраженных акне, как правило, входят различные виды эксфолиации наружных слоев кожи (глубокие пилинги) и мезотерапия.
- Лечение сухой кожи сопровождается применением современных средств восстановления гидратации эпидермиса. Скорее всего, врач порекомендует соблюдать питьевой режим в течение дня и исключить прием жидкостей за 2-3 часа до сна.
- Спектр процедур для лечения возрастной кожи огромен. Врач посоветуют процедуры, подходящие для вашего типа кожи, расскажет о противопоказаниях и побочных эффектах.
Что делать при появлении проблем с кожей
Если вы заметили, что здоровое сияние вашей кожи заменил жирный блеск, или кожа стала сухой и истонченной, попробуйте вспомнить, что изменилось в вашем образе жизни накануне появления этих проблем. Возможно, вы перешли на новую диету или в силу нехватки времени стали часто питаться фастфудом? Может быть, не так давно вы пережили сильный стресс?

Итак, на появление проблем кожи могут повлиять смена климата, прием сильнодействующих препаратов, излишняя любовь к гигиеническим процедурам или наоборот – недостаточный уход, обострение хронических заболеваний, ухудшение внешних условий, а также беременность или другие состояния, связанные с гормональной перестройкой организма.
Об этих изменениях необходимо сообщить лечащему врачу. Помочь в борьбе с нежелательными эффектами могут косметические средства, здоровый сон, прогулки на свежем воздухе и приятные эмоции.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Источник
Антитела к десмосомам кожи, IgG
Общая информация об исследовании
Десмосомы – это межклеточные контакты кератиноцитов, обеспечивающие барьерную функцию кожи. Их повреждение приводит к потере взаимодействия между соседними клетками, что проявляется формированием пузыря. Существует несколько причин, приводящих к разрушению десмосом (стрептококковая инфекция, токсическое воздействие). Однако наибольшее значение имеет аутоиммунное повреждение, обусловленное присутствием в крови аутоантител к десмосомам. Антитела к десмосомам являются характерным признаком истинной пузырчатки (пемфигуса). Пемфигус – это хроническое аутоиммунное заболевание неизвестной этиологии, поражающее кожу и слизистые. На основании общности клинической картины пемфигус, буллезный пемфигоид, герпетиформный дерматит Дюринга и наследственные буллезные дерматозы объединяются в группу пузырных дерматозов. Так как тактика лечения пузырных дерматозов значительно различается, дифференциальная диагностика этих заболеваний принципиально важна.
Одним из основных методов дифференциальной диагностики пузырных дерматозов является анализ на антитела к десмосомам кожи. Они направлены против белка десмоглеина, входящего в состав десмосом. Взаимодействие аутоантител и десмоглеина запускает иммунные механизмы, приводящие к разрушению десмосом. Такие аутоантитела обнаруживаются у 80-90 % больных истинной пузырчаткой. Различают несколько структурных вариантов десмоглеина. Десмоглеин-1 преобладает в десмосомах зернистого слоя кожи (и отсутствует в эпителии слизистых). Антитела к десмоглеину-1 наиболее часто вырабатываются при листовидной пузырчатке. Десмоглеин-3 преобладает в шиповидном слое кожи и слизистых, антитела к нему обнаруживаются у пациентов с вульгарной пузырчаткой. Для других пузырных дерматозов антитела к десмосомам нехарактерны. Результат анализа следует интерпретировать с учетом дополнительных лабораторных исследований (например, на антитела к глиадину, IgA).
Концентрация аутоантител к десмосомам может быть определена несколькими способами. Реакция непрямой иммунофлюоресценции (РНИФ) – это основной метод выявления аутоантител в сыворотке крови при подозрении на пемфигус. Чувствительность РНИФ составляет около 86 %. Антитела при этом могут не выявляться в первые несколько недель (и до 3 месяцев) пемфигуса, поэтому отрицательный результат исследования не позволяет полностью исключить заболевание. Значение РНИФ возрастает при диагностике пемфигуса в случаях, если биопсия затруднительна (у детей, пожилых людей, при локализации пузыря на слизистых оболочках).
При диагностике пемфигуса и других пузырных дерматозов учитывается тип свечения, полученный при РНИФ. Так, отложение иммуноглобулина IgG в межклеточных пространствах шиповатого слоя кожи – характерный признак вульгарной пузырчатки, зернистого слоя – листовидной пузырчатки. Выявление IgG или IgA вдоль эпидермодермального соединения нетипично для пемфигуса, и его следует трактовать в пользу других пузырных дерматозов.
Так как антитела к десмосомам являются непосредственной причиной пемфигуса, их уровень отражает активность заболевания. Результат анализа положителен в большинстве случаев впервые возникшего, нелеченого пемфигуса. При лечении заболевания уровень антител снижается, и результат исследования может стать отрицательным. По этой причине кровь на исследование необходимо сдавать до начала терапии. Тест на антитела к десмосомам проводится регулярно, 1 раз в полгода или чаще, для оценки активности заболевания и эффективности его лечения.
При положительном результате анализа и подтверждении диагноза «истинная пузырчатка» проводят ряд дополнительных лабораторных и инструментальных исследований, позволяющих оценить функцию жизненно важных органов до начала терапии иммуносупрессивными препаратами.
Для чего используется исследование?
- Для дифференциальной диагностики пузырных дерматозов (истинной пузырчатки, буллезного пемфигоида, герпетиформного дерматита Дюринга, паранеопластического пемфигоида, пузырчатки Хейли – Хейли).
- Для диагностики истинной пузырчатки (пемфигуса) и контроля за ее лечением.
Когда назначается исследование?
- При симптомах пузырных дерматозов: одном или нескольких пузырях, располагающихся на коже и/или слизистых, сопровождающихся жжением, болью или зудом, повышением температуры тела.
- 1 раз в полгода или чаще при обследовании пациента с истинной пузырчаткой (пемфигусом), получающего лечение.
Источник
